大動脈解離は、大動脈の内側が裂ける(解離する)ことにより起こり、進行すると大動脈の破裂につながる恐ろしい病気の1つです。特に急性大動脈解離の場合、救命には緊急を要することが多く、いかに早く手術を実施できるかが非常に重要となります。古くから急性大動脈解離の手術は長時間かかり、危険であるといわれてきました。しかし近年、手術の時間短縮に成功し、その安全性も向上しているそうです。「手術の安全性が向上した主な要因は、医療機器の進化と技術的な工夫である」と語るのは、横須賀市立うわまち病院の心臓血管外科部長・安達 晃一先生です。
神奈川県横須賀市にある横須賀市立うわまち病院は、救命救急センターを設け救急の患者さんを積極的に受け入れています。今回は安達先生に急性大動脈解離の手術法と成功率向上の要因、今後の課題についてお話を伺いました。
大動脈解離は急性と慢性に分けられる
大動脈解離は、急性大動脈解離と慢性の解離性大動脈瘤に大別されますが、この2つの治療方針は大きく異なります。
急性大動脈解離の治療方針
前述のとおり、大動脈の解離が広がると血管の破裂や分枝の閉塞につながり、救命に緊急を要する非常に危険な状態になります。このため、急性大動脈解離の治療は、診断後できるだけ早く手術をすることが何よりも重要になります。特に注意すべき患者さんは、上行大動脈に解離が見られる方です。というのも、上行大動脈に解離が見られる方は破裂や出血をしやすく、最終的に心臓の機能が低下しショック状態(血圧が低下することで起こる循環不全や意識障害の状態)を引き起こす心タンポナーデに陥ることが多いからです。このように心タンポナーデの状態になった患者さんは48時間以内に亡くなる場合が多く、非常に危険です。ですから、急性大動脈解離は診断がつき次第できるだけ早く手術をすることが救命のために重要となります。

慢性の解離性大動脈瘤の治療方針
大動脈の解離により大動脈の一部がこぶのように膨らむ病気を解離性大動脈瘤といいます。慢性の解離性大動脈瘤の患者さんで、大動脈が破裂する可能性が低い場合は内服薬で血圧を下げるなどの治療をしながら経過を観察しますが、進行して径の拡大(胸部で55mm以上、腹部で40mm以上)が認められ破裂する可能性が高い患者さんに対しては、手術を実施する場合があります。
急性大動脈解離の手術法と成功率
急性大動脈解離の主な手術法は、最初に裂けたエントリーと呼ばれる部分の裂け目を切除して人工血管と交換するという方法になります。現在実施されることが多い手術法は、以下の2つです。
上行大動脈置換:上行大動脈のうち、破裂した部位を人工血管に置き換える手術法
弓部大動脈置換:弓部大動脈全体を人工血管に置き換える手術法
どちらを採用するかは、最初に裂けた場所や解離の大きさ、裂け方などから患者さんの症状を考慮して決定されます。
手術時間の短縮と治療成績向上の要因
急性大動脈解離の手術は昔から長時間を要し、死亡率も高い危険な手術であるといわれてきました。現在も難しい手術であることに変わりはありませんが、近年はより安全な手術へと進化しています。

医療機器の進化により治療成績は向上している
より安全になった理由の1つは、治療に使用する医療機器がかなり進化したことです。たとえば、人工血管の性能が上がり血管吻合時に出血しづらくなったことや新しい効果的な接着剤の使用など、手術に使用する医療機器が進化したことに大きく起因しています。
これは手術時間の短縮とともに治療成績の向上をもたらしました。手術時間は、症例によっては私が研修医だった20年前の半分以下に短縮することに成功しています。たとえば、弓部大動脈置換の手術は、10年前であれば10時間かかるような手術でしたが、近年は5〜6時間以内で完了することがほとんどです。
また、現在、急性大動脈解離の海外の手術関連死の割合は20〜25%ほどといわれていますが、日本においては10〜15%ほどに収まっています。このように、世界の中でも急性大動脈解離の手術において、現在の日本は高い成績を誇っています。
注目を集めるオープンステントのメリットと課題
オープンステントグラフトとは
さらに、近年はより負担の少ない手術法としてオープンステント挿入術が注目を集めています。これは、人工血管(グラフト)にばねのようなステントを縫い付けたもの(ステントグラフト)を使用した手術法です。具体的には、ステントグラフトを大動脈とつなげ、ばねの広がる力で人工血管を大動脈に密着させる方法になります。昔から多くの医療機関でオリジナルのステントグラフトが使用されてきましたが、いろいろなサイズが市販されるようになった結果、近年では広く使用されるようになりました。
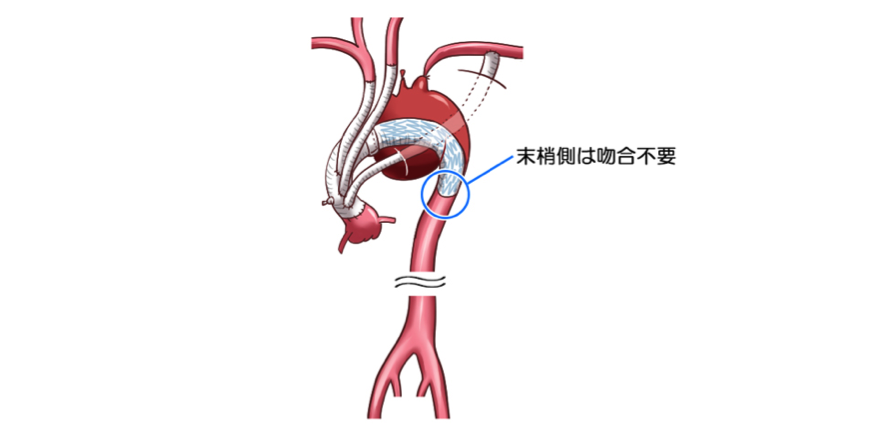
オープンステントは手術の操作範囲を小さくする
オープンステントを採用する利点は、何といっても手術の操作範囲が小さくなるということです。手前のよく見える部分はしっかりと縫合しますが、胸の前から後ろにかけて存在する大動脈の深いところで縫合する必要がなくなりました。それは、ばねのようにはたらくステントによって操作することができるようになったためです。このように、手術範囲を小さくすることは患者さんの体への負担を軽減することにつながり、大きなメリットになると思います。
オープンステントは急性大動脈解離の真腔に挿入することで、真腔狭窄を解除できる
急性大動脈解離で大動脈の真腔狭窄のために腹部や下肢の血流障害が発生している場合は、オープンステントを挿入することで真腔を広げて血流障害に陥っている大動脈の分枝の血流を改善できる可能性があります。人工血管置換によるエントリー閉鎖だけでは不十分な症例で特に役立つ可能性があります。
オープンステントの課題
このようにメリットの大きなオープンステントですが、ステントグラフトが脊髄に栄養を運ぶ血管を塞いでしまうことがまれにあり、その結果、脊髄虚血になる恐れがあります。可能性としては2〜3%ですが、脊髄虚血になると下半身に麻痺が残ることが多く、患者さんの予後(手術後の状態)に大きく影響します。確率としては非常に低いですが、可能性はゼロではありませんのでこれは課題の1つといえるでしょう。
急性大動脈解離の手術における課題
先ほどお話ししたような医療機器の進化とともに、技術的な工夫を積み重ねてきたことが近年の手術時間の短縮と治療成績の向上につながっていると思います。今後はさらに、手術時の縫合方法を工夫し改良することで、いかに出血を抑え手術時間を短縮するかが重要になると考えています。引き続き、私たち医師が患者さんにとって体への負担が小さく、かつ効果が高い技術を追い求めていくことが重要となるでしょう。
横須賀市立うわまち病院 心臓血管外科 部長
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
横須賀市立うわまち病院 心臓血管外科 部長
安達 晃一 先生日本心臓血管外科学会 心臓血管外科修練指導者・心臓血管外科専門医日本外科学会 外科専門医・指導医
心臓血管外科全般を専門とし、2016年9月より須賀市立うわまち病院 心臓血管外科部長を務める。自治医科大学卒業生として秋田県の僻地病院勤務の後、自治医科大学附属さいたま医療センター心臓血管外科に入局。大動脈疾患や弁膜症、虚血性心疾患などの数多くの重症、難易度の高い手術症例を経験し、若手の指導医にも精力的である。インフェクションコントロールドクター、NSTディレクターとして病院内の総合的な役割も担ってきた。湘南鎌倉総合病院心臓血管外科部長、春日部中総合病院心臓血管外科部長を歴任し、2009年には横須賀市立うわまち病院心臓血管外科も開設を手掛けた。今回の横須賀赴任は二回目で、赴任後は積極的に緊急手術を受け入れ、急速に手術症例が増加している。現在も、自治医科大学附属さいたま医療センターおよび関連施設で手術指導をしている。近年は心臓手術の約半数で小開胸アプローチによる低侵襲手術を実施している。
安達 晃一 先生の所属医療機関
「急性大動脈解離」を登録すると、新着の情報をお知らせします
本ページにおける情報は、医師本人の申告に基づいて掲載しております。内容については弊社においても可能な限り配慮しておりますが、最新の情報については公開情報等をご確認いただき、またご自身でお問い合わせいただきますようお願いします。
なお、弊社はいかなる場合にも、掲載された情報の誤り、不正確等にもとづく損害に対して責任を負わないものとします。
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。

