脳動脈バイパス術とは、脳の末梢血管の血流を確保する手術です。脳動脈バイパス術は、脳梗塞の予防や、もやもや病による脳出血の予防などに有用です。今回、脳動脈バイパス術に必要な検査や手術方法などについて、昭和大学の杉山達也先生にお話を伺いました。
脳動脈バイパス術とは?
血流不足の脳血管に血流を増やす手術
脳動脈バイパス術とは、脳の血管が狭窄(狭くなる)あるいは閉塞(閉じる)し、末梢血管の血流が不足している状態の部位に、血流の良い血管をつなげる(=バイパス:血行を改善するために新しい経路をつくること)手術です。たとえば、頸動脈(首の動脈)や頭のなかの太い血管が狭窄や閉塞することで脳内の血流不足が起こっている患者さんに対して、バイパス術を行います。

患者さんはどのようなきっかけで病院を受診するの?
脳の神経にかかわる症状や脳ドックがきっかけで異常がみつかる
頭痛や嘔吐、手足のしびれ、手足の力が抜ける、目がみえにくいなど、脳の神経にかかわる症状をきっかけに病院を受診される患者さんが多く、脳ドックや頭部MRA検査を行い、脳血管の異常(血管の狭窄あるいは閉塞、左右の血管の形が異なるなど)がみつかることがあります。
脳動脈バイパス術を行う目的
脳梗塞の予防、もやもや病による脳出血や脳梗塞の予防、大きな脳動脈瘤に対する補助的な治療
1) 脳血管狭窄や閉塞の際に生じる脳虚血や脳梗塞の予防
2) もやもや病(ウィリス動脈輪閉塞症)で起こる脳出血や脳梗塞の予防
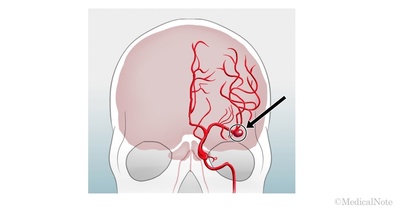
3) 大きな脳動脈瘤の補助的な治療:通常、脳動脈瘤はクリッピング術(開頭して動脈瘤を血管の外側からクリップで挟み、破裂を予防する手術)やコイリング術(動脈瘤内部にコイルを詰めて破裂を防ぐ手術)を行います。しかしそれらが難しい動脈瘤では、瘤よりも心臓側の太い血管を閉塞させ、瘤よりも末梢側の血流不足になった血管の血流を確保する目的に脳動脈バイパス術を行うことがあります。
脳動脈バイパス術が適応となる病気は?
脳梗塞
脳梗塞とは、脳内の血管が詰まることで血液が行き渡らなくなり、さまざまな症状が出る病気です。脳梗塞のなかでも比較的太い血管、たとえば内頚動脈や中大脳動脈の狭窄あるいは閉塞がある場合に、脳動脈バイパス手術の適応となることがあります。
急に患者さんの意識がなくなって病院に搬送され、その原因が脳血管の狭窄あるいは閉塞による脳梗塞である場合、脳動脈バイパス手術を行うことがあります。
もやもや病(ウィリス動脈輪閉塞症)
もやもや病とは、脳の左右にある内頚動脈の末梢が徐々に細くなり血流が悪化し脳梗塞を起こす、あるいは未熟な細い血管に多量の血液が流れることで脳出血などを引き起こす病気です。子どもは脳虚血で発症することが多く、成人は脳出血で発症することが多いです。

アテローム血栓性脳梗塞
アテローム血栓性脳梗塞とは、末梢血管に脂肪が沈着し、脳の血管が狭窄する病気です。

心原性脳塞栓
心原性脳塞栓とは、心臓でつくられた血栓がちぎれて脳の血管に詰まり、急に脳の症状を発症する病気です。心原性脳塞栓は、一般的にはカテーテル治療で血栓を除去する手術を行います。しかし、血栓が硬くカテーテルによる血栓除去が困難な患者さんでは、脳動脈バイパス術が必要になることがあります。
ペナンブラ(脳梗塞にならないギリギリの血流状態)
脳の血管が狭窄あるいは閉塞している患者さんで、脳梗塞にならないギリギリの血流状態(ペナンブラといいます)のケースに対して、脳動脈バイパス術を行うことがあります。
脳動脈バイパス術が適応にならない場合
重篤な全身の病気(糖尿病や心臓病など)を持つ患者さんの場合
脳動脈バイパス術は、手術の際に全身麻酔を行います。重篤な糖尿病や心臓病といった全身の病気を持つ患者さんは全身麻酔による合併症(手術や検査が原因で、脳以外の病気が生じる)のリスクが高いため、脳動脈バイパス術の適応がなくなることがあります。
脳血管撮影で狭窄/閉塞部よりも末梢の血流が良好な場合
脳血管に狭窄が存在していても狭窄が軽度で血流が良好な患者さんや、閉塞部より末梢に他部位から血流が回り込み、脳血流が良好である患者さんの場合、バイパス術のメリットが少ないと考え手術適応にならないこともあります。
脳動脈バイパス術にかかわる検査
検査の結果を総合的にみて治療方針を決定する
脳動脈バイパス術にかかわる検査の流れとして、まずは侵襲性(肉体的な負担)の低い検査を外来で行い、次に2〜3日の入院が必要な検査を行います。そして、検査の結果を総合的にみて、治療方針を決定します。
外来で行う頭部MRI/MRA、頭部CT
外来では頭部のMRIとMRAを行い、必要に応じて頭部造影CT(3DCTA)の撮影を行います。
・頭部MRI:磁気を利用し、頭部の腫瘍や脳出血や脳梗塞など、脳の病変を確認する
・頭部MRA:磁気を利用し、頭部の血管の形や太さ、脳動脈瘤の有無などを確認する
・頭部造影CT(3DCTA):X線を利用し頭部の造影CTを行い、血管を立体的に撮影する

入院が必要な脳血流シンチグラフィー(脳SPECT)、脳血管撮影(DSA)
次に、脳血流シンチグラフィー(脳SPECT)、脳血管撮影(DSA)を行います。これらは侵襲性があるため、数日間の入院が必要です。
脳血流シンチグラフィー(脳SPECT):脳の血流を測定する(頭部MRI/MRAや頭部造影CTで脳内の血管の形をみるのに対し、脳シンチグラフィーは脳の血流量の評価を行うことで、脳血流分布のイメージが得られます)
脳血管撮影(DSA):足の付け根から頚動脈までカテーテル(医療用の管)を挿入し、脳の動脈と静脈の血流を調べる。造影CTやMRI、MRAよりも詳細な脳血管の情報を得ることが可能なため、手術計画の際に有益で、手術のリスクを減らすことにもなります。


脳動脈バイパス術を行う際の入院
手術の際には一般的に1〜2週間の入院が必要
脳動脈バイパス術にはいくつかの種類があり(詳しくは後述します)、いずれの手術も一般的に1〜2週間の入院を要します。脳動脈バイパス術は脳の血流を確保する手術ではありますが、脳血流の急激な増加によって術後数日以内に過灌流(かかんりゅう:脳出血やてんかんなど)になるリスクがあります。そのため、術後は1〜2週間入院しMRIやCT、脳血管撮影や脳血流検査などを行い、経過観察する必要があります。
脳動脈バイパス術の種類
脳動脈バイパス術は、直接バイパス術と間接バイパス術に大別されます。さらに直接バイパス術は、ローフロー(低灌流)バイパス術とハイフロー(高灌流)バイパス術の2種類にわけられます。
直接バイパス
直接バイパス術とは、血流不足になった末梢血管に血流が豊富な血管を直接つなぎ、血流不足の末梢血管の血流を改善させる方法です。
(1)ローフローバイパス術
直接バイパス術のうちローフローバイパス術とは、必要とする血流量が少なく限局している場合に行われる方法です。血管狭窄(中大脳動脈の狭窄あるいは閉塞など)の脳梗塞の予防や、もやもや病の治療を目的に用いられます。
(2)ハイフローバイパス術
直接バイパス術のうちハイフローバイパス術とは、多くの血流を広範囲に増やす場合に行われる方法です。たとえば、内頚動脈(頭部および頚部の主要血管)の大きな脳動脈瘤には、瘤の心臓側の内頚動脈を閉じ瘤内への血流を減じる手術の際、グラフト(足の大伏在(だいふくざい)静脈や、腕の橈骨(とうこつ)静脈など)を使って頚動脈と脳内の血管を直接つなげ、末梢血流を確保します。
間接バイパス
間接バイパスとは、脳の表面に血流が多い組織(筋や硬膜など)を接触させることで、時間経過とともに新生血管(新しくできる血管)の産生を促し、血流を増やす方法です。おもに、もやもや病の治療に用いられます。
脳動脈バイパス術の術後、日常生活で注意すべきこと
バイパス術に使用した血管を圧迫しない
脳動脈バイパス術で使用した、皮下を走行している血管を圧迫しないよう注意します。指で押さない、きつくない眼鏡をかけるといった点に注意し、血流の悪化を防ぐことが大切です。

脳動脈バイパス術について今後の展望・目標
医療技術・医療器具の進歩によって患者さんの負担は軽減されつつある
脳動脈バイパス術は皮膚を切開し、頭蓋骨に穴を開けて行うため、患者さんには身体的・精神的な負担がかかります。しかし、近年は医療技術や医療器具の進歩によって、徐々に患者さんの負担が軽減されています。
頭蓋骨固定用のチタン製プレートによって強固な固定が可能になりました。また、ハイドロキシアパタイト(骨や歯を構成する主要成分)を頭蓋骨が欠けた溝や穴などの修復に使うことで、手術のあとが目立たない状態にできるようになりました。
新たなバイパス術の技術を編み出し、若手の医師たちに伝えたい
本来、手術というものは、誰が手がけても一定以上の安全性や治療効果を保てることが理想的です。しかしながら現状、脳動脈バイパス術は人の手で縫う必要があるため、術者の経験や技術レベルによって治療効果にばらつきが生まれています。
今後の目標は、自分自身の技術のレベルを更に向上させるのはもちろん、術者が誰であっても安全で確実にできる新たなテクニックを編み出し、その技術を若手医師たちへしっかりと伝えていくことです。
読者の方々へメッセージ

現状、脳動脈バイパス術を専門にしている脳神経外科医師は少ないです。脳動脈バイパス術を受けたいと考えたときには、かかりつけの医師やインターネットなどを介して情報を集め、病院や医師を選ぶ必要があります。
- 脳動脈バイパス術の症例数
- 脳動脈バイパス術の治療成績
- 術後のフォローアップ(定期的にMRIやMRA、3DCTA、脳血管撮影などを行う)
以上がどのように成されているかが重要です。
これまでお話ししたように、脳動脈バイパス術は、脳梗塞の予防、もやもや病による脳梗塞や脳出血の予防、大きな動脈瘤治療などに有用です。不安な点、気になることがあれば病院で説明を受け、納得をしたうえで手術をしましょう。私たちは、患者さんが安心して手術を受けられるよう全力でサポートします。
昭和大学 脳神経外科学 講師
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
関連記事


未破裂脳動脈瘤とは? ――破裂のリスクや受診の目安について

脳動脈瘤の治療選択――手術の適応は患者さんの心を理解することから始まる
関連の医療相談が10件あります
もやもや病と診断されました
一過性脳虚血発作で入院し、検査したところもやもや病と診断されました。 今月中に脳血流検査をした後の診断で手術するか決定します。 先生はおそらく手術することになるとおっしゃっていました。今まで頭痛などもなく、過ごしてきてたまたま見つかりました。手術と手術後のことを考えると不安でたまりません。簡単な手術なのでしょうか。
検査について
お世話になります。 脳梗塞からのもやもや病と診断されて1年になります。 現在は内科的治療中です。 検査について、半年に一度のMRIの検査をしているのですが、だいたいは1年くらい経過したら半年に一度の検査で大丈夫でしょうか❓ 心配性なのと、目に見えて良くなっているのが感じられないため不安です。 主治医に聞けばいいのですが聞きづらくて。 一般的で結構ですのでご教示ください よろしくお願いします
教えてください
以前にも相談させていただきました。 ありがとうございました! 今回も相談お願いします。 脳梗塞発症から1年経ちました。 幸いにも仕事にも復職し、家庭との二足のわらじに毎日奮闘しています。 復職して8カ月が経ちますが、未だに仕事に対して自信が持てません。 仕事の電話中突然言葉がでなくなり会話にならなくなってしまったり、接客中も次の行程がわからなくなったり、話し方がスローになったりします。 加齢で記憶力の低下は否めないのですが、本当に加齢で片付けてしまっていいのか、それとも脳梗塞の後遺症で今更新規で何か出てきてるのか。 ちなみに、日常生活的には特に支障はありません。 仕事中に気になるので。 自分にも自信が持てずこのままにしておくのは良くないので一旦こちらで相談させてもらいました。
唾を飲むと左側の後頭部が痛い
2〜3日前から、唾を飲むと左側の後頭部が痛く感じます。 飲み込んだタイミングで痛みを感じ、普段は痛くありません。 また、波がある様で唾を飲んでも痛くない時もあります。 日常生活では特にお酒やタバコも吸わないのと、食生活や睡眠も一般的なところかと思っています。 パソコンを使った仕事でストレスは日常的に感じてはいますが、、考えられる病気はありますでしょうか? よろしくお願いいたします。
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「もやもや病」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。