泉州地域の医療

泉州地域の方々へ
適切な循環器診療を届けるためには
泉州医療圏は岸和田市をはじめとする8市4町からなり、総人口は約90万人です(2020年時点)。2015年をピークに人口は減少傾向にありますが、その一方で高齢化率は年々上昇しています。2050年には高齢者が4割以上を占めると予測されており、医療提供体制のさらなる強化が求められます。 近年では、生活習慣の欧米化によって虚血性心疾患(狭心症・心筋梗塞)が増えているほか、高齢化に伴って心臓弁膜症などの患者数も増加傾向にあります。これらの病気によって心臓のポンプ機能が低下すると心不全に陥るため、各自治体や医療機関は一丸となって心臓病の発症および重症化予防に取り組み続ける必要があるといえます。また、心臓の病気は救急搬送が必要になるケースもあります。施設ごとの医療機能を把握したうえで、医療圏全体で救急指定病院との効率的な連携体制を構築することも大切といえるでしょう。
泉州地域の医療を支える
岸和田徳洲会病院

“断らない”を信念に、質の高い医療で地域に貢献し続ける
当院は1977年に徳洲会グループ3番目の病院として開院し、地域の中核的な病院として発展してまいりました。特に救急医療に注力しており、“断らない”という信念のもと泉州地域における救命救急の最後の砦として24時間体制で診療にあたっています。救命救急センターの設置はもちろんのこと、ドクターヘリの受け入れ・ラピッドレスポンスカー(機動性に富んだドクターカー)の導入も行い、緊急処置を必要とされる患者さんへいち早く医療を届けられる体制を構築しています。
心血管疾患に対しては、1人でも多くの患者さんへ治療提供ができるよう新しい技術・治療機器の導入にも積極的に取り組んできました。幅広い心血管疾患に対し、多くの治療実績を誇り、抜け目のない医療が提供できていると自負しております。当院だからこそ提供できる質の高い医療を追求し、これからもこの地域に暮らす方々の健康と生命を守り支え続けてまいります。
心臓血管外科チームの挑戦
お知らせ一覧を見る
-
2025.10.2

岸和田徳洲会病院における
心臓弁膜症・狭心症・
大動脈瘤・末梢動脈疾患の治療
心臓弁膜症の治療
完全内視鏡下MICSにより体への負担を抑えた手術を実践
軽症~中等症の心臓弁膜症の場合は薬を内服しながら経過観察を行いますが、重症心臓弁膜症と診断がつき、耐術性(手術に耐え得る体力)に問題がないと判断した場合は基本的に手術を検討します。
当院では低侵襲心臓手術(MICS:ミックス)という術式を積極的に行っています。MICSは開胸せず、肋骨の間から心臓にアプローチする手術方法です。小さな傷口で済むため整容面に優れており、かつ開胸手術と比べて痛みが少なく感染症のリスクも減らすことができます。また、骨を切らないため、術後の早期回復・早期社会復帰が望めることが大きなメリットです。
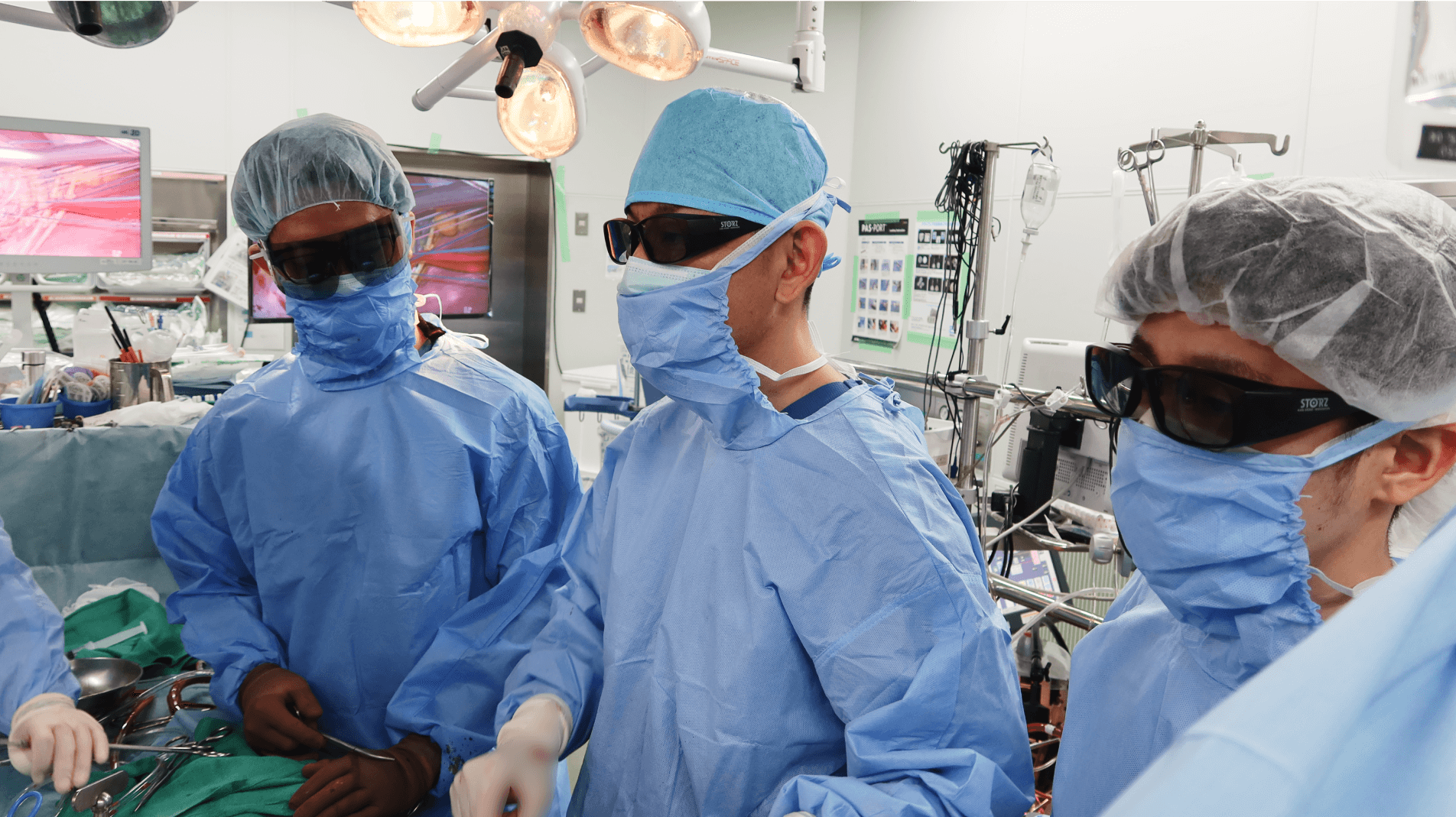
当院では運動についても制限は設けていませんので、退院後は通常どおりの生活に戻っていただけます。心臓へのアプローチ方法は大きく変わるものの、MICSの治療成績は開胸手術と同等であることが報告されています。
なお、MICSには開胸器(骨の間を広げて病変部を見やすくするための器具)を用いて直視下で行う方法もありますが、当院では“完全内視鏡下”で行います。内視鏡であれば肋骨の間を広げずに処置ができ、骨への負担を減らすことができます。これにより術後の痛みをさらに軽減することが可能です。
無症状の方にこそ内視鏡下MICSという選択肢を知ってほしい
自覚症状がない場合、手術適応は心臓の状態などをみて総合的に判断をしますが、きっと「症状がないのに大きな手術を受けるのは嫌だ」と思う方も多いでしょう。その点、MICSは開胸手術と同レベルの治療を体への負担が少なく実施できるわけですから、まさに無症状の方にこそ適した方法といえます。
具体的な治療方法については、大動脈弁狭窄症の場合、傷んだ大動脈弁を人工弁に置き換える“大動脈弁置換術”を実施します。僧帽弁閉鎖不全症の場合は、多くの場合で弁の異常を修復する“弁形成術”を行います。当院ではどちらの術式も“完全内視鏡下”で実施可能であり、術式問わずMICSのメリットを維持した治療に努めています。特に大動脈弁置換術を内視鏡下で行える施設は大阪府内全体でも少なく、当院の強みの1つです。
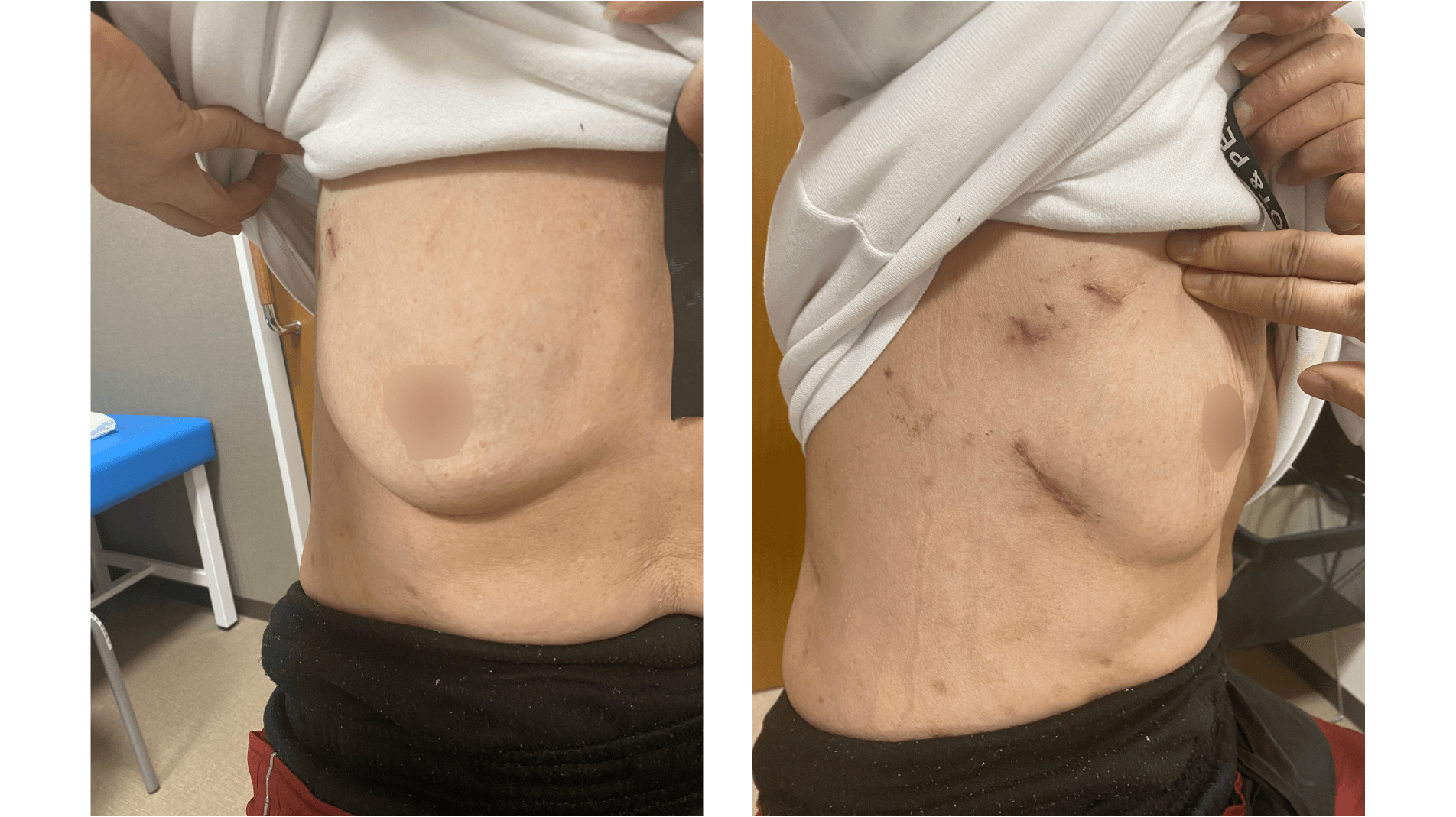
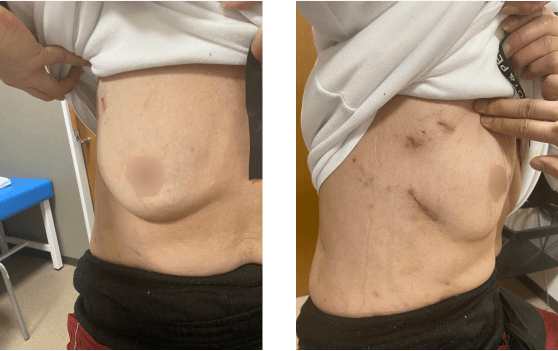
傷口の具体的な大きさについては、大動脈弁置換術の場合で4~4.5cmほど、僧帽弁形成術の場合で3cmほどです。どちらも切開する場所は右胸や腋の下のため正面から傷が目立ちにくく、女性の場合は乳房に隠れてほとんど見えなくなります。
手術をすすめられていて治療に迷われている方は、ぜひ一度当院へご相談ください。開胸手術・MICSのどちらにも精通した医師が双方のメリット・デメリットをしっかりとご説明いたします。不安なこと・分からないことがあれば、遠慮せずお尋ねいただければと思います。これまでに培った総合力を生かし、スタッフ一同サポートいたしますので、安心していらしてください。

狭心症の治療
「動くと苦しいけど、休むと治る」――当てはまる場合は早めに受診を
狭心症とは、心臓に酸素や栄養を送る血管(冠動脈)が狭くなり、心筋(心臓の筋肉)への血液の供給が減ったり滞ったりする病気です。進行すると心筋梗塞に移行し、命にかかわるリスクもあるため、早期に発見して適切な治療を受けることが重要です。
狭心症の典型的な症状としては、締め付けられるような胸の痛みが挙げられますが、場合によっては肩や歯などに痛みを感じることもあります(放散痛)。これらの症状は特に運動時など心臓に負荷がかかった際に生じやすく、しばらく休むと治まるのが特徴です。「動くとしんどい・休むと治る」というのがキーワードになりますので、当てはまる場合には心臓の診療を専門とする医師にこれをしっかりお伝えいただきたいと思います。

写真:PIXTA
虚血性心疾患(狭心症・心筋梗塞)の主な原因は動脈硬化です。特に糖尿病・高血圧・脂質異常症・喫煙・遺伝*などは、リスクを高める要因とされていますので、これらに該当する方で気になる症状がある場合は、早めに受診をしましょう。
親族の中に若くして(男性は55歳未満、女性は65歳未満)狭心症などの冠動脈疾患を発症した方がいる場合、遺伝的なリスクが高くなるといわれています。
垣根のない診療体制で、よりよい狭心症治療を迅速に提供
狭心症の治療選択肢には、薬物療法のほか、経皮的冠動脈形成術(PCI)と冠動脈バイパス術があり、治療方針については心臓カテーテル検査を行って決定していきます。経皮的冠動脈形成術は、手首や足の血管からカテーテル挿入し、血行再建を図る治療で、冠動脈バイパス術は、別の場所から採取した血管を狭くなっている箇所につなぎ、血流の迂回路を確保する治療です。

治療にあたっては循環器内科と心臓血管外科の連携が重要となりますが、当院においては特別な連携体制を整えるまでもなく、必要な治療を迅速に提供できるのが強みです。検査は循環器内科が担当し、緊急で手術が必要と判断された場合には、心臓血管外科の医師がただちに対応します。こうしたスムーズな体制は特別な仕組みによるものではなく、日頃から築かれている信頼関係と、同じ方向を向いたチームだからこそかなえられるものであり、当院の自慢の1つです 。
繰り返しになりますが、狭心症は早期に発見し適切な治療を受けることが重要です。これまで積み重ねてきた経験やデータをもとに、よりよい治療をご提案いたしますので、「動くと症状が出て、休むと治る」「なんだか胸に違和感がある」と感じたら、少しでも早く受診ください 。

大動脈瘤の治療
破裂した場合は命にかかわる病気――適切な時期に適切な治療を受けてほしい
大動脈瘤とは、大動脈(心臓から全身に血液を送る太い血管)にできる“こぶ”のことをいい、破裂すると命に直結する病気です。破裂しなければ何か体に悪さをするものではないため、自覚症状が現れにくく、検診などで偶然発見されることがほとんどです。大動脈瘤を指摘された場合は、まずは病院を受診して詳しい検査を受けていただきたいと思います。当院では基本的に検査は当日中に完了しますので、お気軽にご相談ください。
大動脈瘤が見つかっても、今すぐ必ず治療が必要というわけではありません。破裂するリスクがある一方で、手術を行うことによる合併症などのリスクもあるため、こぶの場所や大きさ、形などから総合的に判断して、手術をするかどうか、またそのタイミングを決定します。
大動脈瘤と診断されても、症状がないため、危機感はなかなか持ちにくいかもしれません。しかし、ひとたび破裂した場合には命に関わる病気です。命を守るためには、今後どのように病気と付き合っていくかを考えなければなりませんから、まずはそのような危険な病気を患っているということを自覚いただくことが大切です。先述のとおり、治療のタイミングは大動脈瘤の状態によって異なりますので、今後の付き合い方については一緒に相談しながら決めていきましょう。
2つの治療を熟知したチームがよりよい選択肢を見極める
破裂するリスクがある大動脈瘤の場合には手術が必要です。具体的には、人工血管置換術とステントグラフト内挿術の2つの方法があります。
人工血管置換術は、大動脈瘤を切除して人工血管に置き換える治療です。体への負担が大きい治療ではありますが、体から大動脈瘤を取り除けるためステントグラフト内挿術に比べて再発リスクが低いメリットがあります 。一方、ステントグラフト内挿術は、バネ状の金属(ステント)を取り付けた器具で血管を内側から補強し破裂を防ぐ方法です。瘤は体内に残るため一定の再発リスクがあるものの、足の付け根を小さく切開するのみで処置できるため、高齢の方など開胸・開腹手術のリスクが高い方に適しています 。
人工血管置換術とステントグラフト内挿術のどちらが適しているかは、患者さんの年齢や全身状態、大動脈瘤の形などによって異なります。当院ではどちらの治療も同じチームが一貫して対応しており、それぞれの特徴やリスクを踏まえたうえで、患者さんにとって適切な治療法を見極められる体制を構築しています。両者を適切に比較・検討し、必要に応じて組み合わせることも可能です。選択肢を限定することなく、より安全性が高く適した治療を柔軟に提供できるのが当院の大きな強みです。
手術の適応がある方で、かつ手術を受ける決心をいただいたら迅速に治療ができる体制を整えています。治療にあたって不安なこと・迷いがある方は、おひとりで抱えずに我々にご相談ください。心臓血管外科医として蓄積してきた経験を可能な限りお伝えできればと思っていますので、まずはお話しましょう。

末梢動脈疾患の治療
歩くと生じる足の痛みや冷えは血管の病気の可能性も
末梢動脈疾患(PAD)とは、手足(主に下肢)の血管が狭くなったり詰まったりすることで、十分な血液が行き渡らなくなる病気です。原因の多くは動脈硬化で、閉塞性動脈硬化症とも呼ばれます。重症化すると足が壊死し、足の切断を余儀なくされることもあるため、早期発見・早期治療が非常に重要です。

写真:PIXTA
歩いたときに、ふくらはぎあたりに“つかまれるような痛み”が生じたり、足が冷たくなったりする症状がある場合、末梢動脈疾患の可能性があります。通常、歩くと体は温まりますから、「動くと冷える」というのは何らかの異常が生じているサインといえます。
なお、これらの症状は休むと改善するのが特徴で、似た症状が現れる病気として腰部脊柱管狭窄症があります。足の痛みがあるものの整形外科で「腰は問題がない」と言われた方は、一度循環器内科も受診いただくことをおすすめします。
末梢動脈疾患が疑われる場合は、まず血圧脈波検査(手と足の血圧比を測定する検査)を実施し、腕よりも足の血圧が低い場合は、さらに超音波検査やCT検査、カテーテル検査などを行ってより詳しく調べていきます。当院では受診いただいたその日に診断が可能な体制を構築していますので、「足に違和感がある」という方はぜひご相談にいらしてください。
これまでに培った知見を生かし、多職種が一丸となって足を救う
末梢動脈疾患の治療は、保存的治療(手術以外の治療)もありますが、それでは改善が難しい場合は手術で血流を改善する“血行再建術”を行います。かつてはバイパス手術*が一般的でしたが、近年では医療用の細い管を用いたカテーテル治療が主流になっています。
当院には足のカテーテル治療を専門とする循環器内科医が在籍しており、また24時間365日、心臓血管外科医が常駐し、夜中でも手術を行える体制を敷いています。
先述のとおり、基本的にはカテーテル治療が行われますが、進行した末梢動脈疾患の場合は、心臓血管外科が手術を行います。壊死が進んでいる場合には足の切断が必要になるものの、人はかかとを失うと自分の足では歩けなくなりますから、“かかとを残すこと”を究極の目標とし、可能な限り救肢に努めます。これまで培ってきた経験の積み重ねを生かし、全力で治療にあたりますので、末梢動脈疾患の治療は我々にお任せください。
バイパス手術:血管が詰まっている箇所に別の場所から採取した血管つなぎ、血流の迂回路を確保する治療
写真:PIXTA
末梢動脈疾患の治療においては、血行再建術のみならず集学的治療(複数の治療法を組み合わせて行うこと)が重要です。当院では、循環器内科や心臓血管外科、皮膚科、リハビリテーション科、栄養科などから構成される“フットケアチーム”を設置しており、多職種で足を救う医療を実践しています。
繰り返しになりますが、足の違和感は放置せず一度ご相談ください。症状は休むと治まるため、つい軽視してしまいがちですが、何らかの症状が現れている時点ですでに進行している可能性も大いにあります。足を守るには、とにかく早い段階で受診いただくことが重要です。どんなに些細なことでも気になることがあれば遠慮なく当院へご相談ください。
職員の配置については、2025年7月時点の情報です。

- 公開日:2024年6月28日
- 最終更新日:2025年8月18日
