黒崎院長に聞く
武蔵野赤十字病院の診療体制
“地域の砦”として、災害時にも医療を断絶させない強固な体制へ
 当院は、1949年に開院し、70年以上の歴史を築いてまいりました。最初は50床という小さな規模から始まりましたが、地域の皆さんに支えられ、今では500床以上の病床を擁する地域の中核病院となりました。
当院は、1949年に開院し、70年以上の歴史を築いてまいりました。最初は50床という小さな規模から始まりましたが、地域の皆さんに支えられ、今では500床以上の病床を擁する地域の中核病院となりました。
規模が大きくなると同時に、地域医療支援病院や三次救急(救命救急センター)など、当院が果たすべき機能も多岐にわたるようになりました。そうしたさまざまな機能を十分に果たし、これから先の40年、50年もしっかりとした医療を提供し続けるため、 2025年に新棟の開院に至りました。
建物が新しくなることはもちろんですが、一番の目的は災害に強い病院であることです。私たちは災害拠点病院としての役割も担っています。万が一の災害が起きても、決して医療を止めず、持続的に運営できる強固な施設でなければならない――そうした思いから、“地域の砦”として新たなスタートを切ることを決意しました。全室個室化――徹底した衛生管理で患者さんを守り、静かな療養環境で回復を支える
 新棟において大きな変化の1つとして挙げられるのが “全室個室化”です。コロナ禍での経験から、感染症を徹底的に管理するには個室が不可欠だと痛感し、思い切って全室個室化に踏み切りました。全室個室であれば、もし新たな感染症が流行しても感染の管理がしやすくなりますし、何より患者さんにとって快適な療養環境となります。差額ベッド代のかからない個室もご用意していますので、プライバシーが守られた静かな環境でゆっくりと療養に専念いただければと願っております。
新棟において大きな変化の1つとして挙げられるのが “全室個室化”です。コロナ禍での経験から、感染症を徹底的に管理するには個室が不可欠だと痛感し、思い切って全室個室化に踏み切りました。全室個室であれば、もし新たな感染症が流行しても感染の管理がしやすくなりますし、何より患者さんにとって快適な療養環境となります。差額ベッド代のかからない個室もご用意していますので、プライバシーが守られた静かな環境でゆっくりと療養に専念いただければと願っております。三次救急医療の使命を全うし、次世代を育む周産期医療にも注力
写真:PIXTA
先述のとおり、当院が担う役割は多岐にわたりますが、まず重視しているのは“高度な救急医療”の実践です。三次救急(救命救急センター)としての役割を担う当院では、年間1万台以上*の救急車を受け入れています。この地域の救急医療を未来にわたって支え続けること――それこそが、当院の大きな使命の1つだと考えています。
また、新棟の建設に伴って、産科外来・病棟、分娩室、新生児集中治療室(NICU)を全て1つのフロアに集約した“周産期センター”も設置しました。現在注力している無痛分娩はもちろん、一刻を争う超緊急帝王切開などハイリスクな分娩にも対応できる体制を整えています。近年は核家族化が進み、産後のお母さんを支える環境が十分でないことも少なくありません。お母さんが育児に疲れてしまわないよう、産後ケアにも力を入れ、妊娠から出産、そして子育てまでをトータルで温かくサポートしてまいります。2024年(1月~12月)実績 10,485台
“低侵襲”と“個別化”を軸に、がん治療に対する体制を強化
写真:PIXTA
日本人の2人に1人がかかるといわれるがん治療においても、より体に優しく、精度の高い医療の提供を目指しています。その1つが、手術支援ロボットの拡充です。新棟では手術支援ロボットを2台体制に増強しました。これにより、泌尿器や消化器、呼吸器、婦人科などにおいて、傷口が小さく回復が早い、低侵襲な手術をより多くの患者さんに提供できるようになります。
また、がんの遺伝子を調べて個々に合った治療法を探す“がんゲノム医療”にも対応しています。院内でエキスパートパネル(専門家が集まる会議)を開き、迅速に治療方針を決定できる体制が整っています。さらに、これまで他院に依頼をしていたPET-CTも院内に導入しましたので、検査から治療までを一貫してスムーズに行うことが可能です。外来化学療法室もベッド数を増やし、快適な環境で治療を受けていただけるよう配慮しています。ハイブリッド手術室を導入し、抜け目のない治療環境を整備

写真:PIXTA
今回の新棟建設で、“ハイブリッド手術室”も完成しました。ハイブリッド手術室とは、手術台と血管撮影装置を組み合わせた手術室のことです。これにより、カテーテルを使って心臓の弁を人工弁に置き換えるTAVIという治療が可能になりました。ご高齢の方や体力が低下している方でも、胸を大きく開かずに心臓の治療ができるようになります。
なお、心臓の病気を抱えている方は、他にもさまざまな病気を抱えていることが少なくありません。そうした複雑な病状の患者さんに対し、あらゆる診療科が連携して全身を診ることができるのは、総合力の高さを強みとする当院だからこそ提供できる医療です。 ハイブリッド手術室の稼働により、この体制がさらに強化されました。黒崎先生からのメッセージ――地域一丸となって健康を守り、支え続ける
 私たちは、地域のクリニックの先生方を“市民の皆さんの健康を守る大切なパートナー”だと考えています。 日頃の健康管理は地域の先生方にお願いし、専門的な医療が必要な場合には私たちが全力を挙げて治療にあたる。そして病状が落ち着いたら、またかかりつけの先生の元へお戻りいただく――このように役割を分担する“2人主治医制”を推進しています。
私たちは、地域のクリニックの先生方を“市民の皆さんの健康を守る大切なパートナー”だと考えています。 日頃の健康管理は地域の先生方にお願いし、専門的な医療が必要な場合には私たちが全力を挙げて治療にあたる。そして病状が落ち着いたら、またかかりつけの先生の元へお戻りいただく――このように役割を分担する“2人主治医制”を推進しています。
こうした連携により患者さんは住み慣れた地域で安心して療養を続けていただけますし、私たちは専門的な治療を必要とされる患者さんを効率的に受け入れ可能になり、地域内で医療が完結できるという好循環が生まれます。
どのような状況であっても、ご紹介いただいた患者さんは、積極的に受け入れるのが私たちのスタンスです。これからも地域の先生方と協力しながら責任をもって診させていただきますので、どうぞ安心して受診いただければと思います。

武蔵野赤十字病院における
産科、前立腺がん、
大腸がん・大腸ポリープ、
腰部脊柱管狭窄症の診療
産科の診療体制/お産・無痛分娩について
地域周産期母子医療センターとして、高度な医療で母子の安全を支える
当院は、2006年から東京都の地域周産期母子医療センターとして認定を受け、リスクの低い方から高い方まで、幅広い妊婦さんを受け入れています。新生児内科と密に連携し、胎児期から新生児期まで切れ目なくお母さんと赤ちゃんを支える体制が整っていることは、私たちの大きな特徴の1つです。新棟への移転に伴って、周産期センターはワンフロアに集約されました。NICUを増床するなど、以前にも増して充実した環境を整え、地域の皆さんにより安心していただける医療を提供してまいります。

地域周産期母子医療センター センター長 梅澤 聡先生
そのほか、合併症のある妊婦さんのケアに注力している点も総合病院である当院の強みです。妊娠糖尿病などの糖代謝異常がある方に対しては、内分泌代謝科の医師や栄養課のスタッフと毎月カンファレンスを行い、専門的な観点から厳密な管理を行っています。

なお、どのようなお産であっても、予期せぬ事態は起こり得るものです。だからこそ当院では、“何かあったときの対応力”を何より大切にしています。お母さんには救命救急センターを含む全科の医師が、赤ちゃんには新生児内科医が、すぐに駆けつけられる体制を構築していますので、どうかご安心いただければと思います。
無痛分娩:分娩を熟知した各科の医師が連携し、安心・安全なお産に努める
当院では2020年より無痛分娩*も実施しています。近年日本で徐々に普及してきた無痛分娩ですが、私たちは単に痛みを和らげるだけでなく、妊婦さんがより安心してお産に臨むための“大切な医療の選択肢”だと考えています。もちろん、選択するかどうかは妊婦さん次第となりますが、だからこそ正しい情報を得て納得して選んでいただけるよう、当院では“無痛分娩教室”を実施しています。ここでは医師が麻酔や合併症についてご説明するほか、助産師から分娩の流れや、無痛分娩であっても必要となる「産む力」をどのように整えていくかについて保健指導などを行っており、無痛分娩をご希望の方全員に受講いただいています。
無痛分娩は自費診療です。当院では、無痛分娩の際に硬膜外麻酔を用いています。これは、背中の硬膜外腔と呼ばれる場所に細いチューブ(カテーテル)を通し、そこから麻酔薬を投与して痛みを和らげる方法です。当院における無痛分娩費用:150,000円(分娩費用に無痛分娩費用が加算されます)。
分娩費用:正常分娩【時間内】230,000円/【時間外】260,000円/【休日・深夜】280,000円。帝王切開術費用:【予定外手術】380,000円/【時間外・休日】480,000円。※全て非課税。(2026年1月時点)
リスク:血圧の低下や皮膚のかゆみ、発熱、穿刺部痛など。また、頻度はまれであるものの重篤な合併症としては局所麻酔中毒や全・高位脊髄くも膜下麻酔が挙げられます。
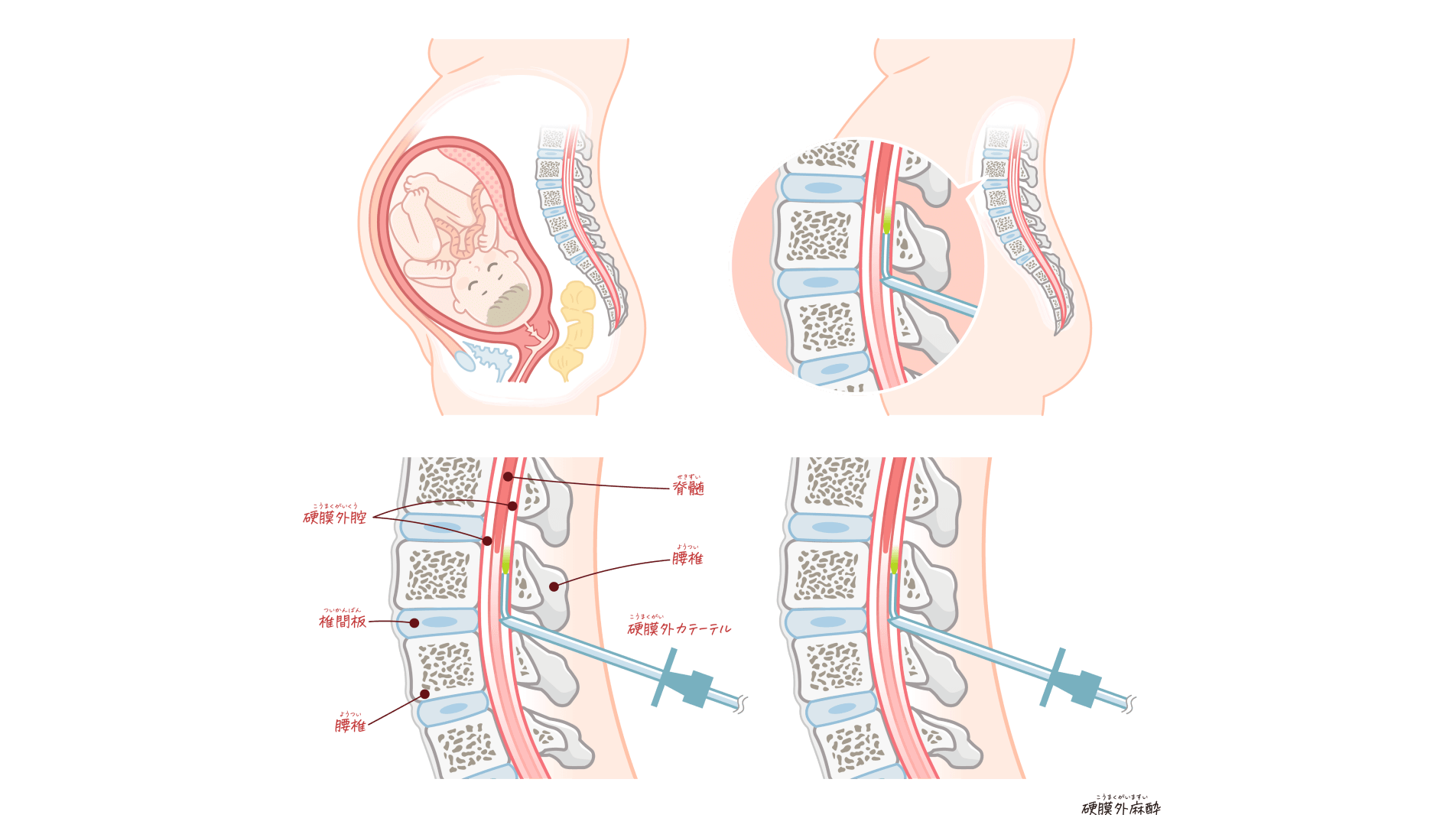
イラスト:PIXTA
また、当院は、東京都で2025年10月よりスタートした無痛分娩費用助成事業の対象医療機関に認定されており、都の定める安全基準を十分に満たした環境を整えています。
麻酔については、麻酔科指導医*の下で研修を受け、院内独自の認定制度に合格した産婦人科専門医**が担当する体制を敷いているのが当院の特徴です。分娩の経過を深く理解している産婦人科医が麻酔管理も行うことで、お産の状況に合わせたきめ細やかな対応が可能です。もちろん、麻酔科医とも密に連携しており、産婦人科所属の麻酔科指導医を中心に日々の症例検討や手技の確認を行うなど徹底した安全管理に努めています。
麻酔科標榜医、日本麻酔科学会認定 麻酔科指導医:南 浩太郎先生
日本産科婦人科学会認定(もしくは日本専門医機構認定) 産婦人科専門医

当院での無痛分娩をご希望の方は、妊娠34週までに無痛分娩教室を受講のうえ、お申込みください。計画無痛分娩(出産日を事前に決めて無痛分娩を行う方法)と、オンデマンド無痛分娩(陣痛が始まってから来院し無痛分娩を行う方法)のどちらにも対応しておりますので、ご検討中の方はお気軽にお問い合わせいただければと思います。
ファミリーフレンドリーを追求した温かな環境の中、多職種でご家族をサポート

写真:PIXTA
新棟への移転によって、病室が全室個室になったことも大きな変化です。これに伴い、面会の年齢制限がなくなりました。夜間にご家族が付き添えるお部屋もご用意しております。
また、当院では産後のメンタルヘルスケアにも注力しています。産後ケア宿泊型サービス*をご用意しており、育児相談はもちろん、赤ちゃんをお預かりして休息を取っていただくことも可能です。
妊娠・出産という人生の大きな節目には、喜びと同時に不安もつきものです。実際、私自身(菊池 友美)もそうでした。当センターでは総合病院の強みを最大限に生かし、多職種がワンチームとなってご家族をサポートしています。安心して出産できる場所でありたい――その思いを常にもって地域の母子医療に貢献できればと思っています。ご不安なことなどありましたら、いつでも私たちにご相談ください。
産後ケア宿泊型サービスは全額自己負担となります。費用:母と子で1泊2日 70,000円(非課税)。対象:産後8週間(産後56日)までの方。(2026年1月時点)

前立腺がんの診療
早期発見ができれば治癒率の高いがん――50歳以上の方はPSA検査を
前立腺がんは、男性のがんの中で罹患数が増加している病気ですが、早期に発見できれば治癒率が非常に高いがんでもあります。治療の選択肢も多く、早く見つけることができれば、生活や希望に合わせた治療を選んでいただけます。そのためにも、症状が現れるのを待つのではなく、50歳を超えたらPSA検査(血液検査)を受けることが大切です。特に、ご家族に前立腺がんを発症した方がいる場合は、ご本人も罹患する頻度が高くなるといわれていますので、その場合は45歳くらいから検査を受けていただくことをおすすめします。

PSA検査で数値が高く前立腺の病気が疑われる場合は、がんの有無や場所などを確認するためにMRI検査を行います。MRI検査の結果、前立腺がんが疑われる場合には、より詳しく調べるため前立腺生検(前立腺に針を刺して組織を採取する検査)を行います。“針を刺す”と聞くと怖い気持ちが強くなってしまうと思いますが、当院では、腰椎麻酔(下半身麻酔)をかけた状態で検査を行いますので、その点はご安心いただければと思います。1泊2日の入院をしていただく必要はありますが、痛みを感じることなく検査が終わりますので、健康診断などでPSA値の異常が指摘された場合には、どうぞ身構えすぎずにご相談ください。
手術支援ロボット“ダヴィンチ”を駆使し、機能温存と根治の両立を目指す
先述のとおり前立腺がんには複数の選択肢があり、当院においても手術・放射線治療・化学療法・内分泌療法(ホルモン療法)など幅広い治療に対応可能です。手術においては、手術支援ロボット“ダヴィンチ”を用いた手術を行っています。ロボット手術は、お腹に数か所の穴を開け、そこから細長い器具を挿入して行う手術です。ロボットアームの先端についた鉗子には関節があるため、人の手以上に複雑な動きをすることができます。

前立腺は骨盤の奥深い場所にある臓器ですので、細かな動きを得意とするロボット手術のメリットが十分に発揮されます。また、患部を拡大しながら手術ができる点も特徴です。これにより出血量が抑えられるだけでなく、周囲の筋肉や神経を傷つけにくく、尿失禁の早期回復や勃起機能の温存に役立ちます。
もちろん、当院を受診したからといって手術を受けなければならないわけではありません。前立腺がんでは放射線治療も手術と同等の治療効果とされていますので、相談を重ねながらご自身のライフスタイルや価値観に合った方法を一緒に考えていきましょう。
早期発見から根治的治療まで――かかりつけ医と協働し、シームレスな診療を提供
当院のもう1つの強みは、地域の医療機関との密な連携体制が構築できていることです。東京都が作成している連携手帳を活用し、普段の診察やお薬の処方はお近くのかかりつけ医で、手術や専門的な治療は当院で、という役割分担を行っています。
新棟への移転に伴ってダヴィンチが2台体制となり、より多くの患者さんを受け入れられるようになりました。PSAの数値が気になる方から、すでに診断を受けて治療法に迷われている方まで、どのような段階の方でもサポートいたしますので、安心して我々にお任せいただければと思います。

大腸がん・大腸ポリープの診療
便潜血陽性は放置せず精密検査を――苦痛の少ない安心の大腸内視鏡検査を追求します
大腸がんは、早期発見できれば治癒が望める病気です。さらに、ポリープの段階で発見・切除することで、がんの発生そのものを未然に防ぐことも可能です。しかし、早期の段階では自覚症状がほとんどありません。そのため、定期的な便潜血検査が非常に重要です。もし結果が「陽性」だった場合は、必ず精密検査(大腸内視鏡検査)を受けてください。
陽性の方の30人に1人が大腸がんを発見されるといわれています。「自分は大丈夫」と思わず、ご自身の命と健康を守るために、ぜひ精密検査にいらしてください。

私たちは、皆様が内視鏡検査に対して抱く「つらい」「恥ずかしい」といった心理的・身体的ハードルを可能な限り低くできるよう、さまざまな工夫を凝らしています。
1. 不安のない前処置(準備)をサポート
検査前の下剤服用など、ご自宅での準備に不安を感じる方は少なくありません。当院では、前処置の際にご不明点や不安があれば、お電話にて看護師がリアルタイムでお答えする体制を整えています。初めて検査を受ける方も、どうぞ安心して当日をお迎えください。
2. 「痛みの少ない」スムーズな挿入技術
当院では、手元で硬さを調整できる高機能な内視鏡スコープを導入しています。 腸の曲がり角ではスコープを軟らかく、奥へ進める時は適度なコシを持たせるなど、患者様の腸の形状や状況に合わせて柔軟に調整します。これにより、腸を無理に突っ張らせることなく、スムーズで苦痛の少ない挿入が可能となります。
3. 「あなたに合わせた」オーダーメイドの検査記録
苦痛の少ない検査には、医師の技量が不可欠です。当院では年間2,500件以上*の実績に基づいた技術で、“楽な検査”に努めています。 さらに、患者さん一人ひとりに適した挿入方法(腸のクセや形状など)をカルテに詳細に記録し、次回以降の検査時に必ず引き継ぎを行っています。回を重ねるごとに、よりスムーズで負担の少ない検査を受けていただけます。
2024年度(1月~12月)実績:2,881件
検査から治療までを一貫して対応――高度な内視鏡技術で“根治”と“体への優しさ”を両立
・新たな設備と診断システム
2025年12月より、当院の内視鏡センターは10室へと拡大いたしました。全ての検査室に拡大内視鏡や特殊光観察(NBI)を装備し、AIによる診断支援システムも完備し、微細な病変も見逃さない体制を整えています。
・お腹を切らない内視鏡的治療“ESD”
もし、早期がんや大きなポリープが見つかった場合でも、当院ではESD(内視鏡的粘膜下層剥離術)という高度な治療が可能です。ESDは、内視鏡を使って病変を粘膜の下から剥離し、一括で切除する治療法です。外科的な手術の必要がないため、お体への負担を最小限に抑えつつ、病気を根治させることが可能です。ESDは高度な技術が必要とされますが、当院では年間100例以上*のESDを実施しており、専門医**が責任を持って治療にあたります。
2024年度(1月~12月)実績:126件
日本消化器内視鏡学会認定 消化器内視鏡専門医

医師のみならず、消化器内視鏡技師*、看護師、洗浄員、そして受付事務スタッフまで多職種が連携し、チーム一丸となってよりよい医療の提供に努めています。検査、治療についても内視鏡を熟知したスタッフが責任をもって行いますので、どうぞ敬遠しすぎず、まずは検査へお越しいただければと思います。
日本消化器内視鏡学会認定 消化器内視鏡技師
進行大腸がんの治療:ロボット手術により患者さんに“やさしい治療”を実践
内視鏡治療の適応とならない大腸がんに対して、当院ではロボット手術を積極的に行っています。ロボット手術は、お腹に小さい穴を開け、そこからロボットのアームを挿入して行う手術です。開腹手術に比べて傷がとても小さく、痛みや体への負担が少ないことが最大のメリットです。また、ロボットアームの先端にある鉗子には関節機能や手ぶれ補正機能がついているのも特徴です。これらの機能により骨盤の奥深くにある直腸がんの手術でも、排尿や性機能に関わる神経を温存しやすくなりました。当院ではロボット手術を駆使し、術後の後遺症を最小限に抑えることで、手術前と変わらない生活を送っていただくことを目指しています。
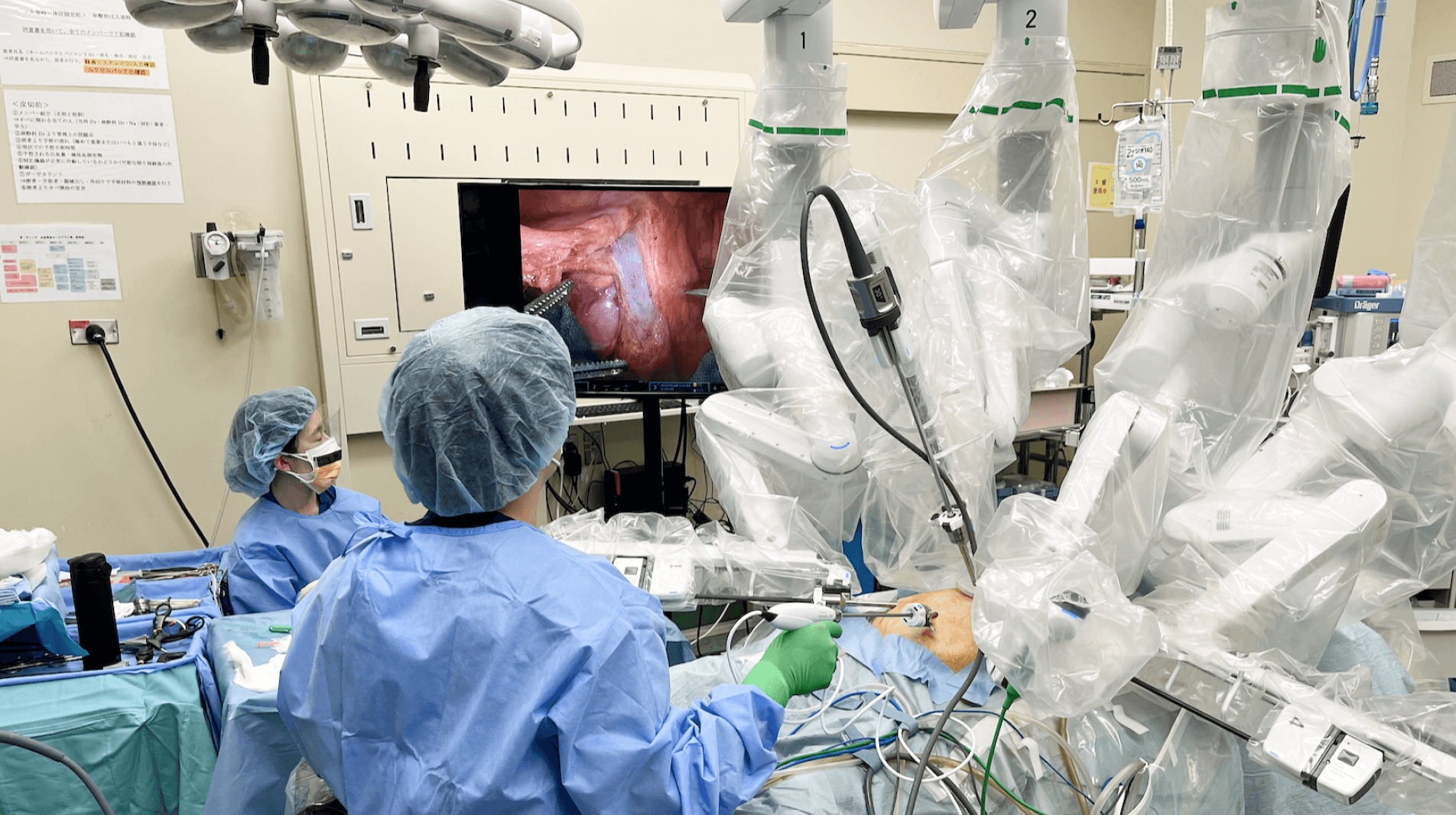
また、当院においては治療までのスピード感も強みの1つです。移転を機にダヴィンチが2台体制になったことに加え、習熟した医師による効率的な手術体制を構築しており、初診から2~3週間程度で手術を受けていただけます。執刀医は十分な経験と技量を持つ医師として複数の学会から認定*された医師です。お待たせしないスピード感だけでなく、手術の質においても高水準を追求しておりますので、どうぞ安心してお任せください。
日本内視鏡外科学会認定 ロボット支援手術プロクター(消化器・一般外科)・日本内視鏡外科学会 技術認定取得者(消化器・一般外科)、日本ロボット外科学会認定専門医(Robo-Doc Pilot 国内A級)など
総合病院の強みを生かした迅速な連携で根治に挑む

大腸がんは、正しく診断して正しく手術をすれば、きちんと結果が返ってくる“よく治るがん”だと私は考えています。手術だけでは対応が難しいケースでも、術前に抗がん薬や放射線治療をおこなってがんを小さくしてから手術を行うなど複数の選択肢があります。当院は総合病院であり、腫瘍内科や放射線科など各診療科にがん治療に精通した医師が在籍しています。私たちが相談をしたその日から抗がん薬治療を開始できるほど迅速かつ強力なバックアップ体制を整えていますので、もし進行がんと診断されても、焦らず当院へご相談ください。


腰部脊柱管狭窄症の診療
80歳以上に多い病気――足の痛みやしびれで“できないこと”がある場合には一度受診を
腰部脊柱管狭窄症は、脊柱管(背骨の中にある神経の通り道)が狭くなり神経が圧迫される病気です。主な原因は加齢で、80歳以上になると約4割の方が患っているといわれているほど一般的な病気です。主な症状としては、足の痛みやしびれ、歩きにくさが挙げられます。そのほか、歩いていると痛みやしびれが生じて徐々に足が前へ出にくくなるものの、休むとよくなる症状(間欠跛行)が現れるのも特徴です。

なお、腰部脊柱管狭窄症を発症したからといって、必ずしも治療が必要なわけではありません。少し足の痛みが生じたり、時々症状を自覚したりする程度で、生活に支障をきたしていないのであれば過度に心配される必要はないでしょう。一方で、「痛み・つらさがあって買い物や旅行、趣味などができない」という場合には、受診いただき、しっかり検査を受けていただきたいと思います。つらい症状を我慢する必要はありませんので、気になる症状がある場合には、どうぞ遠慮なくご相談ください。
治療については、まず薬物療法やブロック注射、運動療法などの保存療法を1~3か月ほど行いながら経過を観察していきます。
体への負担が少ない“UBE”を導入――総合力を生かし、より安全な治療提供を目指す
保存療法を行っても症状が改善せず、日常生活に支障をきたしている場合には、手術を検討します。当院では“できるだけ体への負担の少ない治療”を追求しています。以前より内視鏡(細い筒状の医療器具)を使った手術を行っていますが、2024年よりさらに体への負担が少ないUBE(複数ポータル式灌流型脊椎内視鏡)を導入しました。これは、背中に約7mmの小さな穴を2か所開け、そこから内視鏡と器具を入れて行う手術です。傷が小さく、処置は水を流しながら行うため感染や出血、神経損傷のリスクが軽減できるのがこの術式のメリットです。
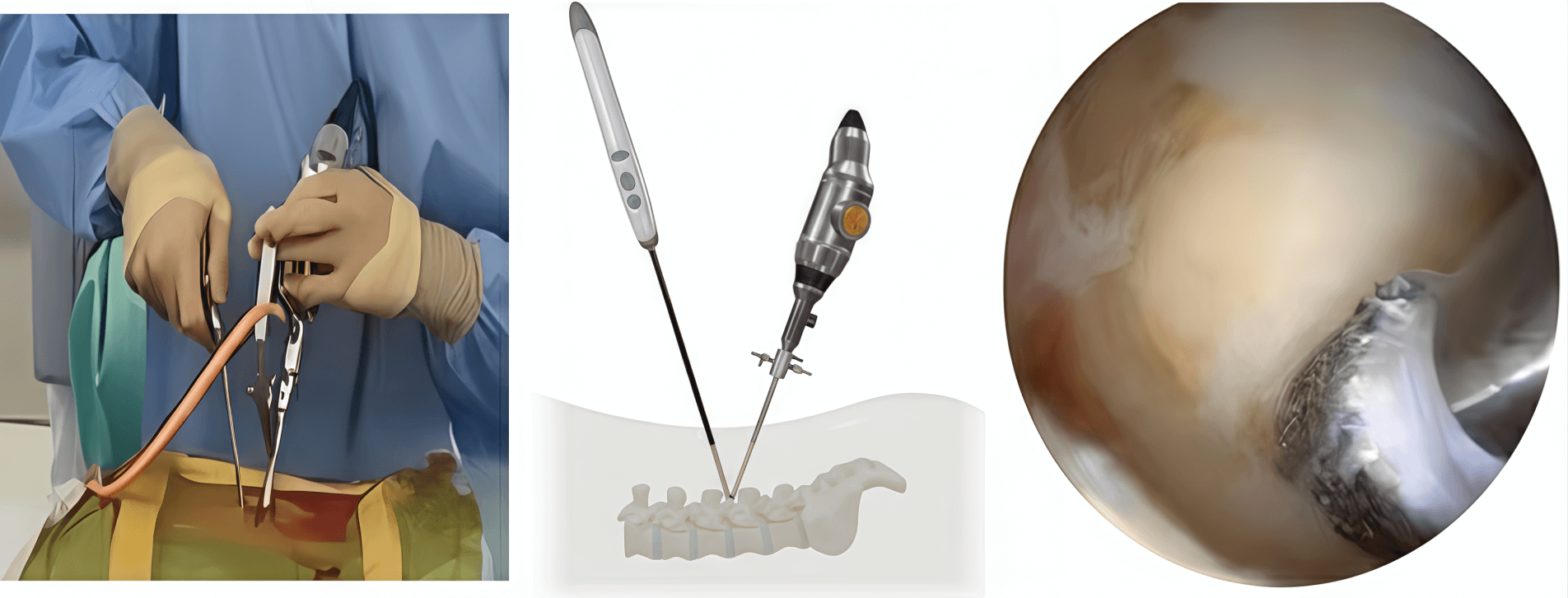
また、当院の“脊椎脊髄病センター”の最大の強みは、総合病院ならではの横のつながりと連携の強さです。腰部脊柱管狭窄症の患者さんはご高齢の方が多いため、心臓病や糖尿病などの持病のある方が少なくありません。手術そのものの技術はもちろん大切ですが、それ以上に“全身の状態をしっかり把握し、管理すること”が、よりよい術後経過のためには不可欠です。当院は脊椎脊髄病センターとして、院内の各診療科と密に連携しています。電話1本で即座に相談し合える横のつながりの強さを生かし、持病がある方でも安心して手術を受けていただける体制を整えています。
地域全体で強固に連携し、患者さんの“人生”を支える
術後は地域の医療機関や先生方と連携し、“複数主治医制”で見守る体制をとっています。当院を離れることで不安を感じる方もいらっしゃるかもしれませんが、当院で手術を受けていただいた患者さんは、例外なく私たちが責任を持ってフォローアップしますのでご安心ください。短くても2年間、長い方では10年以上診させていただくこともあります。

写真:PIXTA
繰り返しになりますが、腰部脊柱管狭窄症は慌てて治療をする必要はありません。大切なのは、信頼のおける先生とゆっくり相談しながら、ご自身の将来に向けて治療方針を決めていくことです。当院は手術を中心とした病院ではありますが、診察の結果「手術の必要はない」と判断し、かかりつけの先生に戻っていただく方も多数いらっしゃいます。また、手術を選択する場合でも、お伝えしたとおり、その後の人生も安心して過ごしていただけるよう私たちが伴走します。全身の状態を総合的に診ることをモットーとしておりますので、お困りの際にはお気軽にご相談いただければと思います。

- 公開日:2026年1月30日