山口院長に聞く
日本医科大学付属病院が担う
4つの役割とは
大学病院としての使命を胸に――地域の健康に貢献し続ける
 日本医科大学付属病院は1876年に開設されて以来、多くの方々に支えられ、今日まで歩んでまいりました。当院は、高度な医療を提供する“特定機能病院”と、がん医療を担う“地域がん診療連携拠点病院”としての役割を担っています。この使命のもと、地域の医療機関と密に連携し、患者さんへ質の高い医療をお届けすることに尽力しています。たとえば、外科分野ではロボット手術を、内科分野では新しい薬による治療を積極的に導入するなど、常に先端的な医療を追求しています。
日本医科大学付属病院は1876年に開設されて以来、多くの方々に支えられ、今日まで歩んでまいりました。当院は、高度な医療を提供する“特定機能病院”と、がん医療を担う“地域がん診療連携拠点病院”としての役割を担っています。この使命のもと、地域の医療機関と密に連携し、患者さんへ質の高い医療をお届けすることに尽力しています。たとえば、外科分野ではロボット手術を、内科分野では新しい薬による治療を積極的に導入するなど、常に先端的な医療を追求しています。
また、胃がんや肺がん、脳梗塞や心筋梗塞といった一般的な病気だけでなく、全身性エリテマトーデスや強皮症など、いわゆる難病や希少疾患と呼ばれる病気にも専門性を生かして対応しています。大学病院ならではの専門性の高い医療を地域の皆さんに提供し続けていくこと――これが私たちの重要な使命の1つです。救急医療の創始者として24時間365日、救命に尽力する
写真:PIXTA
救急医療をきちんと担うことも、私たちの大切な使命です。当院は日本で初めて救命救急センターとして認可された歴史を持ち、いわば“創始者”として、救急医療をリードしてきました。
24時間365日、いつでも救急患者さんを受け入れ可能な体制を整えており、特に、医療機関が限られがちな土日や夜間においては、救急医療の文化が根付いている当院の強みが発揮されると考えています。地域の医療機関の先生方からは「いざというときに救急医療を受け入れてもらえると心強い」というお声をいただいており、その期待にしっかりとお応えすることこそが、私たちの果たすべき大切な責務だと改めて感じております。
とはいえ、当院だけで全ての救急患者さんに対応するにはどうしても限界がありますから、近隣の総合病院と連携することで、まずは当院が救急の“入り口”となり、必要に応じて適切な医療機関へ引き継ぐ体制を構築しています。これにより、救急応需率の向上、ひいては患者さんやご家族、地域の先生方の安心にも貢献できると考えています。地域完結型の医療を実現するために――育て、支え、つなげる

写真:PIXTA
大学病院として、医師、看護師など次世代を担う医療従事者の教育と育成も重要な役割です。よりよい医療人の教育に努めるのはもちろんのこと、当院で経験を積んだ医師や看護師たちを地域のクリニックや病院へ派遣することで、地域の医療をマンパワーで支えています。
さらに、私たちは先述した入り口としての役割のみならず、希少疾患や高度な治療が必要な患者さんに対する地域でのフォローアップにも力を入れています。たとえば、白血病では輸血が必要なことを理由にご自宅で過ごすこと(在宅医療)を断念せざるを得ないケースもありますが、当院から輸血に関する専門的な知識を持つ医師を在宅クリニックなどに派遣することで患者さんのご希望をかなえられる可能性があります。また、大学病院で担当医として診ていた医師と自宅でも会えれば、患者さんやご家族のさらなる安心感につながるでしょう。
このような連携にも積極的に参画することで、患者さんが意に反して再び大学病院や総合病院を訪れる必要はなくなり、地域で医療が完結できるという好循環が生まれます。その分、私たちは新たな救急患者さんを受け入れることが可能になり、地域医療全体をスムーズに回していくことにつながります。未来への展望――新たな医療提供モデルを率先して創造し、よりよい医療を追求する
 多様化する医療ニーズに応えるため、今後は大学病院の高度な医療機能を地域に細分化して提供することも重要だと考えています。
多様化する医療ニーズに応えるため、今後は大学病院の高度な医療機能を地域に細分化して提供することも重要だと考えています。
その一例として、在宅医療における輸血の課題解決があります。現在の仕組みでは、在宅クリニックなどで輸血を行う際、使用されなかった血液製剤は廃棄され、その費用はクリニックの負担となります。これではより地域に近い医療機関で専門的な医療が提供しにくくなりますし、なにより血液製剤は献血によって提供された貴重なものです。
そこで、たとえば在宅クリニックで輸血が必要な場合には、当院に血液製剤を取りに来る仕組みとしたらどうでしょうか。万一、未使用の血液製剤が発生したとしても、当院のような病院であれば入院されている他の患者さんに適切に使用することが可能ですし、貴重な血液製剤を無駄なく有効活用できます。廃棄がなくなるだけでなく、クリニックの費用負担もゼロになり、地域で提供できる医療の幅も広がると考えます。
このような仕組みを実現するためには、やはり私たちのような特定機能病院が中心となり、国に提言していかなくてはなりません。患者さんやご家族、そして地域の医療機関のニーズを反映したよりよい医療を率先して実現していくことも私たちの役割です。下町らしい温かな医療を提供――困った際には楽な気持ちで相談してほしい
 「大学病院は敷居が高い」というイメージをお持ちの方もいらっしゃるかもしれませんが、当院は根津神社の近くにあり、路地裏に猫が寝ているような、どこか懐かしい下町の雰囲気が漂う場所にある病院です。私自身も、よい意味で大学病院らしくないのが当院の特徴だと感じていますし、皆さんに親しんでいただけるような雰囲気づくりを職員一同心がけております。
「大学病院は敷居が高い」というイメージをお持ちの方もいらっしゃるかもしれませんが、当院は根津神社の近くにあり、路地裏に猫が寝ているような、どこか懐かしい下町の雰囲気が漂う場所にある病院です。私自身も、よい意味で大学病院らしくないのが当院の特徴だと感じていますし、皆さんに親しんでいただけるような雰囲気づくりを職員一同心がけております。
何かお困りのことがあった際には、おひとりで抱えず、ぜひ当院へ足をお運びください。皆さんに頼っていただける存在となれるよう、これからも努めてまいります。

日本医科大学付属病院
がん診療科

写真:PIXTA
包括的な診療体制を構築し、
よりよい予後を目指す
当院では専門的かつ包括的な診療体制を構築しており、その1つに“がん診療科”があります。がん診療科は、がん診療センター内に4つある診療科*のうちの1つで、がんの早期発見を目的として設立されました。
通常、がんの疑いがある場合、疑われるがんの種類に応じて消化器内科など各診療科を受診することになりますが、当院では、まずがん診療科で診察・検査を行います。たとえば、健康診断で便潜血検査が陽性となった方には大腸内視鏡検査を、腫瘍マーカーが異常値を示した方には、考えられる病気に応じた検査を実施します。精密検査の結果、がんが見つかった場合は、そのがんに対応する診療科へ速やかに患者さんをおつなぎします。特に、腫瘍マーカーには多様な種類があり、また異常値が必ずしも特定のがんを意味するわけではありません。そのため、まずはがん診療を専門とする当科で網羅的に検査をすることで、より適切な診断および治療へつなげられるよう努めています。
がん診療科という名称に驚かれる方もいらっしゃるかもしれませんが、当科に紹介されたからといって必ずしもがんと決まったわけではありませんので、その点はご安心いただければと思います。もし万が一、がんが見つかった場合でも当院では40を超える診療科*が緊密に連携をとりながら診療にあたっております。早期に治療ができれば、その後の経過や治療の選択肢、QOL(生活の質)を含めて大きく変わってきますので、お困りの際にはぜひ当院を頼っていただければと思います。
2025年8月時点

日本医科大学付属病院における
脳卒中・肝炎/肝硬変・
アレルギー性鼻炎/花粉症・
変形性足関節症の診療
脳卒中の診療
断らない医療をモットーに、脳卒中に即応できる体制を構築
脳卒中は、脳の血管が詰まって生じる“脳梗塞”と、脳の血管が破れて生じる“脳出血”“くも膜下出血”に分けられます。時間とともに脳へのダメージが進行するため、発症した場合には迅速な対応が不可欠です。
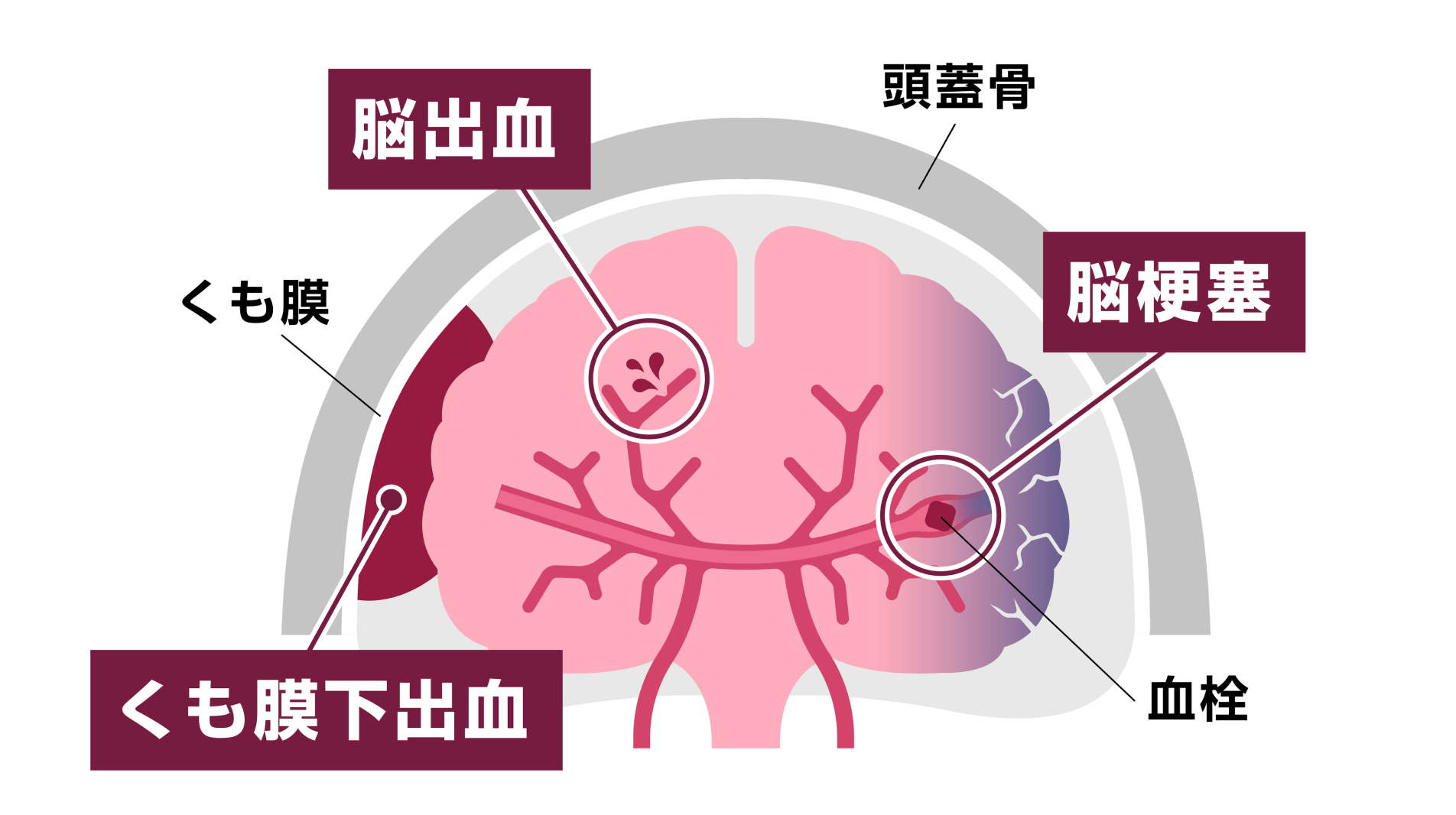
イラスト:PIXTA
当院では、クリニックの先生や救急隊からの連絡を、24時間365日医師が直接受ける体制を敷き、可能な限り時間のロスなく治療ができるよう努めています。
東京都では、脳卒中の患者さんに対して迅速かつ高度な治療を提供するため、各医療機関の診療体制に応じてS・A・Bの3つの区分を設けています。この区分をもとに救急隊は患者さんの症状を観察し、適切な医療機関を選定して搬送します。当院は脳梗塞の超急性期治療として有効な機械的血栓回収療法*にも対応可能で、“脳卒中急性期医療機関S施設”に認定されています。夜間や休日でも2名体制で当直をしており**、救急隊から連絡が入った時点で即座に準備を開始し、患者様到着後はスムーズに検査・治療を実施できるよう準備を整えています。また、16床**のStroke Care Unit(急性期脳卒中に特化した病床)を有し、軽症から重症まであらゆる脳卒中患者さんを迅速に受け入れることが可能です。
機械的血栓回収療法:カテーテル(医療用の細い管)を使って脳の血管に詰まった血栓を取り除く治療法で、脳梗塞の超急性期において適応となる。
2025年8月時点

患者さんの未来を守るために――循環器内科と連携し、包括的な診療体制を構築
脳卒中と聞くと、脳の病気と思われるかもしれませんが、実は心臓の病気が原因になることもあり、特に注意が必要なのが心房細動という不整脈です。心房細動を放置すると、心臓の中に血栓(血の塊)ができやすくなり、それが血流に乗って脳に運ばれることで脳梗塞を引き起こす可能性があります。当院では、脳卒中を専門とする脳神経内科医と、不整脈を専門とする循環器内科医が協力し、この心房細動の治療と予防に努めています。

なお、脳梗塞を発症して初めて心房細動が見つかるケースも少なくありません。当院では、患者さんの病状を詳しく把握し、脳梗塞の再発予防のために積極的に介入します。心房細動の治療(カテーテルアブレーション)によって、心不全の増悪での入院や死亡のリスクが軽減されるというデータもあり、単に脳梗塞を予防するだけでなく、将来の心不全の可能性までを見据えた診療を提供しています。
予防から治療、その後の生活まで患者さんを多面的にサポートする
脳梗塞を引き起こす病気の1つに頸動脈狭窄症という病気があります。これは心臓から脳に血液を送る頸部(首)の動脈が狭くなる病気です。治療には、カテーテルを使った頸動脈ステント留置術と、外科手術(頸動脈内膜剥離術)があります。
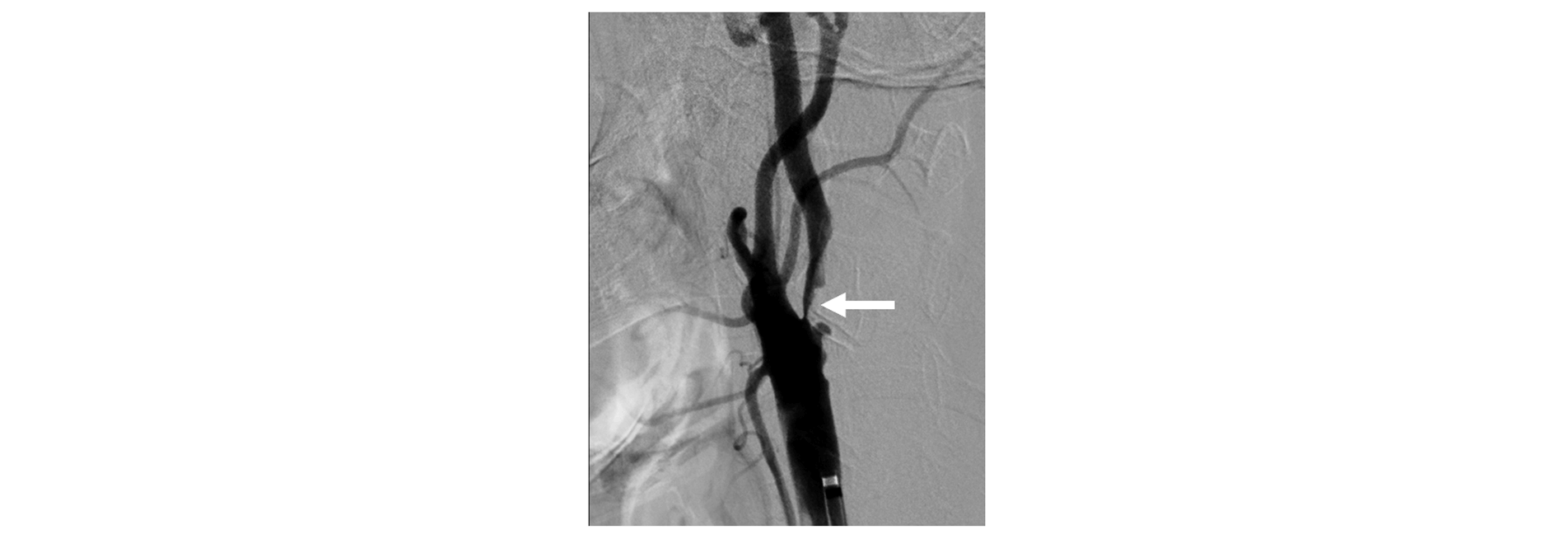
脳血管撮影:頚動脈の狭窄の様子
どちらの治療が適しているか、どのタイミングで行うのがよいかなどを判断するのは専門医*でも難しい側面があります。当院では、脳神経内科と脳神経外科の医師が密に連携し、患者さんにとって適切な治療を見極められるよう努めています。わずかでも頸動脈に狭窄が見つかった方は、おひとりで悩まず、ぜひご来院ください。
日本神経学会認定 神経内科専門医、日本脳卒中学会認定 脳卒中専門医、日本専門医機構認定 脳神経外科専門医など

当院は「東京 脳卒中・心臓病等総合支援センター」の構成施設の1つとして、脳卒中や心臓病に関する幅広いご相談に対応しています。患者さん、ご家族が抱える不安や悩みに寄り添い、サポートを提供しております。また、市民公開講座を通じて疾患の知識を広め、予防活動にも力を入れております。
さらに、脳卒中に留まらず、認知症やてんかんを含む脳神経内科領域の多岐にわたる病気の診療を行っております。些細なことでも構いませんので、ぜひ遠慮なくご相談いただければと思います。

肝炎/肝硬変の診療
肝臓は沈黙の臓器――ALTの値が30U/Lを超えたら肝臓専門医*の受診を
肝炎は、肝臓に炎症が起きる病気です。原因として多いのはB型・C型肝炎ウイルスですが、近年は食生活の欧米化に伴い、脂肪肝を原因とする肝炎も増加傾向にあります。
肝臓は“沈黙の臓器”とも呼ばれ、初期の段階では自覚症状がほとんど現れません。しかし、肝炎を放置すると徐々に病気が進行し肝硬変へと移行します。そして、肝硬変になると肝がんを発症するリスクが非常に高くなるため、早期の治療介入が極めて重要となります。
肝炎の早期発見に役立つのが、健康診断の血液検査項目にあるALTの値です。ALTとは、肝臓の細胞の中にある酵素の1つで、何らかのダメージを受けて肝細胞が壊れると血液中に漏れ出し、値が高くなります。
ALTが30U/Lを超えている場合は、肝臓に何らかの異常が隠れている可能性がありますので、一度肝臓専門医*を受診していただきたいと思います。
日本肝臓学会認定 肝臓専門医

写真:PIXTA
なお、30~40U/L前後の値は、多くは異常値としては示されない値です。ただし、これは“異常ではない”というのみで、決して“正常”を意味するものではありませんので、「健康診断では異常なしだったから大丈夫」と思わず、ALTが30U/L以上の方は積極的に受診しましょう。

お近くに肝臓専門医がいない方や、受診先に迷われている方は、紹介状をご持参のうえ、ぜひ当院へご来院ください。
当科には肝臓専門医の資格を持つ医師が10名以上在籍しています*。また、私(厚川 正則)自身は2025年4月より、日本医科大学付属病院 消化器・肝臓内科の部長を拝命いたしました。チーム一丸となって、肝臓の健康をサポートしてまいりますので、お困りの際にはどうぞお気軽にご相談いただければと思います。
2025年8月時点
HCVが陽性の場合は積極的に治療を――内服薬で約99%*治癒が得られる病気
C型肝炎は、放っておくと肝硬変や肝がんのリスクが高まる危険性の高い病気です。健康診断でHCV抗体が陽性の判定の場合、一度はC型肝炎に感染したことを意味しますが、自覚症状がないことから、病院を受診する患者さんが少ないのが現状です。しかし、C型肝炎から肝硬変に進行した場合、年率8%ほどの割合で肝がんを発症することが分かっています。つまり、肝硬変になった状態で10年が経てば、約80%の確率で肝がんを発症するということです。
C型肝炎の治療は、直接作用型抗ウイルス薬(DAA)という薬の登場により大きく進歩しました。直接作用型抗ウイルス薬は飲み薬で、最短で2か月服用すると99%の割合でウイルス学的治癒がみられることが報告されています*。
非肝硬変症例で、かつDAA未治療のGT1型およびGT2型のC型肝炎ウイルスに感染した⽇本⼈患者におけるウイルス学的著効率(SVR12)。SVR12:投与終了後12週間で持続的なウイルス学的著効を達成したことを意味し、C型肝炎が治癒したとみなされる。

写真:PIXTA
薬の値段が非常に高価であるという課題はありますが、地域の保健所に行き、助成制度を活用すれば費用を抑えて治療できます。助成制度については当院でもご案内をしておりますので、詳細は担当医までお気軽にお尋ねください。
繰り返しになりますが、肝炎は早期発見・早期治療がかなえられれば、将来の肝がんのリスクを大幅に下げることができます。脂肪肝も含め、決して軽視できない病気ですので、しっかりと検査・治療を受けていただきたいと思います。

アレルギー性鼻炎/花粉症の診療
舌下免疫療法とは――飲み薬で体質を根本から改善する治療
アレルギー性鼻炎や花粉症で、くしゃみや鼻水、目のかゆみなどつらい症状を市販薬で抑えながらしのいでいる方も多いのではないでしょうか。市販薬はあくまで症状を一時的に抑える対症療法です。これに対し、根本から改善を図る“舌下免疫療法”という治療法があります。
これは、アレルギーの原因物質(アレルゲン)を定期的に体内に取り込むことで、体を慣れさせ、体質そのものを変えていく治療法です。日本では、現在ダニアレルギーとスギ花粉症が舌下免疫療法の対象になっています。
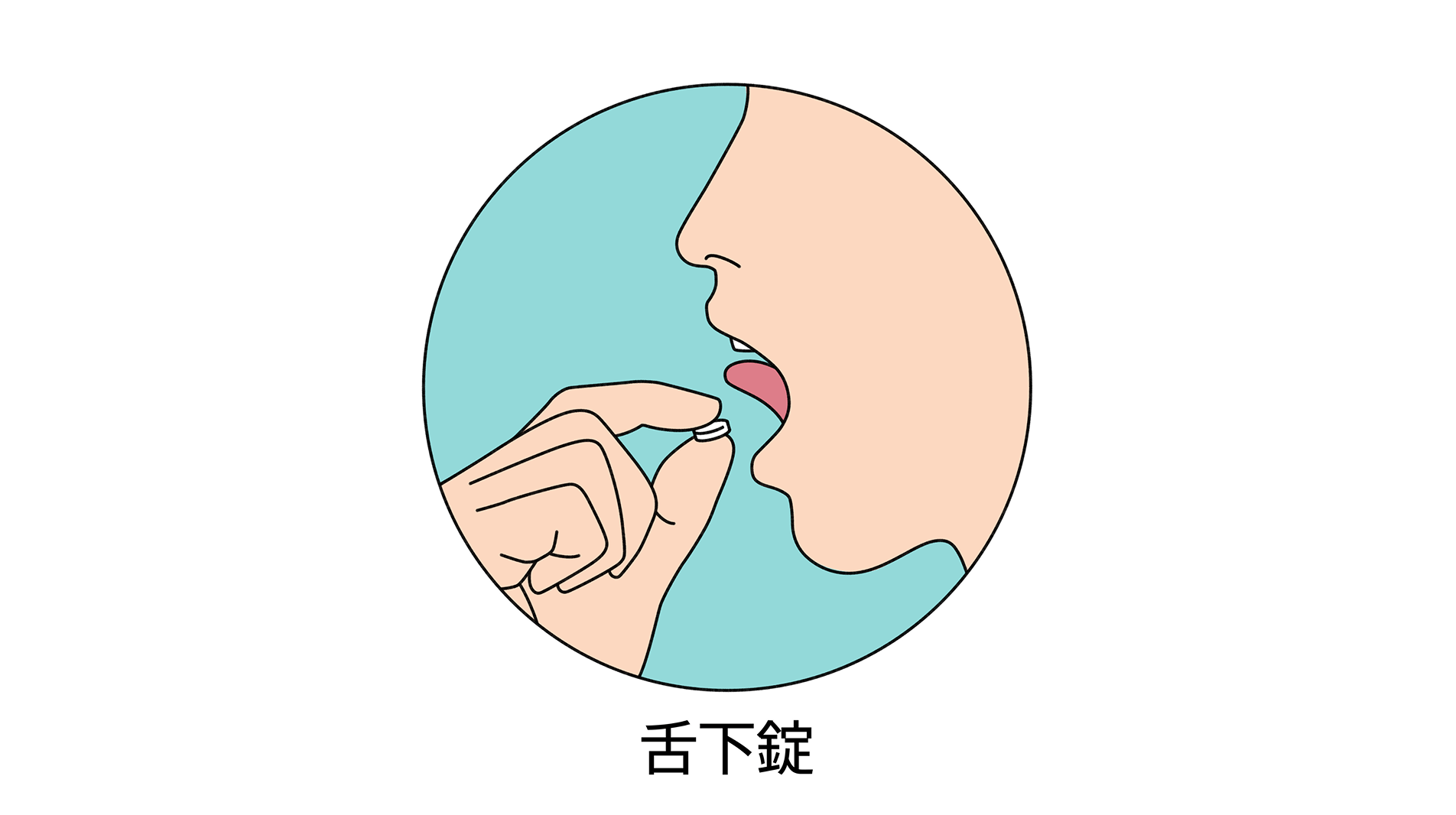
イラスト:PIXTA
治療は、1日1回、錠剤の服用です。錠剤は1分ほど舌の下に入れて溶かし、その後飲み込みます。舌の下に薬を含んでおける年齢であれば、お子さんでも治療を受けることができます。スギ花粉症の場合は花粉の飛散が落ち着いた時期から開始し、ダニアレルギーの場合は季節性がないため、症状を抑える薬と並行していつでも治療を始められます。
治療期間は3年〜5年と長く、根気が必要な治療ではあるものの、アレルギー体質を根本的に改善できれば、将来的な喘息の発症や悪化を抑制できる可能性も期待できます。
もちろん、市販薬で十分に症状が抑えられているのであれば無理に始める必要はありませんが、薬を飲んでも症状が治まらない方や、眠気が強く出てしまい日常生活に支障をきたしている方、根本的に改善を図りたい方には積極的におすすめしています。

写真:PIXTA
なお、診断は受けておらず、ご自身で「花粉症(あるいはアレルギー)だ」と自己判断している方も多い印象です。市販薬の中には長期服用が推奨されないものもありますし、症状の原因が本当にその原因物質なのかを特定することも重要です。アレルギー症状がある方は、一度医療機関を受診し、まずはしっかりと検査を受けていただきたいと思います。ご自身の体質を知ることが、適切な治療の第一歩となります。
毎日を楽に過ごしていただくために――培ってきた知見を生かした診療を提供
舌下免疫療法は、日本では2014年に保険適用となった治療法ですが、当院においてはこの治療法が保険適用となる前から、その研究と実用化に深く関わってきました。2004年に厚生労働省の研究班が立ち上げられた際には、当院の医師が研究員として参加し、大規模な臨床試験をリードするなど、この治療の確立に大きく貢献してきた歴史があります。

現在では、この治療法は保険収載され、その安全性は十分に証明されています。しかし、実際に治療を始めるとなると、さまざまな不安や疑問が生まれることもあるでしょう。当院では、これまでの研究で積み重ねてきた知見を最大限に生かし、安心して治療を受けていただけるよう努めています。治療を受けるかどうか迷っているという方も、まずはお気軽にご相談ください。
当院では、舌下免疫療法だけでなく、生物学的製剤による治療やレーザー治療のほか、後鼻神経切断術といった手術治療にも対応しています。軽症の方から重症の方まで、幅広い選択肢の中から、患者さんの症状やライフスタイルに合わせた治療をご提案いたします。「このくらいの症状で大学病院に行くのは……」と思わず、遠慮なくご相談いただければと思います。

変形性足関節症の診療
意外と身近な足の病気――足首の内側の痛みがある場合は一度受診を
変形性足関節症は、足首の関節が変形する病気です。正常な関節は骨同士がぶつからないように軟骨がクッションの役割を果たしていますが、なんらかの原因で軟骨がすり減ると、骨同士が直接ぶつかるようになります。ぶつかり合った骨は少しずつ削れ、だんだんと関節が変形をきたします。
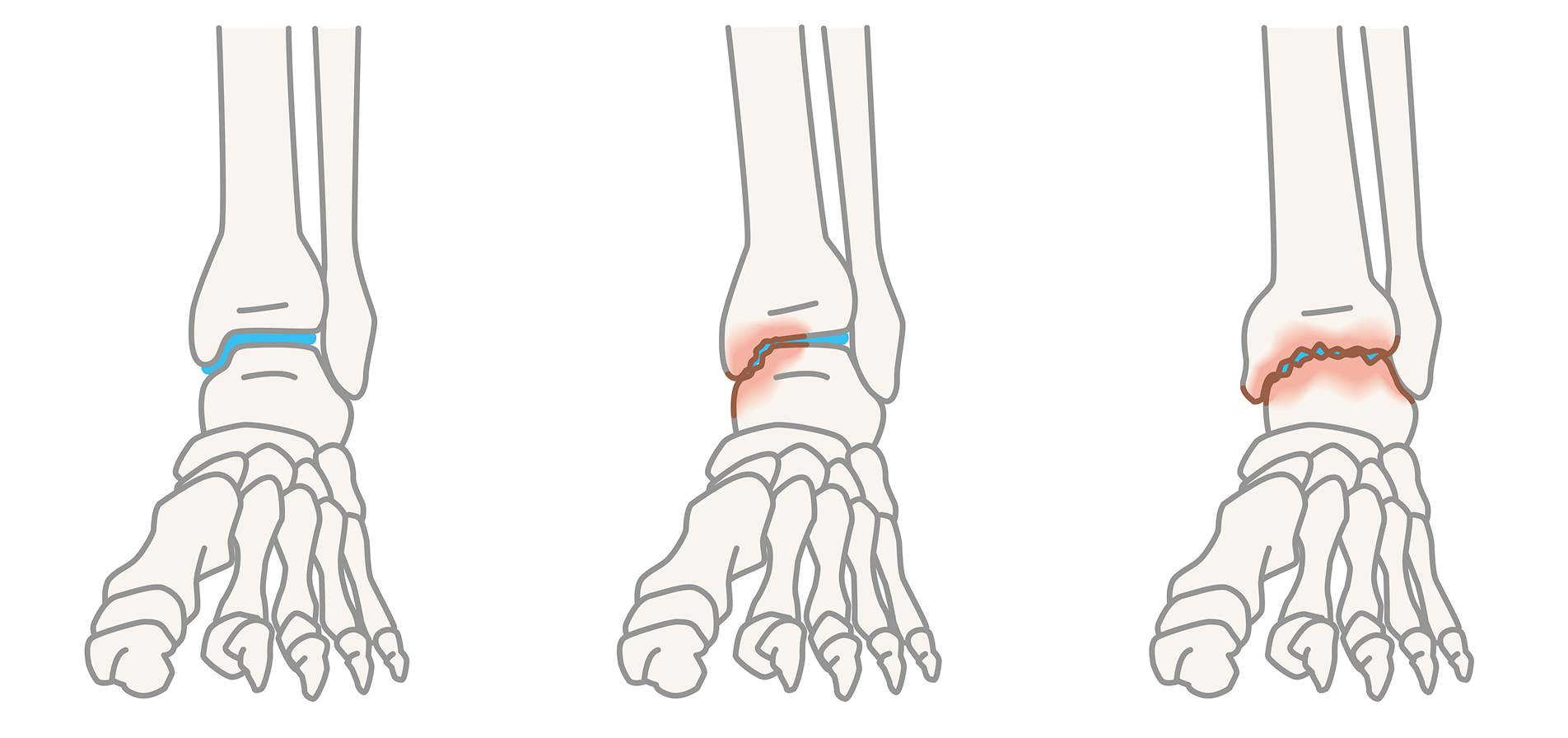
イラスト:PIXTA 加工:メディカルノート
軟骨がすり減る原因の1つは加齢です。車のタイヤが少しずつ擦れていくのと同じように、関節の軟骨も使い続けると少しずつすり減ります。加齢以外にも過去の足のけが(骨折や捻挫など)や関節リウマチなどがきっかけで発症することもあります。近年では、変形性膝関節症を患っている方の約3分の1に変形性足関節症がみられるという報告もあり、決して珍しい病気ではありません。

足首の内側に痛みを感じたり、足をついたときにうまく踏ん張れずに歩きにくいような症状があったりする場合は、変形性足関節症の可能性がありますので、我慢せずに医療機関を受診いただきたいと思います。変形性足関節症の診断には、立った状態でのX線検査が有用です。体重をかけた状態で撮影することで、関節のすり減りや変形の状態がより正確に分かります。まずはお近くの病院でかまいませんので検査を受けていただき、ご自身の足の状態を評価してもらうのがよいでしょう。
保存療法~人工足関節置換術まで、関節の状態に応じた幅広い治療の選択肢を提供
変形性足関節症の治療には、大きく分けて保存療法と手術があります。初期の段階であれば、インソールやサポーターを使った装具療法、リハビリテーション、薬物療法などで痛みの改善を図ります。これらの治療を行っても改善がみられなかったり、重度の変形をきたしたりしている場合には手術を検討します。
当院の強みは、骨切り術・足関節固定術・人工足関節置換術という、変形性足関節症に対する複数の手術法に幅広く対応できる点です。どの治療が適応となるかは、患者さんの症状や軟骨のすり減りの度合いなどから判断していきます。
比較的軽度な場合には、骨の一部を切って角度を変え、関節にかかる負担を分散させる手術(骨切り術)を行うことが一般的です。
病状が進み、関節が大きく変形している場合には、関節を1つの塊にして固定する固定術が有効な選択肢となります。この手術によって痛みは大きく改善されますが、足首の可動域が制限されるため、階段の上り下りや坂道での歩行がしにくくなるなどのデメリットが生じることもあります。
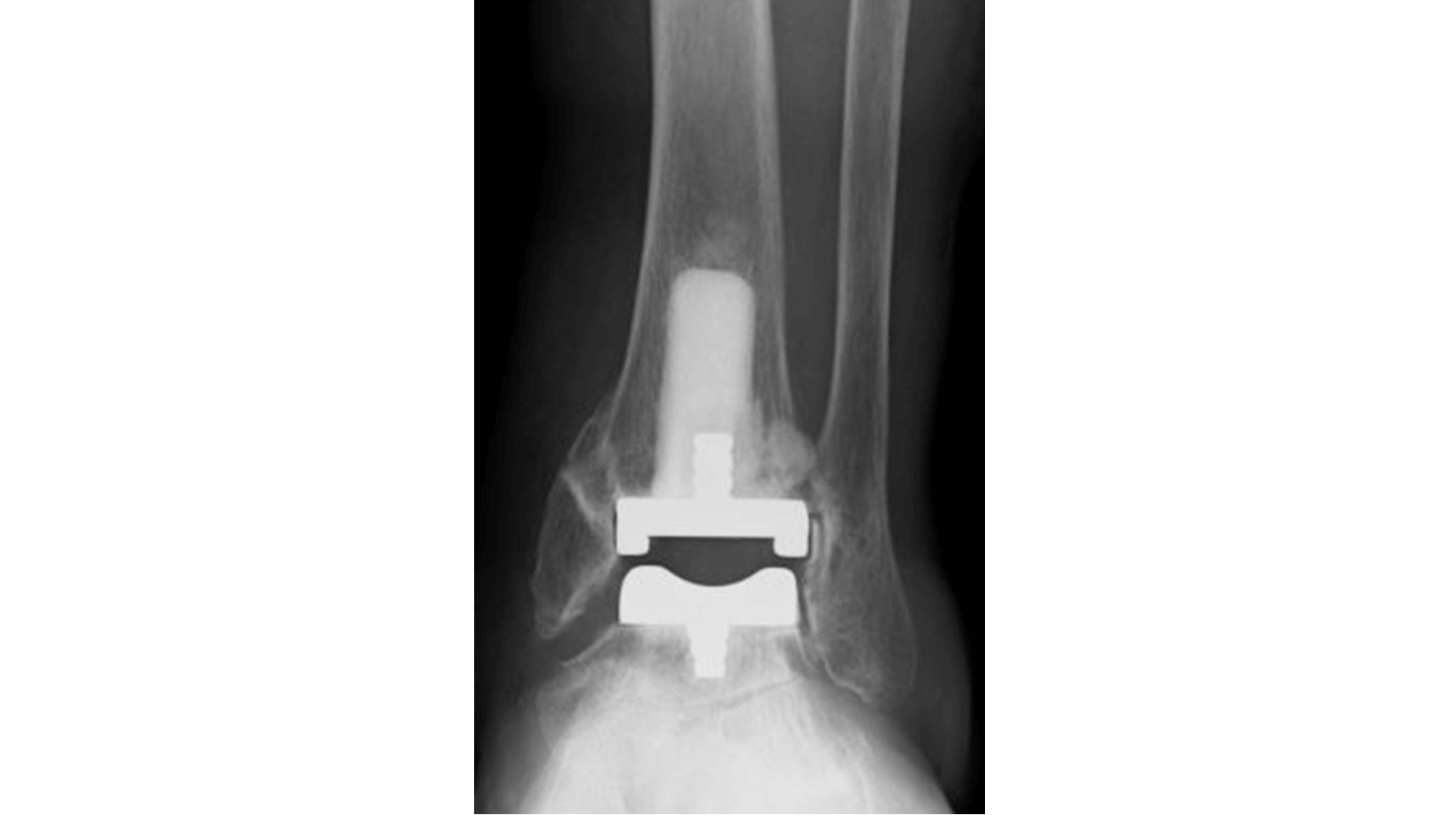
人工足関節置換術
そこで近年、新たな選択肢として登場したのが人工足関節置換術です。変形した関節を、金属やセラミックなどでできた人工関節に置き換える治療で、固定術と異なり関節の動きが保たれるのが最大のメリットです。これにより、術後もスムーズな歩行が可能になります。
変形性足関節症は、命に関わる病気ではありません。しかし、いつまでも自分の足で歩き続けることは、健康で豊かな人生を送るうえで不可欠です。当院では、万が一病気が進行した場合でも、複数の選択肢の中から適切な治療を提供できる環境を整えていますので、ぜひ一度ご相談ください。
また、当院はリウマチ・膠原病内科も備えており、必要に応じてすぐに連携が取れる体制を敷いています。関節リウマチを原因とする変形性足関節症にお悩みの方も、ぜひ安心してご来院ください。一緒に相談を重ねながら、治療を進めていきましょう。

- 公開日:2025年10月8日