大田区・品川区の医療

高齢の方に多い大腸がん・胃がん、幅広い世代の共生のために
東京都 区南部医療圏に属する大田区と品川区は人口が増え続けている地域です。子どもや現役世代が多い一方で、高齢化も進行していることから、がん診療を含めた幅広い医療ニーズがある地域といえます。
大腸がん・胃がんは特に高齢の方に多く、命を守るためには早期発見・早期治療が非常に重要です。東京都においても各自治体、各医療機関で大腸がんや胃がんの啓発、がん検診の受診率向上のための取り組みが進められています。
大田区・品川区の医療を支える
大森赤十字病院

赤十字精神のもと、有効性と安全性が担保された医療を実践する
大森赤十字病院は「苦しんでいる人を救いたいという思いを結集し、いかなる状況下でも、人間のいのちと健康、尊厳を守る」という赤十字の使命を実現する病院として1953年に設立され、344床を数える大田区の中核的な病院となっています(2024年3月現在)。当院のがん治療は、ガイドライン上で効果が認められている標準治療を地域の方に提供することを目的としています。大田区、品川区にお住まいの方は、困った際にはすぐ当院にご相談ください。
大森赤十字病院における
大腸がん・胃がんの治療
大腸がんの検査
大腸内視鏡検査を“また受けてもいい”と思っていただけるように
大腸がんを早期発見するためには、健康診断などで定期的に便潜血検査を受けていただくことが大切です。便潜血検査の結果が、1回でも陽性(+)の場合には、決して偶然とは思わず速やかに精密検査(大腸内視鏡検査)を受けましょう。
これまでに大腸内視鏡検査を受けたことがある方の中には、痛くてつらい検査というイメージを抱いている方もいらっしゃるかもしれません。しかし、近年では検査機器と挿入技術の進歩により、以前に比べ痛みは少なくなってきていることをぜひ知っていただきたいです。
当院では、“苦痛の少ない内視鏡検査”を目指して、医師たちが日々内視鏡の挿入技術の研鑽を積んでいます。大腸は構造的に曲がり角が複数個所あるため無理に挿入すると痛みが出ることもあり、また大腸の進む先を見るために不必要な空気を入れることでお腹が張り痛みとなります。このような痛みを軽くするために各種挿入法が考案されています。当科では、痛みの出にくいとされる大腸挿入法を心がけています。そのため、ほかの施設で内視鏡挿入が困難だといわれた患者さんも多くご紹介いただきますが、そのような患者さんであっても挿入法を工夫することでつらくない検査が行えるよう努めています。また、鎮静薬を用いた大腸内視鏡検査も積極的に導入しています。鎮静薬は患者さんの不安を軽減するのに有用ですし、緊張を和らげることで過剰な蠕動運動(腸の動き)が起こりにくくなり病変の発見レベルの向上にもつながります。鎮静薬の有無や量も含めて患者さんと十分に相談をしながら検査を提供していますので、大腸内視鏡検査が初めての方はもちろん、「痛みが強かった」「鎮静薬が効きすぎてしまった」など過去につらい経験をしたことがある方もぜひ一度我々の元にいらしてください。
安全性を担保しながら確実な腫瘍切除を目指す
大腸内視鏡検査の結果、大腸ポリープや大腸がんの疑いがある腫瘍が見つかることもあります。大腸がんの疑いがある腫瘍は、切除をして大腸がんかどうかを病理検査で確認します。大腸ポリープや腫瘍の切除方法はいくつかありますが、当院ではどの切除方法も対応可能であり、そのなかでも特に高い手技を必要とするESD(内視鏡的粘膜下層剥離術)を得意としています。
大腸の壁は非常に薄いため切除は慎重に行わなくてはなりません。当院は消化器内視鏡専門医*が治療を行っており、2022年度(2022年4月~2023年3月)には治療困難例も含め年間322件の腫瘍切除を行いました。
*日本消化器内視鏡学会認定 消化器内視鏡専門医。消化器内視鏡診療に関する豊富な学識と経験を有する医師。
“調べる”技術を磨き、将来を見据えた診療を実践する
大腸がんは内視鏡で腫瘍を切除して終わりではありません。腫瘍を切除したあとは、病理検査(顕微鏡による検査)でがんの進行度を明確にする必要があります。病理検査の結果、浸潤(がんが周囲に広がる)の程度が深い場合はリンパ節へ転移する可能性があるため、追加手術を検討します。病理検査は、がんの根治(完全に治る)を目指すうえで重要な役割を果たします。しかし、医師の見解はばらつくことがあり、確実な治療につなげるためには病理医の高度な診断技術が欠かせません。

当院には日本病理学会認定の病理専門医*がおり、迅速に適切な治療へつなげられる検査体制が構築できています。大学病院で教授を務める病理医や、がん研究を専門とする病院で病理診断を務める医師など病理医の中でもさらに高い専門性を備えた医師も集結し、より確実な病理診断の実現に努めています。これは決して当たり前の環境ではなく、当院の自慢の1つです。
*国民の信頼を得られるような病理診断能力、病理学的病態解析能力、倫理感などを具えた医師。


大腸がんの治療
患者さんの負担軽減と高い根治性の両立を目指す
内視鏡治療が適応とならない大腸がんや、転移の可能性がある大腸がんに対しては、手術を行います。当院では低侵襲性(体への負担が少ない)と根治性の両立を実現するため、2024年より手術支援ロボットを導入しました。ロボット支援下手術(以下、ロボット手術)は、患者さんのお腹に小さな穴をいくつか開け、そこからロボットのアームを挿入して治療を行います。これまで行ってきた開腹手術や腹腔鏡下手術にもそれぞれメリットがありますが、ロボット手術は緻密な手技が可能で病変部に的確にアプローチできるのが特徴です。
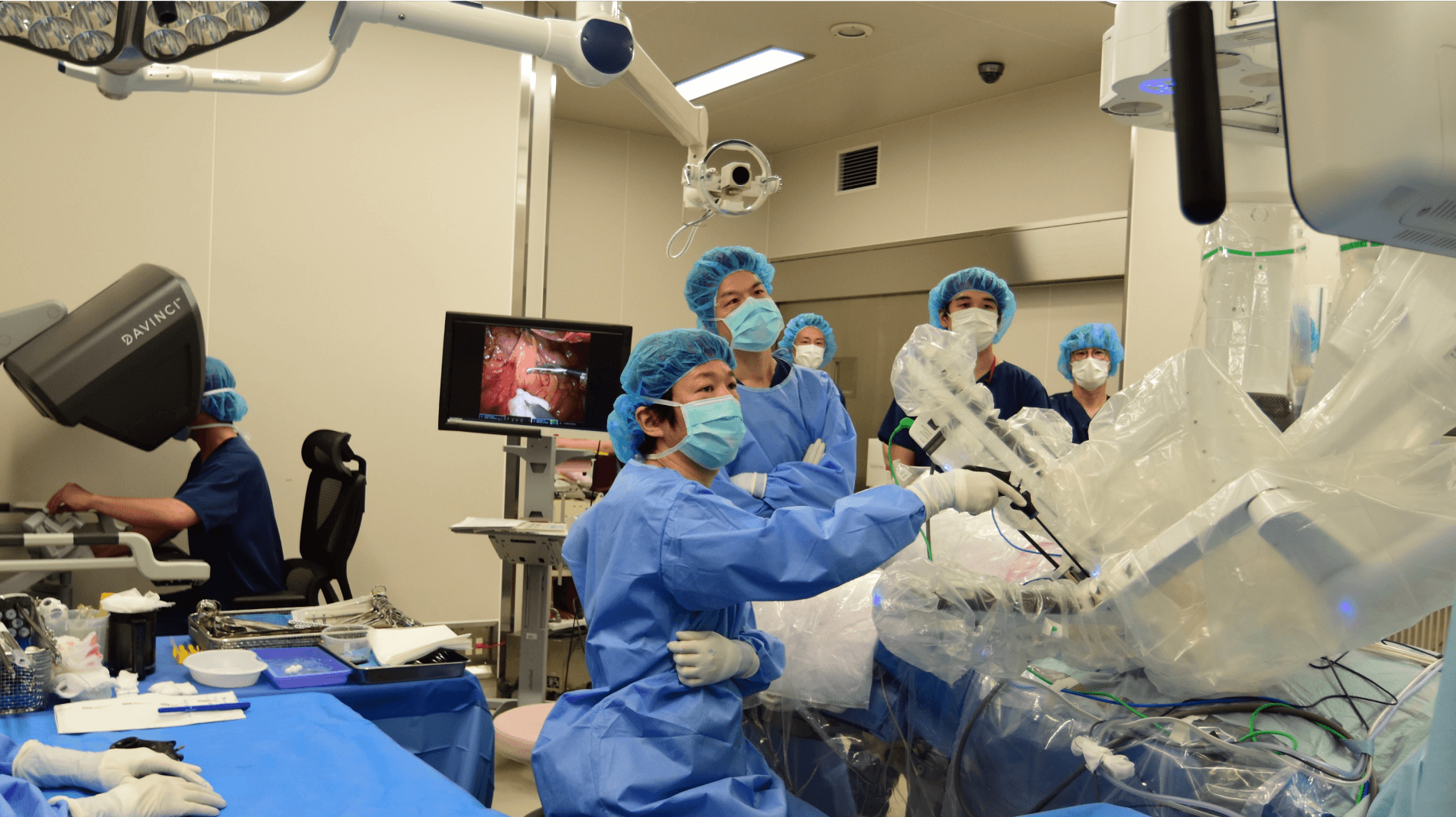
ロボットのアームは人の指よりも細く、かつ360°以上の回転など人の手の可動域を超えた動きが可能です。意図した場所にピンポイントで医療器具を届けられるため、腫瘍の切除や出血の処置などを迅速かつ正確に行うことができます。そのほか、モニタ上で手術中の内視鏡画像を見ながら病変部を確認できるなどロボット手術ならではの利点が多々あります。特に直腸がんの場合は、骨盤の奥深くの狭いスペースで腫瘍のみを確実に取り切らなくてはなりません。その点、細かな動きができるロボット手術は、まさに大腸がんの手術に適した手術方法だといえます。
ロボット手術により、永久的なストーマ(人工肛門)を回避し、手術後の排便機能も温存できる可能性も増えると考えています。
自然の肛門を温存できる手術を追求する
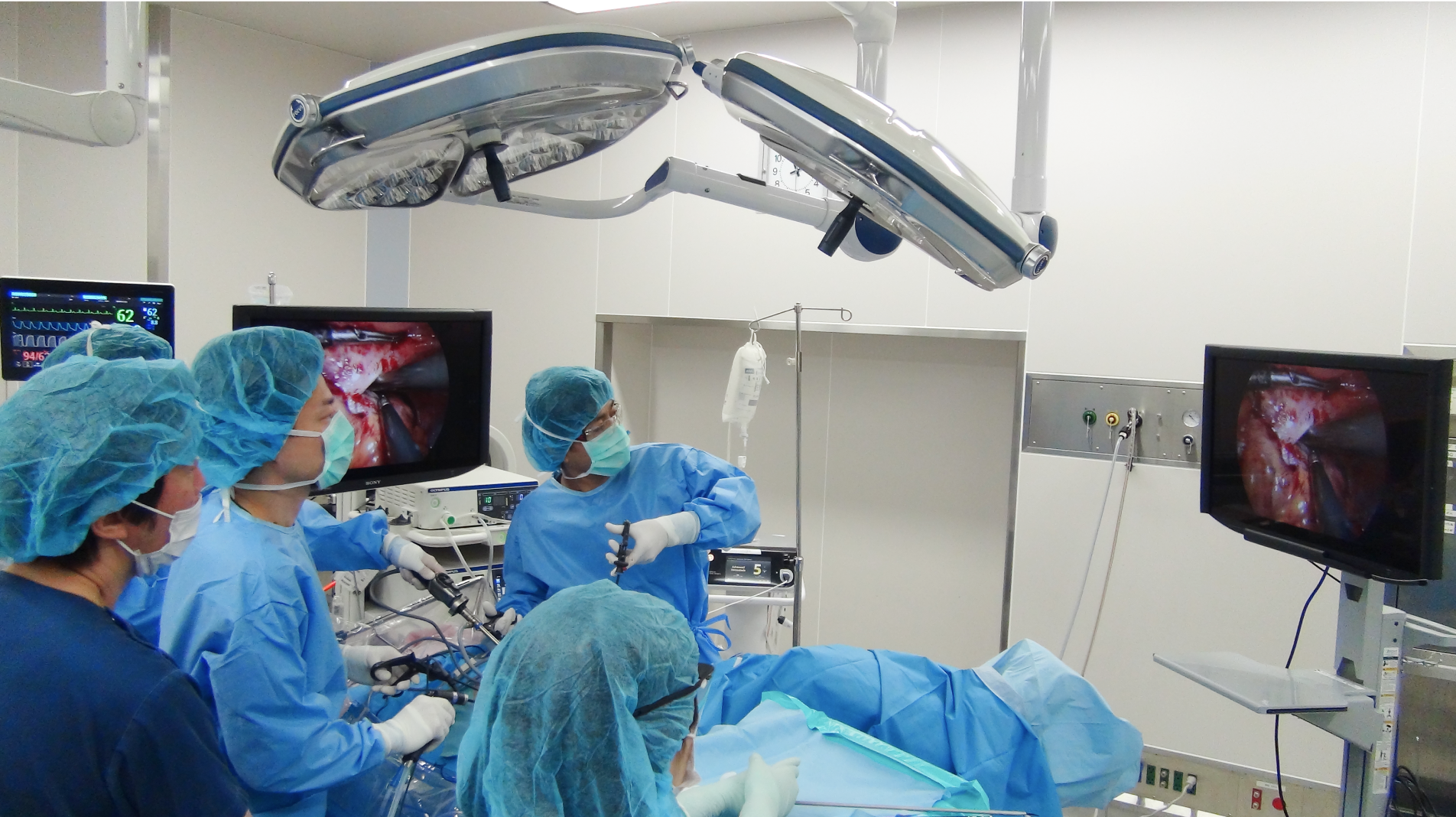
大腸がんは病変部位や病状によってストーマを作る必要があり、患者さんの生活が大きく変わる可能性があります。ストーマは永久的なものと一時的なものがありますが、たとえ一時的なものでもストーマを作ることに対して患者さんは抵抗があると思いますし、作らなくてもよいならそうしたいでしょう。当院では、患者さんがいつもどおりの生活を維持できるよう、可能な限り自然の肛門を温存する手術を追求していきます。
治療選択にあたって気になることがあれば些細なことでも構いませんので、お気軽にお尋ねいただければと思います。今我々ができる中で患者さんにとってよりよいと思える方法で責任を持って治療をさせていただきますので、一緒に頑張りましょう。
化学療法用の外来点滴室
当院では、がんの進行度にかかわらず適切な治療が受けられるよう、手術だけでなく、薬物療法や放射線治療を組み合わせた集学的治療で患者さんをサポートしています。“大田区・品川区の皆さんの健康を間近で支えられる存在でありたい”というのが我々の思いです。診断から手術、その後のフォローまで、一貫して包括的な診療ができる環境を整えていますので、お困りの際にはぜひお気軽にご相談ください。


胃がんの治療
難易度の高い早期胃がんの内視鏡治療に対応
早期の胃がんに対しては内視鏡を使って腫瘍を切除し、根治を目指します。当院は内視鏡による切除方法の中でも、ESD(内視鏡的粘膜下層剥離術)という手法を得意としており、他院での治療困難例も数多く行っています。ESDは、従来の治療法と比べて難易度が高く、十分な技術と経験を持った医師でないと安全性を担保した治療は難しくなります。
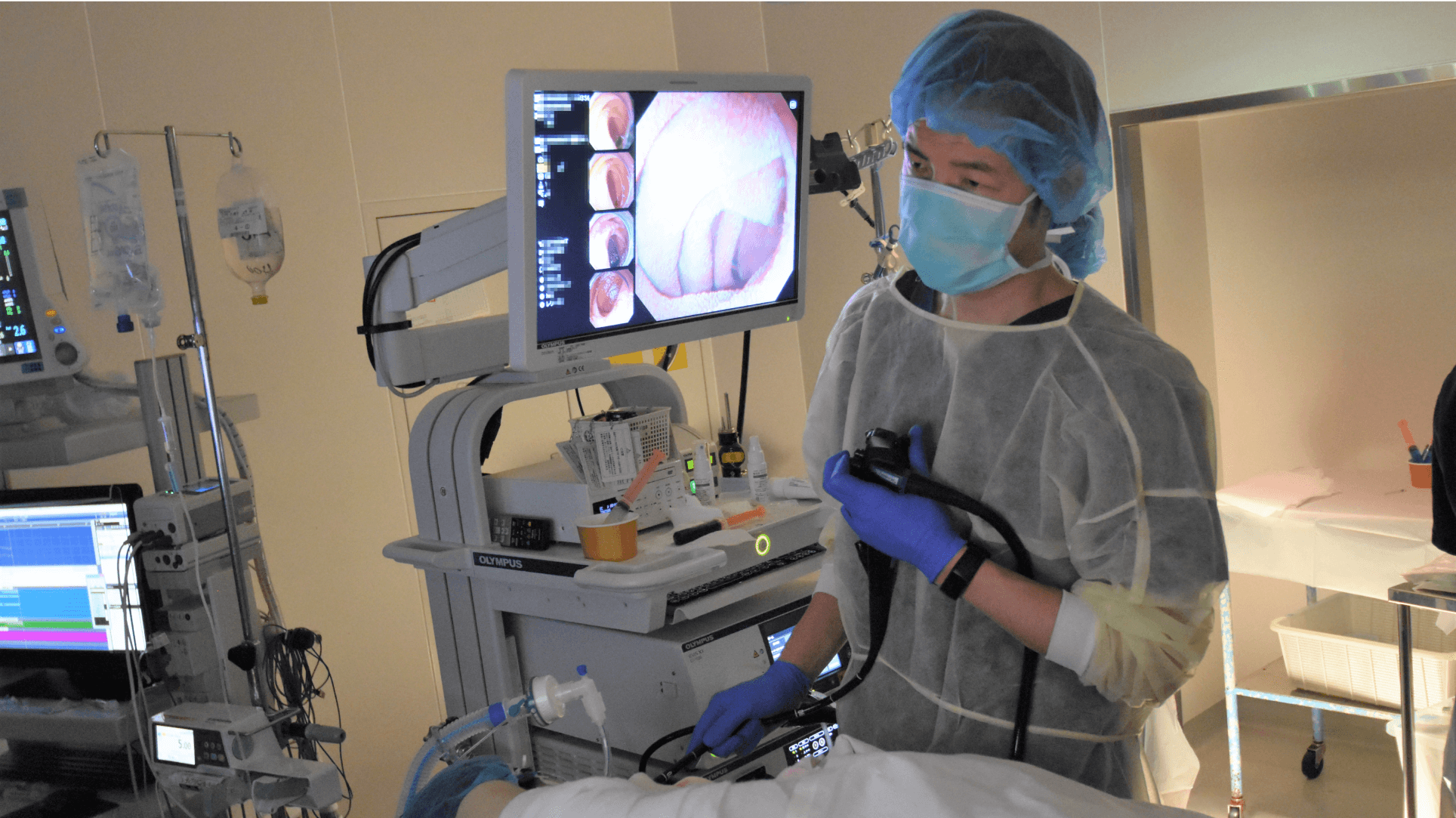
十二指腸病変に対する全身麻酔下内視鏡治療*の様子
当院では、胃よりもさらに難易度が高いとされる食道や十二指腸のESDにも対応しているのが特徴です。高難度の治療をこなせる技術は、胃をはじめとする他臓器の治療レベルの向上にもつながります。高水準かつ包括的な内視鏡治療が提供できるのは当院ならではの強みです。
*麻酔科標榜医:市川 敬太先生
根治性を担保し患者さんのQOL(生活の質)を考慮した治療を行う
内視鏡治療による切除が難しいと判断される胃がんに対しては、手術を行います。当院ではこれまで開腹手術や腹腔鏡下手術で治療を行ってきましたが、2024年より手術支援ロボットを導入し、3つの手法の中からより適切な治療方法をご提案できるようになりました。どの手法が適しているかは患者さんによって異なるものの、できる限り体への負担が少ない治療かつ根治性の高い治療が提供できればと考えています。
胃がんの治療選択の際は、根治性はもちろんのこと、“胃の機能を残せるかどうか”という点も重視しながら治療方針を決めていきます。胃は消化のほか、食物をためたり、食欲をつかさどるホルモンを分泌したりするなど多くの役割を担っています。がんが治ったとしても、食事ができず体調を崩してしまっては困りますし、誰しも食事を楽しみたいと思うはずです。当院では術後の食事のトラブルをできるだけ軽減できるよう、患者さんの年齢や患っているほかの病気などを考慮し、しっかりと検討を重ねたうえで治療のご提案ができるよう努めています。各科の医師はもちろん、管理栄養士をはじめとするスタッフたちとも緊密な連携を図り、経験の全てを持って全力で診療にあたらせていただきます。
希少がんであるGISTに対し機能温存を重視した治療を提供
胃がんの中には、表面ではなく胃の壁の中にできるがん(消化管間質腫瘍:GIST)もあります。GISTの治療には外科手術が必要ですが、胃の外側からでは腫瘍の場所が分かりにくく、切除範囲が大きくなりがちです。これに対し、近年では消化器内科医と外科医による“腹腔鏡・内視鏡合同胃局所切除(LECS)”という手術方法が開発されています。この方法では内視鏡を用いるため胃の内側から腫瘍の範囲を正確に特定することができます。これにより腹腔鏡による切除範囲を最小限にとどめることができるため、従来の手術よりも胃の機能が失われにくいのが特徴です。当院でもGISTの患者さんに対するLECSを積極的に導入しており、他院からのご紹介で来院される患者さんも度々いらっしゃいます。
近年では内視鏡単独でGISTを切除する新たな治療法の研究も進んでいます。これにより胃の切除範囲をより狭められることが期待されています。当院でも積極的に研究に携わり、今後GISTの患者さんへより低侵襲な手術が提供できればと考えています。



