JCHO東京新宿メディカルセンターにおける
大腸ポリープ/胃ポリープの検査、大腸がん・胃がん・膵臓がんの治療 大腸ポリープ/胃ポリープの検査
大腸がん・胃がん・膵臓がんの治療
大腸がん・胃がん・膵臓がんの治療
大腸・胃ポリープの検査/早期がんの治療
がん化リスクのある大腸ポリープ――他人事と思わず定期的に検査を
大腸ポリープは病名ではなく、大腸の粘膜の一部が丸く盛り上がったもののことをいい、“非腫瘍性”と“腫瘍性(腺腫・がん)”に分けられます。腺腫については良性腫瘍であるものの、将来がん化するリスクがあるため、見つかった場合は積極的に切除を行います。
腫瘍性のポリープかどうかは大腸内視鏡検査(大腸カメラ)を行って腸を直接観察しないと分からないため、大腸がん予防のためにもぜひ定期的に検査を受けていただきたいと思います。特に、ご家族に大腸がんになった方がいる、あるいは大腸ポリープと診断された方がいる場合は、大腸がんのリスクが高くなるとされていますので、積極的に大腸カメラを受けるようにしましょう。
なお、血便や、長く続く下痢・腹痛などがある方、健康診断の便潜血検査で陽性だった方は、次回の健診を待たず、早めに消化器内科を受診ください。便潜血検査が陽性で大腸カメラを受けた方の約3%に大腸がんが、約50%に腺腫が見つかるといわれていますので、放置せずに適切な診断・治療を受けましょう。

大腸カメラにつらい検査というイメージをお持ちの方もいらっしゃるかもしれません。当院では、患者さんの不安を少しでも和らげるため、ご希望の方には鎮静薬(うとうとする薬)を使用した検査を行っています。
また、当院には内視鏡検査の専門医*が複数在籍しており、高い精度と安全性を両立した検査を目指せる体制を整えています。検査時の内視鏡は全例で拡大内視鏡(ズーム機能がありポリープの状態を詳細に観察可能)を使用しており、必要に応じて特殊な光を用いた画像強調技術**も活用しながらより正確な診断に努めています。
日本消化器内視鏡学会認定 消化器内視鏡専門医
画像強調技術:光の波長を変換し、消化管の粘膜表面や血管などを強調することで、より詳細に観察する方法。
大腸ポリープ/早期大腸がんの治療までシームレスに提供

検査中にポリープが見つかった場合は、その場で切除することも可能です。10mm以下の小さなポリープであれば基本的に日帰りでの切除、もしポリープが大きい場合でも入院(原則1泊)のうえ治療を受けていただけます。また、早期の大腸がんを疑う腫瘍が見つかった場合、ある程度までの大きさであれば内視鏡治療が可能です。いずれにしても、検査から治療まで一貫して担える環境を整えていますので、どうぞ安心してご来院ください。
なお、2025年10月には内視鏡センターがリニューアルしました。これまで以上に鎮静薬を使用した内視鏡検査の受け入れが可能になり、また、より快適な環境で検査を受けていただけるようになりました。検診も実施していますので、ぜひご活用いただければと思います***。
検診は自費診療となります。大腸内視鏡検査(大腸カメラ)のみ 33,000円(鎮静薬使用の場合 36,300円)。価格は全て税込。
胃ポリープの検査――ピロリ菌のPCR検査も導入し、負担に配慮した検査体制を整備
大腸ポリープと異なり、胃ポリープのほとんどは良性でがん化する可能性も低いため、検査で見つかったとしても過度に心配する必要はありません。ただ、ごくまれに悪性(あるいは悪性化する可能性があるもの)の場合もありますので、胃内視鏡検査(胃カメラ)を受けることは大切です。当院においては、内視鏡検査は全例で拡大内視鏡(ズーム機能があり、がんの状態を詳細に観察可能)を使用し、一度の検査でより正確な診断ができるよう努めています。
なお、胃がんのリスクを高める要因として、“ピロリ菌の感染”が挙げられます。40歳以上の方や、過去にピロリ菌に感染したことがある方(除菌後の方も含む)は、胃がんのリスクが高まるとされていますので、定期的に検査を受けていただくことをおすすめします。
当院では、胃カメラの際に採取した胃液を使ったピロリ菌のPCR検査も実施しています。胃の組織を採取せずに済むため出血リスクがなく、また、後日改めて検査のために来院していただく必要もないため、患者さんの負担を軽減できる検査方法です。
健康診断で異常を指摘された方、体調に違和感がある方は不安な気持ちをおひとりで抱えず、ぜひ一度当院へご相談ください。そのほか、検診も実施していますので、症状がなく検査を受けられたい方はぜひご活用いただければと思います*。検査の結果、何もなければ安心いただけると思いますし、もし病変が見つかったとしても早期発見・早期の治療介入ができればよりよい予後も望めます。
検診は自費診療となります。胃部内視鏡検査(胃カメラ)のみ(単独検査) 16,500円(税込)。
早期胃がんの治療――内視鏡による体への負担が少ない治療を実施
検査の結果、胃がんが見つかった場合でも早期の段階であれば、お腹を切らずに内視鏡を使った治療が可能です。当院では、内視鏡治療を専門とする医師が中心となり、EMR(内視鏡的粘膜切除術)*や、より高度な技術を要するESD(内視鏡的粘膜下層剥離術)**を積極的に行っています。早期がんと診断がついた場合は、まずこの内視鏡治療を優先し、可能な限り患者さんの体への負担を軽減した治療を進めていきます。
検査から治療、その後のフォローアップまで、一貫して対応いたしますので、ぜひ安心してお任せいただければと思います。
EMR:金属ワイヤーを用いて、病変を切除する治療。
ESD:電気メスを用いて病変を剥離する治療。大きな病変でも一括で切除可能。

進行大腸がんの治療
根治性と低侵襲性の両立を追求した大腸がん治療を提供
内視鏡治療の適応とならない腫瘍の場合は基本的に手術を検討します。当院では、患者さんの体への負担をできるだけ減らせるよう、お腹を大きく切開しない腹腔鏡下手術やロボット支援下手術(以下、ロボット手術)を積極的に取り入れています。

腹腔鏡下手術はお腹に小さな穴を開け、そこから腹腔鏡(細長い管状の医療器具)を挿入して治療を行う方法で、これをさらに発展させたのがロボット手術です。ロボット手術では医師がモニターに映し出される3D画像を見ながら、ロボットを遠隔操作して手術を行います。ロボットのアームは人間の手以上の可動域をもち、また手ブレ防止機能も備わっているため、より精緻な手術がかなえられるのが特徴です。これまで腹腔鏡下手術とロボット手術の治療成績は同程度とされていましたが、近年ではロボット手術のほうがより安全で根治性が高いという報告もされるようになってきました。
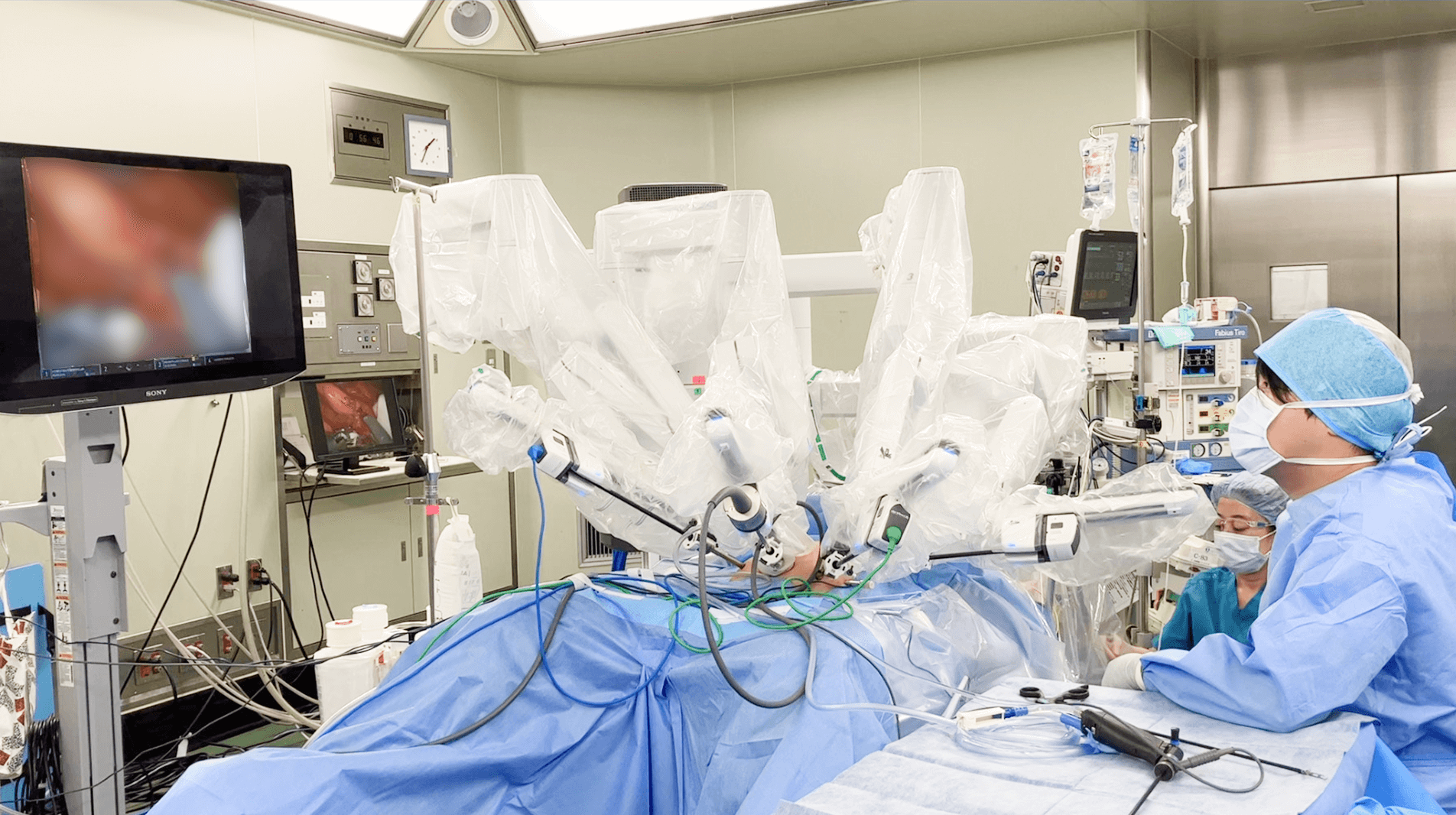
当院でも適応のある患者さんには積極的にロボット手術をおすすめしていますが、あくまで基本的な治療方針は“根治性が高く、可能な限り侵襲(体への負担)が少ない治療を提供すること”です。開腹手術・腹腔鏡下手術・ロボット手術の中から一人ひとりの患者さんに適した治療をご提案いたしますので、お困りの際はどうぞお気軽にご相談にいらしてください。
多職種が密に連携し、QOLの維持を重視した大腸がん診療を提供
当院では、根治性を追求するのはもちろんのこと、患者さんの術後の生活の質(QOL)も重視した治療を行っています。大腸がんは病状によっては手術に伴ってストーマ(人工肛門)が必要になる場合もあります。一時的なものと、永久的なものがあるものの、造らなくて済むのであればそうしたい方がほとんどでしょう。患者さんの病状によっても異なりますが、手術前に抗がん薬治療や放射線治療を組み合わせることで、がんが消失することもあります。もし消失しなくとも、がんが小さくなれば、ストーマを造らずに手術ができる可能性もあります。
また、先述した手術支援ロボットの活用も含め、手術技術の習得・向上も欠かせません。一時的なストーマに関しては、術後の縫合不全などのトラブルを予防する目的で造設されますが、技術の向上によって縫合不全率が低減できれば、一時的なストーマも回避できる可能性があります。患者さんのご希望を丁寧に伺い、またそのご希望がかなえられるよう日々努めておりますので、不安なこと・分からないことがあれば、遠慮なくお尋ねいただければと思います。
当院の強みは、検査から診断、手術、抗がん薬治療、放射線治療、そして緩和ケアまで一貫して対応できる体制が整っていることです。各科の連携も非常にスムーズで、内視鏡検査中に消化器内科医と外科医で一緒に病変を確認することもありますし、放射線治療などが必要な場合にはすぐに放射線治療科に連携可能です。緩和ケア認定看護師*をはじめとするがんの治療・ケアに関する専門的な知識をもつ職員も複数在籍しており、安心して治療に臨んでいただけるよう体制を整えております。大腸がんはさまざまな治療選択肢がありますので、相談を重ねながら一緒に治療を進めていきましょう。
日本看護協会認定 緩和ケア認定看護師

進行胃がんの治療
胃がんの進行度に応じた、“体にやさしい”治療を提供

内視鏡治療が難しい進行がんの場合は、手術を検討します。
手術については当院では、患者さんの体への負担が少ない腹腔鏡下手術を積極的に導入しています。腹腔鏡下手術は、お腹に小さな穴をいくつか開けて、そこから手術器具を入れて行う手術です。従来の手術に比べて傷が小さく済むため、体への負担が少なく、また早期回復も望めます。
術後トラブルを予防し、管理栄養士と連携した食事サポートも実施
手術の際は、ただがんを取り除くだけでなく、術後の生活にも配慮した治療を心がけています。胃がんの手術では、逆流性食道炎など胃切除後障害が起こることがあります。当院では、胃の切除範囲を工夫したり、あらかじめ逆流を防ぐ処置を行ったりするなど、可能な限り術後に起こり得るトラブルを防げるよう努めています。
また、術後は食べ方を工夫する必要があったり、体重が思うように増えなかったりすることもあります。これらは胃が小さくなるとどうしても起こってしまうことではありますが、いざ生じた際に患者さんが不安にならないよう手術前と手術後の2回オリエンテーションを実施しています。術後に起こり得る変化や食事の取り方など丁寧にご説明しますので、不安なことや分からないことがあれば遠慮なくお尋ねください。

写真:PIXTA
さらに、当院では独自の“かぐら食”を導入していることも特徴です。「食欲はないけど特定のものなら食べられそう」ということもあるでしょう。かぐら食は、食事の摂取が困難な患者さんに対して管理栄養士が聞き取りを行い、患者さんのご要望を取り入れた食品の組み合わせで作った食事です。地域の神楽坂にちなんで、“かぐら食”と名付けられました。もし食欲が低下した場合でも、栄養改善につながるよう全力でサポートいたしますので、お蕎麦やフルーツ、アイスなど「食べられそう」と思うものがあれば、ぜひお聞かせください。
“総合力”を生かし、チームで患者さんを支える
当院の強みは、診断から早期の胃がんの内視鏡治療、手術、抗がん薬治療、さらには緩和ケアまで、切れ目なく一貫した治療を提供できることです。消化器内科と外科はもちろん、薬剤部、緩和ケア内科、リハビリテーションの専門職など、多科・多職種が一丸となって患者さんを支えており、手術前から身体機能が低下している患者さんには、あらかじめリハビリを導入してから手術を行うこともあります。また、院内には糖尿病や循環器、脳神経など、さまざまな専門の医師がそろっています。複数の病気を抱えている患者さんでも、適切に診療できるのは総合病院である当院の強みの1つです。

もし胃がんの疑いがあると診断されて不安に感じている方がいらっしゃれば、どんな些細なことでも構いませんので、どうぞお気軽にご相談ください。安心して治療を受けていただけるよう、誠心誠意サポートさせていただきます。

膵臓がんの治療
1日でも早く治療を開始できるように――迅速かつ的確な診断に努める
膵臓がんは、初期の自覚症状がほとんどなく、早期発見が難しいとされています。そのため、日頃からご自身の体の変化に気付くことが大切です。特に注意していただきたいのは、急に糖尿病が悪化した、原因不明の体重減少がある、お腹や背中に重苦しい痛みが続くなどの症状です。これらは膵臓がんによる症状の可能性もありますので、少しでも普段と違うと感じたら、早めに医療機関を受診していただきたいと思います。
また、お酒をたくさん飲む方や、糖尿病の方、ご家族に膵臓がんの経験者がいらっしゃる方は、膵臓がんのリスクが高いとされています。当てはまる方は、「自分は大丈夫」とは思わず定期的に健康診断を受けましょう。健康診断では、採血検査や腹部エコー検査などで、膵臓の状態を調べることができます。

当院では膵臓がんが疑われる病変が見つかった場合、迅速な診断を心がけています。採血やCT、MRIなどの画像検査をスムーズに実施し、場合によっては超音波内視鏡検査(EUS)などを用いて組織を詳しく調べ、診断を確定させていきます。「もしかして膵臓がんかもしれない」そう言われた瞬間から、きっと不安な日々が続いていることと思います。だからこそ、その不安を少しでも早く取り除けるよう、迅速な診断と治療の開始を最優先に考えています。当院は、地域に根ざした温かい雰囲気の病院です。柔軟な診療体制を整えておりますので、お困りのことがあればいつでもご相談ください。
“根治”を目標に全人的な視点から患者さんを支える
膵臓がん=不治の病というイメージをお持ちの方もいらっしゃるかもしれませんが、医療は日々進歩しており、膵臓がんについても同様です。特に化学療法(抗がん薬を使用した治療)の進歩は目覚ましく、膵臓がんの治療成績は以前と比べて格段によくなっています。

当院では、消化器内科医と外科医が密に連携を取りながら、患者さん一人ひとりに合わせた治療をチームで提供しています。毎週行っているカンファレンスでは、さまざまな科の医師が多角的に意見を出し合い、患者さんに適した治療方針を検討しています。
私自身(山形 誠一)は日本肝胆膵外科学会認定の高度技能指導医*を取得しており、十分な経験と確かな技量はあると自負しております。当院はハイボリュームセンター(手術件数が多い医療機関)ではありませんが、当院における膵臓がん手術については全例私が携わっており**、そういった意味ではハイボリュームセンターに近い診療体制が整えられているのではないかと考えています。これまで培った経験を生かし、責任を持って診させていただきますので、安心してお任せいただければと思います。
肝胆膵外科の診療に指導的立場で従事し、高難度肝胆膵外科手術を100例以上行った経験を持つ者。
2025年9月時点
また、診断から治療、そしてその後のケアまで一貫してサポートできる体制も、当院の強みです。手術をしたら終わりではなく、その後の再発予防や、もし再発してしまった場合の抗がん薬治療など、長期にわたって療養を支えます。緩和ケア病棟や訪問看護ステーションも備えておりますので、シームレスな連携で生涯にわたるサポートが可能な体制を敷いています。
繰り返しになりますが、膵臓がんの治療は進歩しています。早期発見が難しく、治療自体も難しい病気であることは変わらないものの、非常に進歩がみられる分野であるというのも事実です。中には、腹膜播種(お腹の中にがんが散らばること)や肺転移まで起こしていた方が、抗がん薬治療を続けた結果、最終的にがんを克服して10年以上元気に暮らしていらっしゃるという事例もあります。
当院ではより新しい知見を取り入れながら、常によりよい治療成績を目指して日々尽力しています。治療にあたっては患者さん個々のご事情に合わせることも大切にしておりますので、たとえ「切除が不可能」と言われた場合でも、どうか諦めずに一緒に病気と闘っていきましょう。


区西部医療圏の医療

写真:PIXTA
高齢化に伴い切れ目のない
医療提供体制が求められる
新宿区を含む区西部医療圏は、500床以上を擁する大病院が密集しており、医師の数も全国平均と比べて大きく上回っています。大学病院や総合病院など高度な医療を提供する施設もそろっており、十分な医療提供体制が整っているといえます。地域住民には、一人暮らしの高齢者も多く、複数の持病を抱えている方も少なくありません。このような背景から、それぞれの施設では、1つの科だけではなく、複数の科、部門が、診断から治療、そしてその後のフォローまで密に連携して診療を行っていく必要があります。さらに、地域ではその病気のみならず包括的なケア体制の整備が求められています。地域の各医療機関は医療機能に応じた連携を引き続き強化していく必要があるでしょう。
- 公開日:2025年12月1日