静岡県立こども病院の
特発性側弯症・
お産・斜視・
鼠径ヘルニアについて
特発性側弯症の治療
背骨のゆがみを指摘された場合は速やかに整形外科へ受診を
背骨が弯曲する病気を側弯症と呼びます。その中でも原因が特定できないものを特発性側弯症といい、全側弯症の約70%を占めます。特発性側弯症は、思春期の女子に多くみられる傾向があります。この時期は初潮を控えて身長が急激に伸びることや、ホルモンの影響が関連していると考えられていますが、詳しい原因はまだ解明されていません。

特発性側弯症の治療では、成長期を過ぎると、背骨の変形を矯正するのが難しくなるため、お子さんの骨の成長が終了するまでに行うことが重要です。そのため、できるだけ早く発見し、適切な時期に治療を開始することが、その後の経過を大きく左右します。
この病気は、ご家庭で発見するのが非常に難しいという特徴があります。お子さん自身に痛みや違和感がほとんどなく、背骨のゆがみも徐々に進行するため、見た目の変化に気付きにくいからです。そのため、ほとんどの場合、学校の側弯症検診で初めて発見されます。もし学校の検診で「側弯症の疑いあり」といった異常が指摘された場合は、速やかに整形外科を受診してください。
特発性側弯症の診断をする際は、単に背骨の曲がり具合だけを診ればよいというわけではありません。神経疾患の合併がないか、原因不明と思われる病状の背景に、隠れた別の病気が存在しないかをしっかりと診ていく必要があります。整形外科医の専門的な視点から、細心の注意を払って診察することが、お子さん一人ひとりに合った治療へとつながると考えています。
お子さんの意思を尊重し、治療方針を決定
当院の特発性側弯症の治療は、原則として病気の進行度に応じ、注意深い経過観察と装具治療(医療用装具の装着)、手術治療を実施しています。
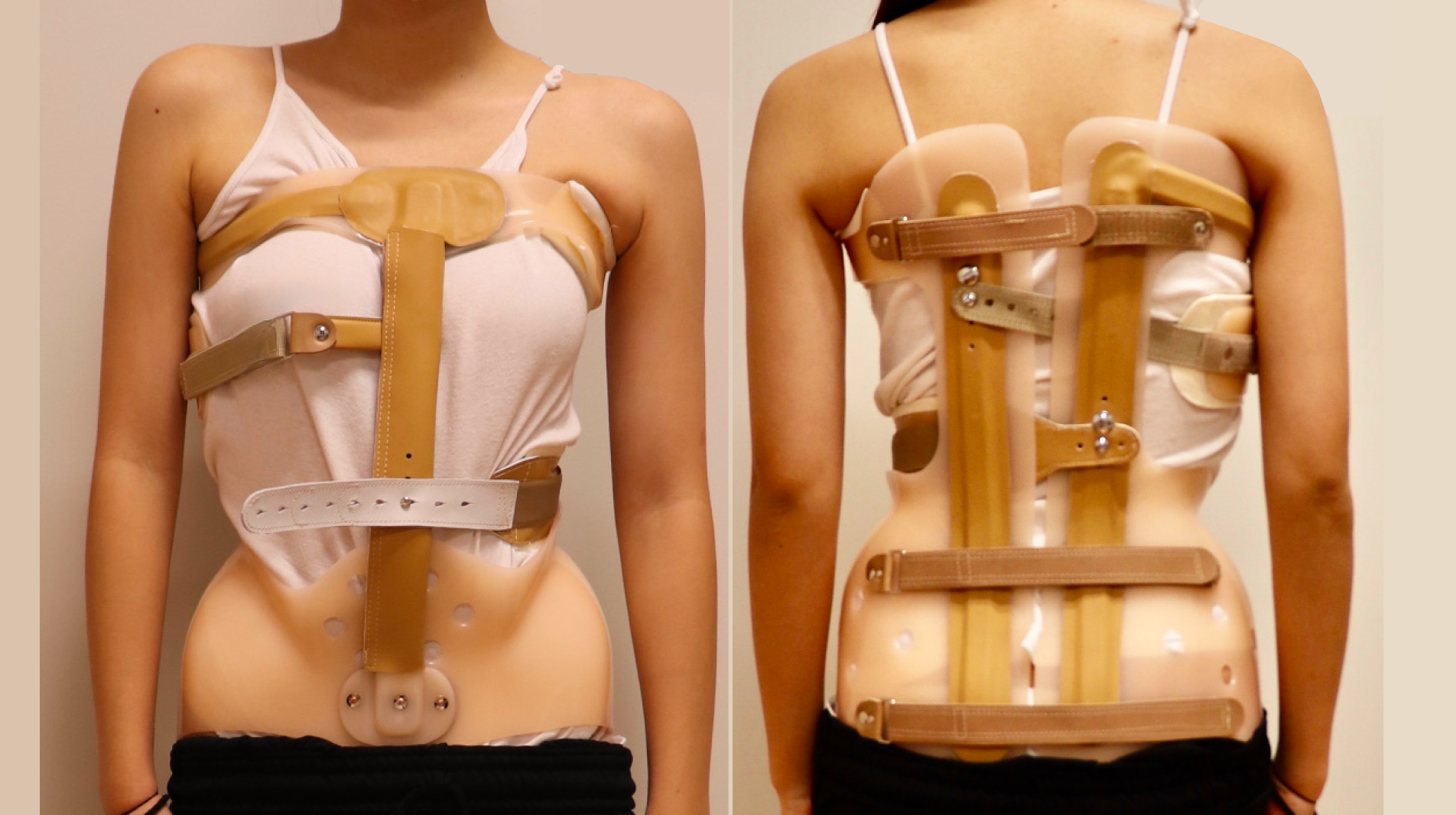
装具治療では、効果が最大限発揮される1日23時間(お風呂以外)の装着を推奨していますが、当院ではお子さんの意思を最大限に尊重しています。一日中装着するのか、あるいは夜間のみ装着するのかを、ご家族とも十分に話し合いながら決めていきます。思春期のお子さんにとって、コルセットを装着することは、体が固定されるストレスにもつながりますが、それ以上にコルセットをつけることで見た目を気にして学校に行きづらくなるということも十分に考えられます。だからこそ、私たちはお子さん自身のQOL(生活の質)を最優先に考えた治療を、ご本人とご家族と共に話し合い進めていくことを大切にしています。
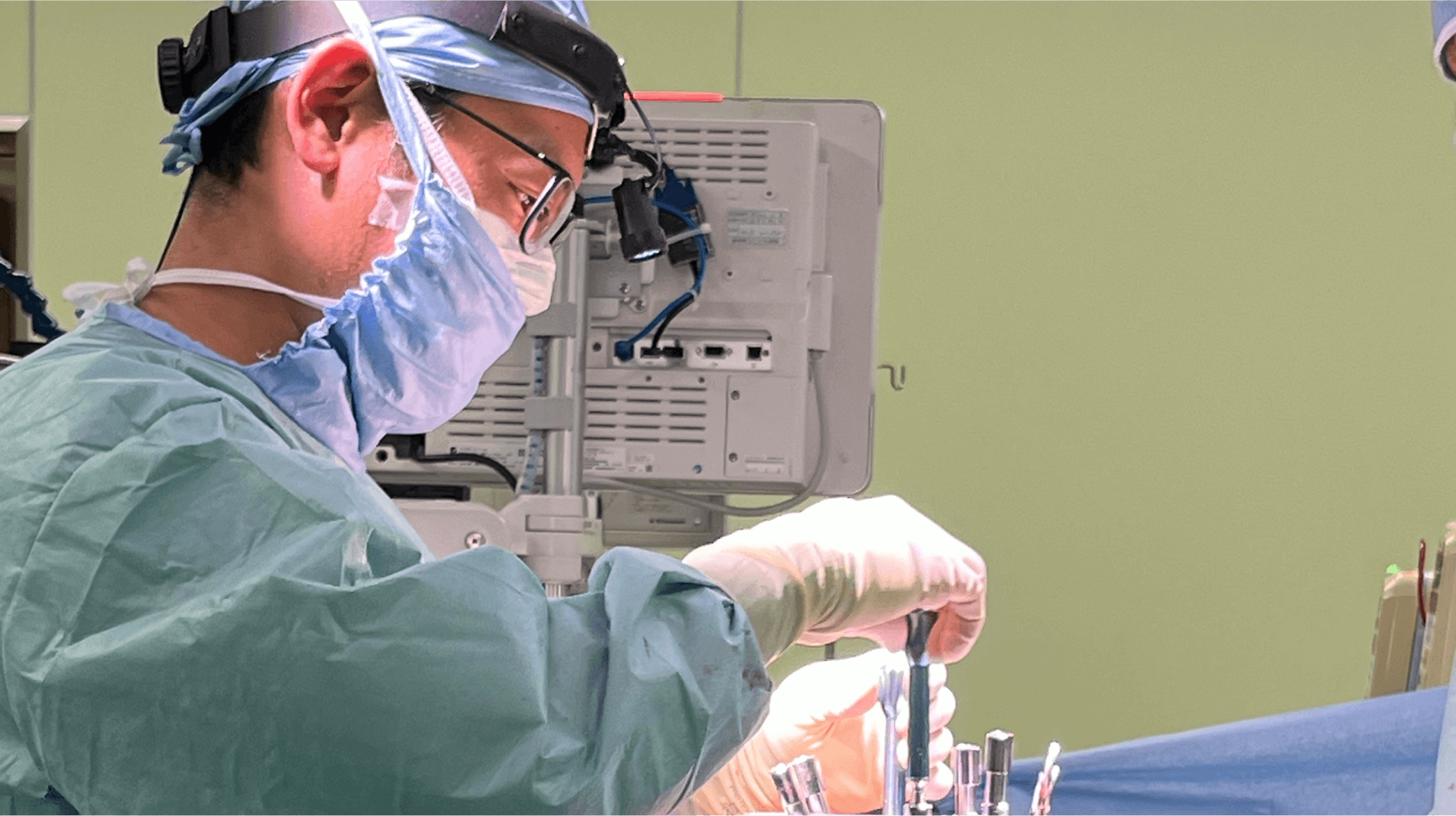
手術治療は、基本的に脊椎の弯曲が規定の角度(コブ角40~45度)を超えた場合に検討します。背骨に入れた金属(インプラント)を用いて弯曲を矯正しますが、その反面、背骨の柔軟性が失われ、曲がりにくくなる可能性も考慮する必要があります。
当院では、お子さん本人に病状を包み隠さず話し、どのような治療を選択するのか、お子さん自身が決めることができるよう努めています。症状の改善だけを考えるならば、お子さんの意思を汲まずに治療を進めるのが近道に見えるかもしれません。しかし、思春期のお子さんにとっては、見た目や、自身の意思に沿った治療のほうが大切であると考えています。当院では、どのような状態のお子さんでも受け入れ、よりよい方向へ進めるよう全力でサポートしてまいりますので、どうぞお気軽にご相談にいらしてください。
手術室ってどんなところ?

お産について
胎児だけでなく妊婦さんのリスクにも対応できるよう体制を整備
現在、日本では少子化が急速に進み、子どもの出生数は減少の一途をたどっています。静岡県内では出産できる診療所が減少しており、その結果、伊豆地域や東部地域にお住いの妊婦さんが静岡市周辺までお産にいらっしゃるケースも増えてきています。当院では、もともと早産や低出生体重児などのハイリスクの妊婦さんや、胎児に異常がみられる妊婦さんを中心に受け入れてきましたが、地域のお産を取り巻く状況を踏まえ、最近では胎児に異常がない妊婦さんのお産も受け入れられるようになりました*。
静岡県立こども病院では、月に5組の通常分娩の受け入れを行っています。静岡県立こども病院で分娩を希望される方は、電話にて外来受診日を予約してください。すでに他院で妊娠確定、妊婦健診をされている場合は、紹介状をご持参ください。またお電話での分娩予約は受け付けておりませんのでご了承ください。
地域医療連携室(病院代表)電話054-247-6251(内線2478

さらに近年は、女性の社会進出が進んだことで初産の年齢が高くなり、それに伴い、妊娠高血圧症候群や妊娠糖尿病といった合併症など、リスクを抱える妊婦さんが増加傾向にあります。このような状況を鑑み、当院は同じ静岡県立病院機構である静岡県立総合病院との連携も強化しています。
具体的な取り組みとして、妊娠高血圧症候群や妊娠糖尿病といった合併症を抱える妊婦さんには、静岡県立総合病院での診療を受けていただき、それぞれの病気を専門とする医師による適切な管理を行っています。
成人の病気に対して十分な知識や設備が整っている静岡県立総合病院にお任せすることで、妊婦さんが安心して出産に臨んでいただけると考えています。
そのほか、当院においては、NIPT(非侵襲性出生前遺伝学的検査)**も実施しています。NIPT検査は胎児の染色体疾患の可能性を調べる検査です。ご希望の方は紹介状または電話連絡による事前予約をお取りいただければと思います。
NIPTは自費診療です。費用:198,000円(非課税。遺伝カウンセリング料を含みます)検査に伴うリスク・副作用:NIPTは妊婦さんからの採血で行う検査であり、身体的なリスクは通常の採血と同様です(穿刺部位の疼痛・皮下出血・まれに感染など)。 胎児に直接影響を与えるような著しいリスク・副作用はありません。ただし、検査結果によって心理的な負担が生じる可能性があるため、検査前後の遺伝カウンセリングを重視しています。
チーム医療で親子が健やかに過ごせるようサポート
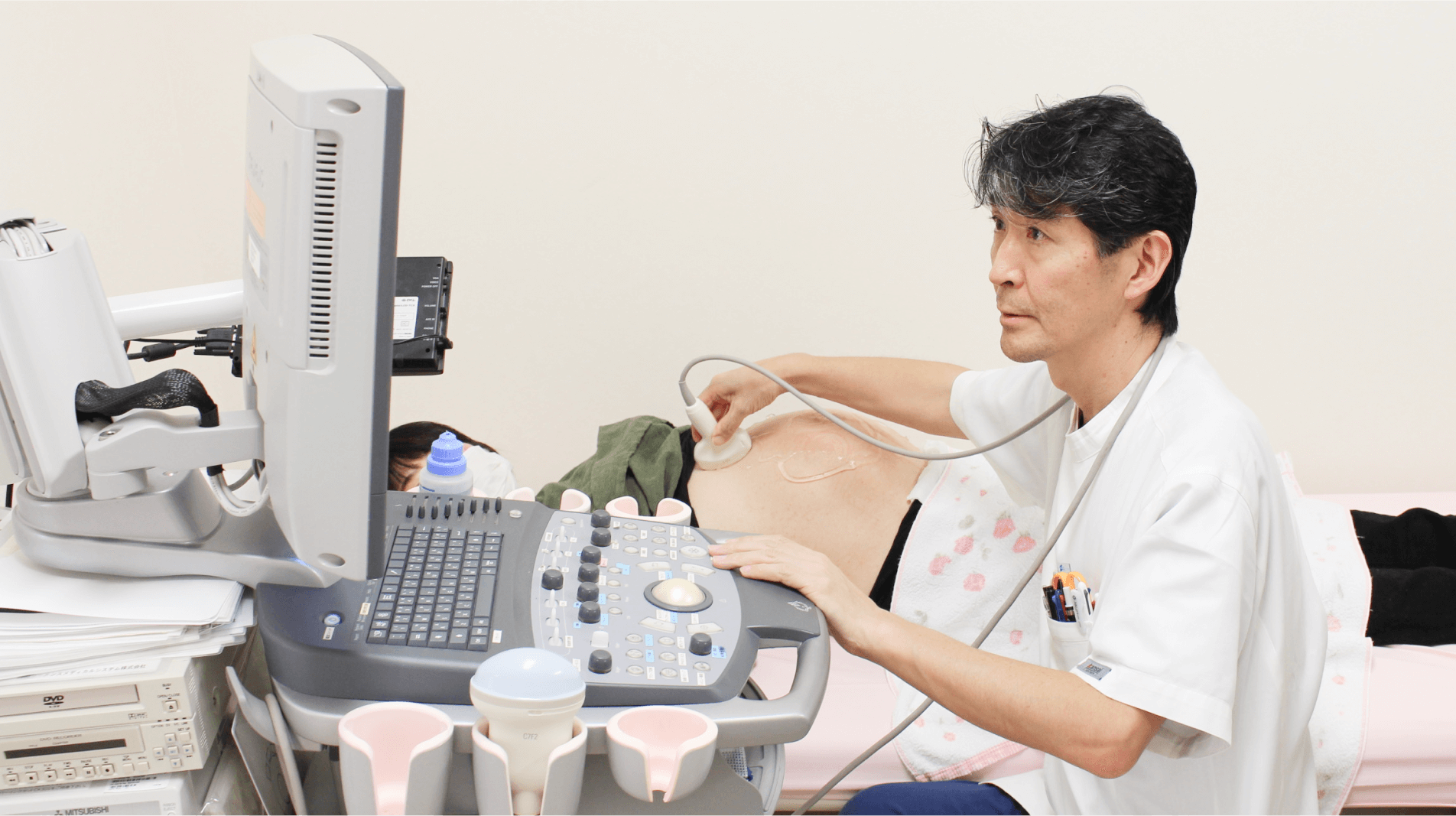
当院は、総合周産期母子医療センターとして静岡県内で重症な状態にある妊婦さんの出産を支えるという大切な役割を担っています。しかし、たとえ妊娠中が順調だと診断されていても、お産の際には何が起こるか予測できないのが実情です。そのため、私たちはいつでも、どんな状況の妊婦さんでも受け入れられるよう努めています。
この盤石な体制は、産婦人科医、新生児科医はもちろんのこと、助産師、看護師、栄養士、臨床心理士、カウンセラーといった多職種によるチーム医療を充実させることで実現できています*。これにより、私たちは妊婦さんと赤ちゃんの心身を十分にサポートできると確信しています。さらに、出産後、お母さんに何かあった場合に備え、先述の静岡県立総合病院と連携し、迅速に対応できる体制も整えています。
お産においては、胎児から赤ちゃんへ、妊婦さんからお母さんへと、体も心も目まぐるしく変化します。どんな状況においても、親子が健やかに過ごせるよう、私たちは体制を整えていますので、どうぞ安心して受診してください。
医師および職員の人員配置については2025年6月時点の情報です。


斜視の治療
子どもの特性に合わせた検査を実施

斜視は、何かを見ようとするときに、片方の目は正面を向いているのに、もう片方の目は違う方向を向いており、左右の視線が合わない状態のことです。片目が内向きにずれていれば内斜視、外向きにずれていれば外斜視、上下ならばそれぞれ上斜視、下斜視といいます。
視線がずれるのは、利き目ではないほうの目であることがほとんどです。利き目は、ご自身でも簡単に調べることができます。親指と人差し指で円を作り、離れたところにある時計などをその円の中に合わせます。片目ずつ見たときに、対象物が円の中に入っている側が利き目です。常に目がずれている状態だと、鏡を見たときにお子さん本人が気づくこともでき、また周囲も気づくことができます。間欠性外斜視は、お子さんで頻度が高い斜視ですが、外斜視のときとそうでないとき(外斜位)が混在しているため、気づかれにくいことがあります。
間欠性外斜視のお子さんは、普段無意識に目に力を入れ、目がずれないようにしています。そのため疲れたときや体調が悪いとき、ボーっとしたときなどに外斜視が出ます。このほかにお子さんが自覚できる症状として、物が2つに見える、両目で見るとぼやけるなどの症状があります。周囲が気付くことのできる症状としては、どこを見ているのかわからない目つきや、屋外でまぶしさを感じると片目をつぶる、文章を読み飛ばしする(特に横書き)、運動神経が不得意なわけではないのに、階段の上り下りを怖がる、ボールをうまく取れなかったりするといったことがあります。

これは斜視が原因で、両目で物を見る時間が短くなり、両眼視機能の低下が生じるためです。両眼視機能とは、立体的に見たり奥行きを感じたりといった、物を3Dとして感じ取る能力のことです。
こうした症状で日常生活に不便があるような場合には、手術が適応となります。
当院では、手術前には視力検査のほかに、お子さんが興味を持ちやすい動物や虫などを用いた検査機器を用いて、立体視機能を検査します。
低年齢での手術は術後の再発リスクが高くなるため、斜視の症状があっても両眼視機能が良好であれば、4~5歳まで手術を待ちます。また、斜視の状態、両眼視機能の状態が共に軽度であれば、経過観察を行います。
適切な手術時期を見逃さず治療を行う
手術では、眼球に付着している筋肉(内直筋と外直筋)の位置を調節することで眼位を矯正します。術式は2種類あり、前転法では筋肉の長さを短くして張力を強め、後転法では筋肉を元の位置から後ろにずらし張力を弱めます。片方の目に前転法と後転法の両方を行うことが大半ですが、どちらか一つの術式のみを行うこともあります。また、両眼に手術を行うこともあります。結膜と外眼筋を切開して縫うために術後1か月程度は充血がありますが、皮膚に傷はつきませんし、抜糸も不要です。
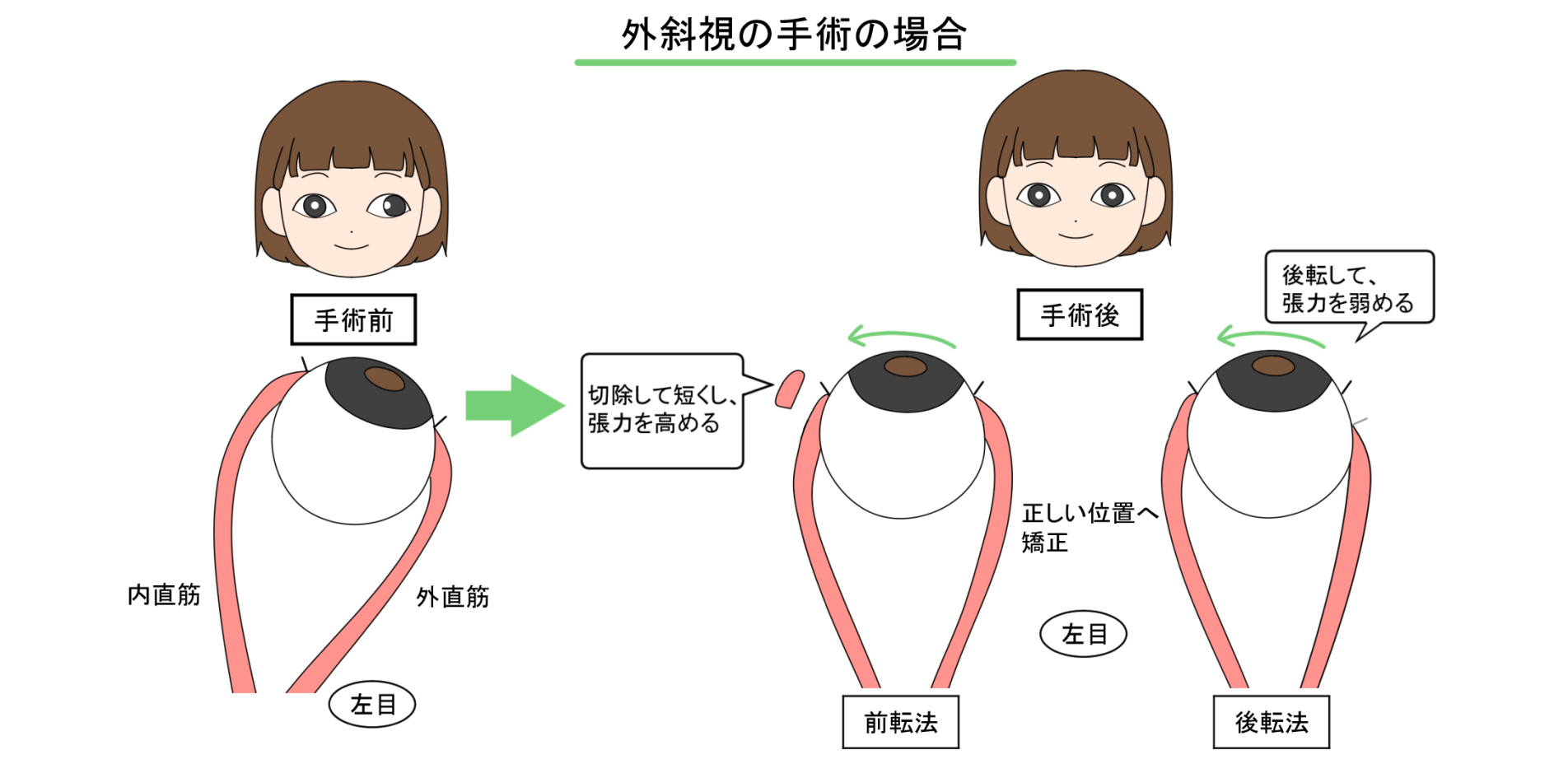
イラスト監修:佐藤美保先生
(静岡県立こども病院・眼科顧問)
当院の手術は原則として全身麻酔*で1泊2日または2泊3日の入院で行います。術後に結膜からの出血や浮腫が生じることがあるため、患者さんやそのご家族には、行事を避けた手術日程の調整が必要なこと、感染リスクがあるため目をこすらないこと、術後1週間程度は点眼が必要なこと、洗髪洗顔に注意をすること、術後1ヶ月はコンタクトレンズを入れることができないこと、スイミングができないことなどをお伝えしています。夏休みや冬休みといった長期休みを利用して手術を受ける方も多いので、スケジュールについても遠慮なく相談してほしいと思います。手術を受けた後、いつも前髪で顔を隠していた子が前髪を上げて診察室に入ってきて、とても明るい表情をしているときには、治療を行ってよかったなと医師として嬉しく感じる瞬間です。機能的な問題だけでなく、見た目で悩んでいる方も少なくありません。当院では、適切な時期を逃さずに手術ができるよう診療にあたっています。心配なことがある方はぜひ受診を検討してください。
麻酔科標榜医:奥山 克巳先生

鼠径ヘルニアの診断と治療
ご家族の不安に寄り添った心ある診療を提供
鼠径ヘルニアは、一般的に脱腸といわれています。鼠径部の少し上にふくらみが起こる病気で、お子さんには頻度の高い病気です。足の付け根あたりに残っている腹膜の出っ張った箇所は、通常成長とともに閉じていくのですが、開いたままのケースだとそこから腸などが入り込むようになった状態で、そこがふくらんだり戻ったりを繰り返すようになります。以前は男児のほうが多く起こっていましたが、最近では、男女差はほぼありません。右側でやや多く起こるのは、胎児期に精巣がお腹の中から陰嚢へ下降する成長過程があり、後の鼠径ヘルニア発症に関係しているといわれています。
鼠径ヘルニアのふくらみは、泣いているときや排便時など腹圧が上昇しているときに起こりやすく、それ以外のときは戻るということを繰り返します。なかには、腹膜の出っ張り部分の中に水がたまる陰嚢水瘤になることもあります。
鼠径ヘルニアでは、乳児の早い段階で自然に治るケースもあり、一般的には1歳頃まで様子を見ることもありますが、当院ではだいたい生後6か月くらいまで経過観察をします。そこで症状があるようならば手術をおすすめするという方針を取っています。当院の症例では、生後6か月頃まで症状がありその後自然に治ったケースがほとんど見受けられないこと、日帰り手術に対応できるのが生後6か月以降であるためです。ただし、嵌頓がある場合は、それよりも早く手術を要するケースもあります。これは腸管が腹腔内に戻らなくなり、ふくらんだ部分が硬く、赤みを帯びて痛がるようになります。嘔吐や発熱を伴い、放っておくと腸や卵巣が腐ってしまったり、嵌頓を繰り返すと精巣に栄養を送る血管が締め付けられ、精巣が萎縮してしまったりすることもあります。
ふくらみが簡単に戻るような状態であれば心配はいりませんが、嵌頓を起こすと緊急の手術が必要になることもあります。
お子さんに鼠径ヘルニアと診断された場合、このまま経過観察でもよいのか、手術をしたほうがよいのかご家族はご不安なことも多いかと思います。当院ではこれまでに1500例以上(2008年4月~2023年3月)、2023年度は141件のお子さんの腹腔鏡下鼠径ヘルニア根治術(LPEC)を行ってきました。ご家族の不安に寄り添いながら診療にあたっていきたいと考えています。
腹腔鏡下鼠径ヘルニア根治術を標準治療として日帰りで行う
当院では、2008年から腹腔鏡下鼠径ヘルニア根治術(LPEC)を標準手術として日帰りで行っています。LPECは、おへそから約3mmのカメラを入れてお腹の中を観察しながら、右わき腹を切開して入れた器具で脱出した腸管や卵巣を腹腔内に戻し、腹膜の出っ張った箇所の部分を根本から糸をかけて閉鎖します。症状のない側にも鼠径ヘルニアが起きていることがあり、そうした場合にはもう片方も同時に手術を行います。従来の手術方法である鼠径部を切開する方法と比較して、手術時間も短くなり、だいたい男児で約30~40分、女児で約20~30分です。両側の手術をしても1時間程度で終了することが多いです。お子さんの状態にもよりますが日帰りでの手術が可能なので、手術当日の朝に来院いただき、手術終了後は術後の回復を確認した後、問題がなければ3~4時間程度で退院となります。
外科手術では、麻酔科との連携が欠かせません。特に子どもの場合は、息の通り道が狭いことなど大人と異なる特徴があるため、子どもの体に精通した麻酔科医が麻酔管理を行う必要があります。当院では局所麻酔**の際でも必ず2人以上(2024年8月時点)の麻酔科の医師が体の状態を常に把握しながら手術に臨んでいます。
“泣かないで来て、泣かないで帰る”ことを信条に

お子さんの場合、手術に恐怖心を抱き、手術後も嫌な思い出として付きまとうことがあります。麻酔科では“泣かないで来て、泣かないで帰る”という理念を掲げ、お子さんが怖がらずに手術に臨み、手術後もできる限り痛みを感じないで親御さんの元に戻れるような工夫をしています。たとえば、乳幼児であれば鎮痛薬をあらかじめ投与して不安や恐怖を取り除いたり、手術ではご家族に立ち会っていただいたりしています。少し大きいお子さんであればゲームをしながら麻酔導入をする、手術の前に手術室を見学して異空間への不安軽減を図るなどしています。
また、術後の吐き気や痛みを十分に取り除くことも手術への不安や恐怖を減らすためには重要なことと考えています。当院では、全身麻酔を使用する手術の際には、硬膜外麻酔などを併用することで痛みを和らげ、麻酔から目覚めた際にはご家族がそばにいるよう配慮しています。
当院の外科・麻酔科は、どちらも鼠径ヘルニアの治療経験が多い医師が揃っています。私たちは、お子さんとご家族が安心して治療に臨んでいただける体制を整えており、日帰り手術の実施もその一環です。お子さんの鼠径ヘルニアで悩まれているなど、ご不安なことがあればぜひ相談にいらしてください。
手術室ってどんなところ?

静岡県の小児医療
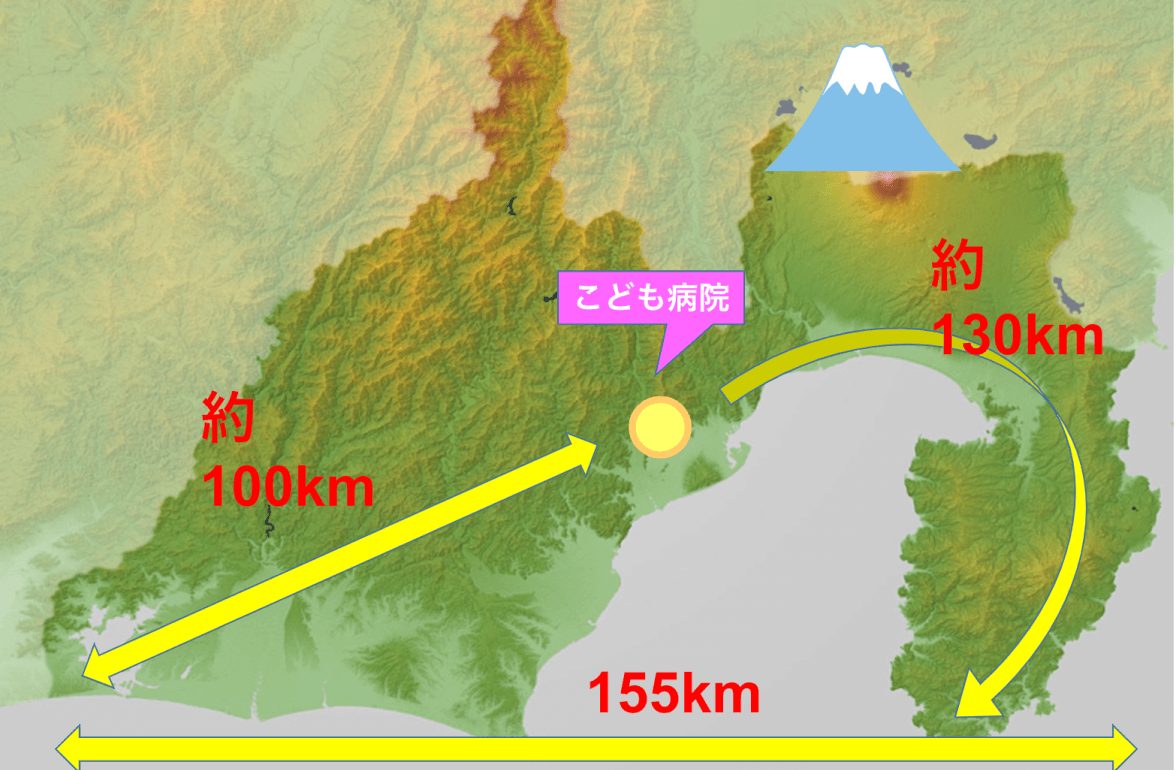
小児領域の医師の“相対的医師少数県”、格差が課題に
静岡県は、日本のほぼ真ん中に位置する東西に長い地域です。東西の長さは約155km、南北は約118kmあり、全国で13番目の広さを誇ります。国内において少子化が深刻化するなかで静岡県も同様に少子化が進んでいますが、その地形の特性もあり、小児領域の医師の配置が困難な地域が存在している現状があります。静岡県は県全体で小児領域の医師の“相対的医師少数県”*と位置づけられており、小児医療圏においても医療圏ごとの格差が大きくなっています。特に救急医療を含む入院が必要となるような疾患の場合、地域による偏在が深刻化しています。さらに高度医療においては、県内全域のカバーが難しく、遠隔診療が可能となるオンライン診療やデジタルの活用が急務となっています。
厚生労働省が定める医師偏在指標の下位3割に相当する都道府県
静岡県の小児医療を支える
静岡県立こども病院

デジタルを活用し地域課題へ取り組む
静岡県立こども病院は、1977年に小児総合医療施設として、全国で6番目に設立されました。現在、内科や外科、眼科や精神科などの専門領域に加え、救急など30以上の診療科が稼働しています(2025年8月現在)。
当院では、小児領域の医師偏在という地域課題に対し、広く県全域での地域医療連携を図って、少しでもその解決に取り組んでいます。また、遠方からの受診の方にはオンライン診療も活用していただいています。多くの診療科でオンライン再診が可能となり、セカンドオピニオン(自費診療、30分11,000円(60分まで、それ以降15分ごと8250円))にも対応しています(2025年8月現在)。また、県内の医療機関との情報共有・連携が可能なオンラインシステムを構築し、新型コロナウイルス感染症のパンデミックの際も県内の小児病床の圧迫を回避しました。小児救急領域では、地域の病院とオンラインを活用した情報共有システムの試行を始めました。地域の医療機関に判断が難しい症例が搬送された場合や、夜間に小児科医が不在の際などに、当院と情報を共有することで、迅速な対応を可能にするものです。少子高齢化のなかで子どもの数は減り続けており、小児医療の継続も容易ではなくなっている現在、当院が県内の子どもたちの健康と笑顔を守るために安心と信頼の医療を提供できるよう努めています。
- 公開日:2025年9月1日



