津島市の医療

高齢化が進む津島市
“地域完結型”の医療をいかにして
実現するか 高齢化が進む津島市
“地域完結型”の医療をいかにして実現するか
“地域完結型”の医療をいかにして
実現するか
“地域完結型”の医療をいかにして実現するか
津島市は、名古屋市の西方約16kmに位置するベッドタウンでありながら、65歳以上の人口が29.8%と、愛知県内でも特に高齢化が進んでいる地域です(2023年時点)。それに伴い、内科系の病気だけでなく運動器疾患や背骨(脊椎・脊髄脊髄)の病気を持つ人も増えている傾向があります。一方で、津島市を含む海部医療圏には脊椎・脊髄疾患を専門とする医師数が十分ではありません。そのため、手術を受けるためには、場合によっては名古屋市内の病院まで行かなければならないことも高齢者にとってはハードルが高く、受診を妨げる要因となります。加えて、病気の啓発も十分とは言えず、手術など適切な治療をすればよくなることを知らないまま、痛み止めの薬やコルセットなどの保存的治療を長く続けてしまう人も少なくありません。適切な治療につなげるためにも “地域完結型”の医療体制を実現していく必要があるでしょう。
海部医療圏の医療を支える
津島市民病院

急性期治療から在宅復帰まで一貫して支援
“市民のための病院”として診療体制を整える
当院は、急性期病棟286床、地域包括ケア病棟48床、緩和ケア病棟18床を有する海部医療圏で唯一の二次救急病院です(2024年時点)。急性期の治療後に自宅への退院が困難な患者さんには、地域包括ケア病棟で在宅復帰を目指して支援を行っています。また、より精度の高い診断や治療のために必要な新しい設備や医療機器を備えるなど、“市民のための病院”として市全体を上げて病院運営に取り組んでいます。災害拠点病院として、南海トラフ地震や風水害などの有事にも対応できる体制も整えています。2024年4月からは脳神経外科で脊椎・脊髄の診療を開始しました。以前は手術が必要な方は他院への紹介が必要でしたが、これからは当院でも手術が可能です。今後も地域で“なくてはならない病院”であり続けるために、職員一同力を尽くしてまいります。

津島市民病院の
頚椎症、頚椎椎間板ヘルニア、圧迫骨折、腰部脊柱管狭窄症の治療頚椎症、頚椎椎間板ヘルニア
圧迫骨折、腰部脊柱管狭窄症の治療
圧迫骨折、腰部脊柱管狭窄症の治療
津島市民病院における脊椎・脊髄診療
脳神経外科医としての強みを生かし正確な診断を目指す
当院では、脳神経外科に“せぼね(脊椎・脊髄)外来”を設置し、頚椎症、椎間板ヘルニア、脊柱管狭窄症脊柱管狭窄症、圧迫骨折などの診療を行っています。脳神経外科というと脳(頭)の手術をする診療科と思われる方が多いようですが、脳だけでなく、そこからつながる脊髄や 末梢神経 末梢神経経などの神経全般が脳神経外科医の守備範囲です。神経のプロフェッショナルである脳神経外科医の視点から、正確性の高い診断を行っていることが当院の特長の1つです。
しびれや痛みなどを訴えている高齢者の方のMRIを撮ると、神経が圧迫されている部分が多くみられます。これは加齢により背骨のさまざまな部位で構造の変化が起こるためですが、その全てが症状を引き起こすわけではありません。患者さんを苦しめている症状の原因をピンポイントで突き止めるのは画像検査だけでは不可能です。そのため当院では、X線やCT、MRIなどの画像検査を行う前に、患者さんにしっかり話を聞いたうえで、神経高位診断*を行うことを重視しています。診察で原因部位を予測し、その見立てを検証するために画像検査を行う、いわば“画像ファースト”ではなく“診察ファースト”という考えで診療をしています。
*
神経高位診断:数ある神経の圧迫部位から症状の原因となっている部位を特定する診察。

フットワーク軽く“待たせない治療”を目指す
脊椎・脊髄疾患では、神経の圧迫を早く取り除くほど機能の回復や症状の改善が期待できます。そのため、手術を行うことが決まった場合はできるだけ早く実施することが望ましく、当院では“待たせない手術”を心がけています。大きな病院では手術が決まってから実施するまで2~3か月待機することもありますが、当院ではフットワークの軽さを強みとし、2~3週間以内に手術を実施できる体制を整えています。
また、高齢の方では持病のある方、何種類もの薬を服用している方なども多く、手術時の全身麻酔にもより一層の注意が必要ですが、当院では常勤の麻酔科医が3人在籍*しています。さらに、消化器内科や循環器内科、内分泌内科、呼吸器内科などのさまざまな内科の診療科があり、それらの診療科とも連携しながら、併存疾患のある患者さんでも安心して治療を受けていただける体制を整えています。
*
麻酔科標榜医:青山 寛子先生、和田 幸也先生、和田 なつ美先生(2024年時点)


頚椎症・頚椎椎間板ヘルニアの治療
手術のタイミングを逃さないことが重要
手足の痛みやしびれなどを引き起こす頚椎(首の骨)の代表的な病気に、頚椎症や頚椎椎間板ヘルニアがあります。いずれも、まずは安静や内服薬、頚椎カラー(首を固定するためのコルセット)などによる保存的治療を行います。それでも症状が改善しない場合や、ふらつき、運動障害、排尿・排便障害などがみられる場合は手術を行います。特に頚椎症のうち、脊髄が圧迫されている“頚椎症性脊髄症”の場合、早めに手術を検討することが重要です*。手術までの時間が長くなり神経細胞にダメージが蓄積されてしまうと、最終的には細胞の機能が失われてしまい、手術をしても改善が見込めなくなる可能性があるためです。先述のとおり、当院では2〜3週間ほどで手術ができる体制を整えているので、必要な場合には患者さんやご家族と相談のうえ、なるべく早期に手術を行うことを検討しています。ご本人のつらさはご家族のつらさにもつながります。ご家族としても「早く症状をとってあげたい」と思うことでしょう。治療により症状の改善が目指せるのであれば、早めに手術することをおすすめしています。
*
頚椎症は、加齢に伴って頚椎に生じる骨の出っぱり(骨棘)などにより脊髄が圧迫される“頚椎症性脊髄症”と、神経根が圧迫される“頚椎症性神経根症”に大別されます。
できる限り“固定しない手術”を行い、病態により方法を選択する
頚椎症や頚椎椎間板ヘルニアの手術には、首の前方からアプローチする方法と、後方からアプローチする方法があります。日本では、病変の位置によらず手技が比較的簡便である後方アプローチが選択されるケースも多い中、当院では患者さんの病態や圧迫している病変によって前方からのアプローチと後方からのアプローチを使い分けています。
また、前方からアプローチする手術にもいくつかの方法があり、日本では“前方除圧固定術”が主流となっています。これは、圧迫の原因となっている病変を取り除いた後に、ケージという金属の箱のようなものを挿入して骨を固定する手術です。しかし固定することで、その場所の上下の椎間板にストレスがかかり新たな狭窄をきたす“隣接椎間障害”が起こるリスクがあります。そのため、固定せずに症状の改善が期待できる場合には、“固定しない手術”で治療したいというのが私たちの考えです。
固定しない手術には“人工椎間板置換術”と“キーホールサージェリー”の2つの方法が主にあります。人工椎間板置換術は、先述の前方除圧固定術と方法はほぼ同じで、病変を取り除いた後に形の決まった箱ではなくて動きのあるインプラントを埋め込みます。前屈した時と後屈したときのX線画像を見ると頚椎の可動性が温存されていることが確認できます(以下)。キーホールサージェリーは、片側(左右どちらか)の神経根のみが圧迫されている場合に行います。頚椎の骨の前面に小さな穴を開け、そこから神経を圧迫している病変を取り除く方法です。人工物を挿入する必要がなく、体への負担も小さくて済むのがメリットです。
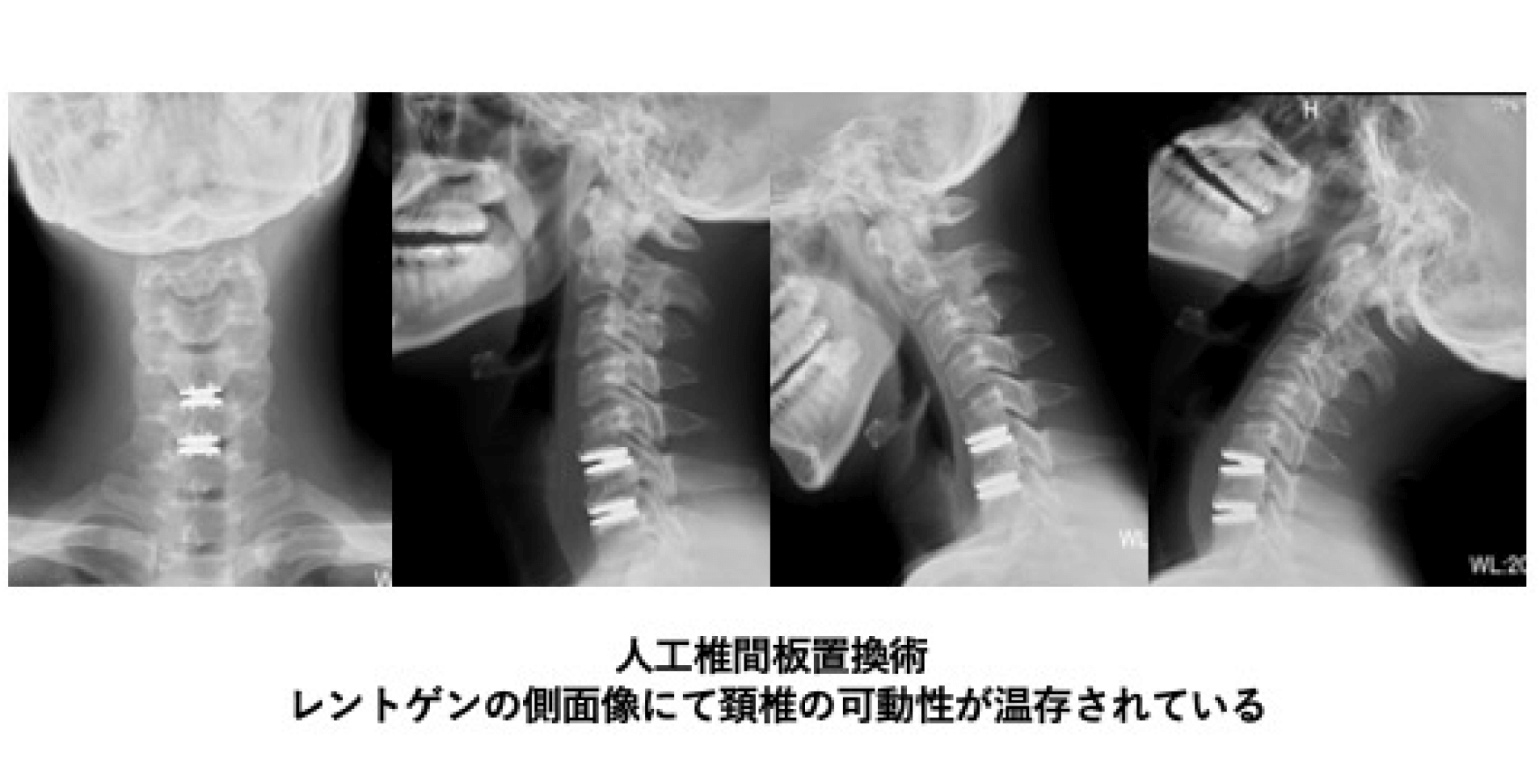
青山先生作成

圧迫骨折の治療背骨の変形が強くなる前に早めの経皮的椎体形成術を検討
圧迫骨折とは、胸や腰の背骨がつぶれた状態になる骨折です。骨粗鬆症などで骨が弱くなっている方に起こりやすく、わずかな衝撃で起こることもあります。強い痛みが生じるだけでなく、治療せずに放置したり、複数の箇所で多発的に骨折が起こったりすると、背骨が変形し、背中が丸く曲がってしまいます。そのせいで、肺や胃腸などの臓器が圧迫されて呼吸機能や食欲の低下が起こり、高齢の方では著しく身体機能が低下してしまうこともあります。これにより活動量が減ると、さらに骨や筋肉が弱くなり、新たな骨折が増えるという悪循環に陥り、寝たきりの状態になる方もいらっしゃいます。
圧迫骨折はコルセットを装着し、安静にするといった保存的治療で症状が改善することも多いですが、基本的に数か月たっても改善しない場合や背骨の変形が進んだ場合には手術を検討します。手術にはいくつかの方法があり、当院では体に負担の少ない“経皮的椎体形成術(BKP)”を積極的に行っています。ただし、変形が進みすぎてしまった場合、BKPが適応とならず、大がかりな手術が必要となることがあります。高齢者や身体機能が低下している方の場合には、そもそもそういった大がかりな手術が難しいこともあります。そういった大がかりな手術が必要となる前に、保存的治療では改善が困難と判断された場合には先延ばしにせず、早めのBKPを検討いただきたいと思います。当院では保存的治療では改善しないことが予想されたり、保存的治療中に筋力の低下や認知症の進行などの合併症が懸念される場合は、背骨の変形が強くなる前のより早期にBKPをおすすめしています。

手術翌日から歩行可能、体に負担の少ない“BKP”
経皮的椎体形成術(BKP)とは、骨折した骨の中にセメントを注入して固める治療法です。つぶれた骨の中に風船を入れて膨らませ、骨の高さを作ってからその空間にセメントを注入します。この治療は、定められた基準を満たした施設で、特定の研修を受けた脊椎外科の専門知識を持つ医師のみが行うことができます。手術は全身麻酔で行い、当院での手術時間は30分ほどです。術後もしばらくはコルセットの装着が必要ですが、これまでは痛くて歩くことも難しかった方でも、手術をした翌日から歩けるようになることが多いです。
“全身麻酔の手術”と言われると、不安感からなかなか手術に踏み切れない患者さんやご家族も多くいらっしゃいます。患者さんの不安に寄り添いながらより良い治療について一緒に考えていきたいと思いますので、ぜひ一度ご相談ください。

腰部脊柱管狭窄症の治療
活動制限により筋力が低下してしまう前に早めの受診を

腰部脊柱管狭窄症とは、加齢により骨や関節、靭帯といった構造が分厚くなることが原因で脊柱管が狭くなり、中を通る神経を圧迫する病気です。お尻から足にかけての痛みやしびれ、休みながらでないと長い距離が歩けなくなる“ 間欠性跛行 間欠性跛行”などが主な症状です。悪化すると、筋力が低下して運動麻痺が起こるほか、膀胱や直腸などの機能が障害され、排尿・排便障害が起こることがあります。また、痛みやしびれなどによって活動が制限される期間が長く続くことで廃用症候群*を引き起こし、寝たきりの原因にもなります。そのため、痛み止めや血流を改善する薬、ブロック注射などによる保存的治療で症状が改善しない場合は、積極的に手術を検討します。
*
廃用症候群:長期間に渡る安静状態など過度な活動性の低下によって、肉体的、精神的なさまざまな機能が低下して起こる症状(筋力の低下、関節の拘縮、肺塞栓症、睡眠障害、抑うつ、認知機能の低下など)の総称。
固定せずに圧迫を取り除く手術を積極的に実施
手術では、脊椎の椎弓という部分の骨を削って脊柱管を広げ、神経の圧迫を取り除きます。一般的に、圧迫を取り除いた後に脊椎同士をネジで固定する固定術を併用することもありますが、当院では必要でなければ固定はせず除圧術のみを行うというスタンスで手術を行っています。
固定術は、除圧術と比較して手術時間が長く、出血量も増えることに加え、術後はおよそ3か月間のコルセット装着が必要となるなど、患者さんへの負担が大きくなります。また、固定した部分の上下の椎間に負荷がかかることで新たな狭窄が生じる“隣接椎間障害”が起こるリスクもあります。不安定なすべり症を伴う場合など固定することが望ましい病態ももちろんありますが、そうでない限り、70〜80歳代の高齢の方の場合は可能な限り手術による負担を軽減することが重要だと考えています。そのため、すべり症があっても不安定でない場合やすべり症に伴う腰痛を伴っていない場合など、必ずしも固定が必要でない状態のときは、固定は行わず、除圧術のみで対応するようにしています。当院では一椎間の除圧術であれば1時間ほどで手術は終了し、翌日から歩行可能となります。多くの方は術後1週間ほどで退院しています。

腰部脊柱管狭窄症は直接的に生命に関わることはありませんが、悪化すれば患者さんの身体機能を低下させ、生活に大きな影響を及ぼすだけでなく健康寿命を短くしてしまう恐れもあります。近年ではよい治療薬も多く登場しており、早期であれば保存的治療だけで改善する方も多いですし、手術を行う場合も体への負担の少ない方法を検討することが可能です。神経に精通する脳神経外科医として、脊髄から末梢神経まで全体をみて病気や症状に応じた適切な治療を行うことを重視しています。ずっと元気に歩ける生活を送れるように、痛みやしびれなどにお悩みの方は、ぜひ早めにご相談いただければと思います。

- 公開日:2024年6月21日