尾張東部地域の医療

写真:PIXTA
人口増加が進む尾張東部地域
――効率的な医療ネットワークで地域の健康を支える
尾張東部医療圏(豊明市、瀬戸市、尾張旭市、日進市、長久手市、東郷町)は、名古屋市や豊田市などに隣接し、人口47万人を超える地域です。1995年から2020年にかけて人口は20%増となっています。同医療圏には大学病院や地域の基幹病院が複数存在し、地域医療の重要な役割を担っています。全国平均レベルと比較すると医療資源は決して豊富ではないものの、限られた資源の中で高度な医療を効率的に提供する体制が整備されています。今後も、各病院の連携体制を強化・推進し、より効率的で質の高い医療提供体制の構築を継続していくことが求められるでしょう。
愛知県の医療を支える
藤田医科大学病院

高度な医療技術を備える大学病院でありながら、地域の健康も間近で支える
1973年に設立された当院は、質の高い医療を提供することを目的とした特定機能病院の1つです。43の診療科を備えるほか、1,376床の病床も有しています。特定機能病院として先端的な医療に取り組む一方で、その専門性とキャパシティを生かして地域医療にも注力しているのが当院の特徴です。
当院の位置する豊明市やその周辺地域では全国的な傾向と同様、高齢化が進んでいます。超高齢社会の今、運動器疾患のほかにも複数の病気を患っている方が多く、このようななかで安全性を担保しながら治療を行うには病院全体の総合力が欠かせません。
当院は循環器や糖尿病、消化器、腎泌尿器など各分野において高い専門性を有する医師が在籍しており、合併症のある患者さんにおいても安心して手術を受けていただける体制を整えています。大変規模の大きな病院ではありますが、骨折など身近なけがの手術にも分け隔てなく対応していますので、お困りの際には紹介状をご持参のうえいつでもご相談にいらしてください。
診療科数や病床数などについての情報は全て2025年2月時点のものです。

写真:PIXTA
再生医療も導入し、患者さんのご希望に沿った治療が提供できる体制を整備
変形性膝関節症や腰部脊柱管狭窄症などの運動器疾患は、痛みが生活に影響を及ぼすことも多々あります。根本的な治療には手術が必要となりますが、「手術は怖い」と痛みを長年にわたって我慢されている方もいらっしゃるのではないでしょうか。
当院では標準治療(一般的に推奨される治療)に加えて再生医療(PRP療法・APS療法)にも取り組んでおります。PRP療法は自身の血液から血小板を多く含む成分(多血小板血漿:PRP)を抽出し、患部に投与することで痛みの改善を図る治療です。もう一方のAPS療法はPRPからさらに炎症を抑える成分など(自己タンパク質溶液:APS)を抽出し、投与する方法です。当院では従来のPRP療法に加えて、変形性膝関節症と一部の腰椎疾患に対して新しい治療法として実施しています。
どちらも自費診療となり、費用については、患部1か所への投与でPRP療法が110,000円(税込)、APS療法が330,000円(税込)です。その他に、治療の条件などもございますので、ご興味がある方はお気軽に担当医にお尋ねください。
上記いずれの費用にも、治療当日の診察料、採血・注射施術料、精製キットほか材料費が含まれます。採血や投与は全額自己負担となりますが、診断のための検査などは保険診療です。治療は外来で行われ、治療回数は1回に限定します。有効性・安全性が公的に認められたものではありません。リスクや副作用については、まれではありますが、注射による患部の感染、また、アレルギー反応や血栓症を生じるリスクがあります。また採血や投与に伴って痛みや腫れ、発赤などが一時的に生じる可能性があります。

藤田医科大学病院における
肩腱板断裂・変形性股関節症・
変形性膝関節症・
腰部脊柱管狭窄症の治療
肩腱板断裂の治療
長引く肩の痛みは肩腱板断裂の可能性も――歳のせいと思わず早めに専門医*の受診を
肩腱板断裂とは、肩の骨(肩甲骨)と腕の骨(上腕骨)をつないでいる腱板という部分が切れた状態を指します。X線検査では腱板は写らないため、正確な診断のためにはMRI検査もしくは超音波検査など肩関節の詳細が確認できる検査が必要です。いわゆる四十肩などでも肩の痛みが生じるため「歳のせい」と思ってしまいがちですが、実は肩腱板断裂の可能性もあります。40歳以降に増えはじめ、80歳代になると約50%の方が患っているといわれるほど身近な運動器疾患ですので、肩の痛みがある方は一度専門医*を受診いただきたいと思います。
日本専門医機構認定 整形外科専門医、肩関節学会代議員など。

写真:PIXTA
肩腱板断裂と診断がついた場合、治療法には保存療法(手術以外の治療)と手術があります。基本的に保存療法で痛みが軽減するようであればそのまま経過観察を、保存療法を行っても痛みが改善しない場合には手術を検討します。
関節鏡視下手術からリバース型人工肩関節置換術まで幅広く対応
手術には、主に腱板修復術と人工肩関節置換術の2つの方法があり、どの治療を選択するかは、腱板の断裂の程度や状態によって異なります。比較的小さな断裂であれば、腱板修復術を検討します。これは断裂した腱板を縫い合わせる手術で、当院では関節鏡(細い筒状の医療器具)を用いた手術を実施しています。傷口が小さく済むため、通常の直視下手術(患部を直接見て行う手術)に比べて患者さんの体への負担や痛みを抑えた治療がかなえられるのが特徴です。
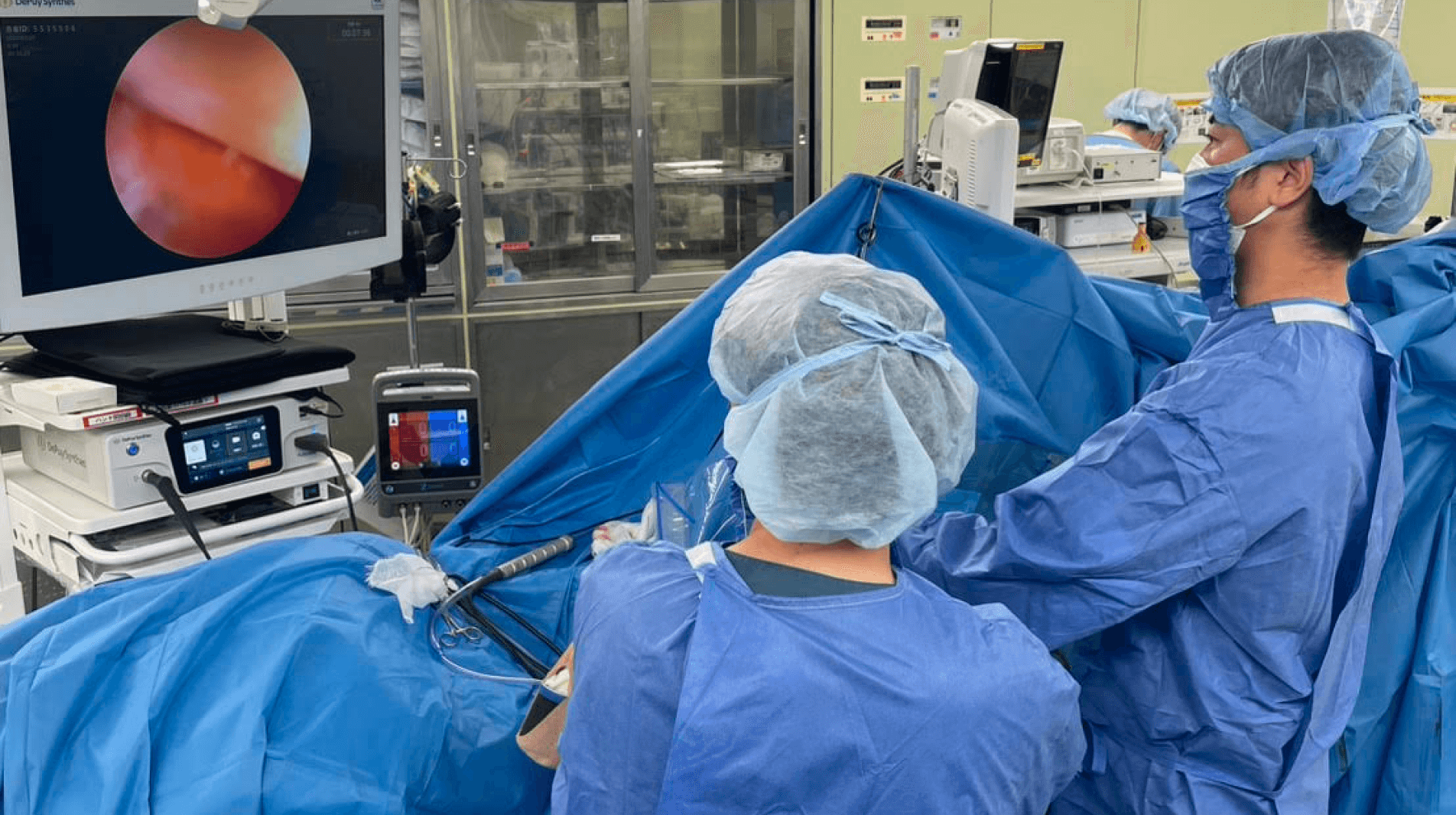
一方、腱板の修復が困難な場合は、人工肩関節置換術が適応となる場合があります。腱板は例えていうならゴムのようなもので、切れた直後なら手術で引っ張れば伸びる余地がありますが、年数が経つと弾力がなくなり、手術で引っ張ってもすぐに切れてしまい修復が困難になります。腱板の傷みが激しい場合は、修復しても再断裂の可能性が高くなるため、人工肩関節置換術がより適した選択肢となります。
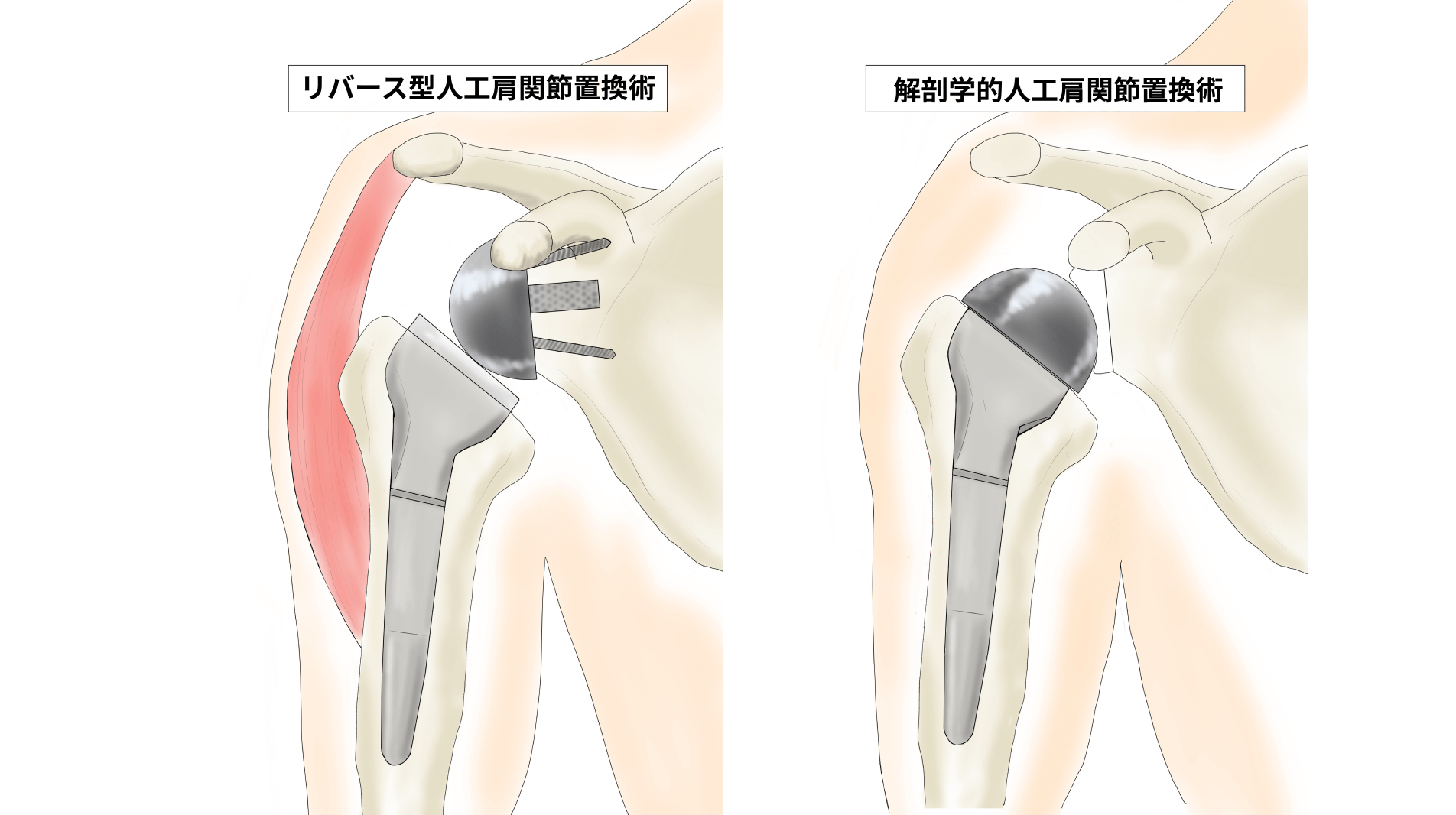
イラスト:PIXTA
腱板断裂に対する人工肩関節置換術は、具体的にはリバース型人工肩関節置換術といいます。変形性肩関節症などで使用する人工関節とは異なり、肩関節の構造(球状の関節とその受け皿の関係)を逆転させることで肩の動きを補助する仕組みです。
できるだけ手術をしない治療に努める――「これくらいで……」と思わず相談してほしい
大きな病院というと、手術をすすめられるイメージがあるかもしれませんが、私自身はできるだけ手術をせずに済む治療をご提供したいと考えています。一方で、手術においても高い専門性を担保しているのが当院の特徴です。

先述したリバース型人工関節は肩の骨折治療にも使用されており、私(河野 友祐)は腱板断裂・骨折どちらの実施医資格*も有しております。これまでの経験を生かし、責任をもって診療いたしますので、「手術は受けたくないけれど、何となく心配」という方もぜひ遠慮なくご相談ください。今後当院では肩に対するロボット支援下手術の導入も予定しており、より安全性の高い人工肩関節置換術の提供に努めてまいります。
日本整形外科学会が定めた基準を満たした医師

変形性股関節症の治療
筋肉や腱を温存する前方アプローチ、両側同時手術などにより、負担の少ない治療に努める
変形性股関節症とは、股関節の軟骨がすり減ることで関節の変形や痛みを引き起こす病気です。その原因はさまざまで、年齢変化などによって生じるケースもあれば、股関節の形成不全や大腿骨頭壊死、関節リウマチなどほかの病気を基盤として発症するケースもあります。軽度の変形性股関節症の場合は、薬物療法や運動療法などの保存療法を行って経過を観察しますが、改善がみられない場合や重症度が高い場合には手術を検討します。

写真:PIXTA
変形性股関節症の手術には、主に骨切り術と人工股関節置換術があり、当院ではできるだけ体への負担が少ない治療に努めています。40歳代くらいまでの患者さんで軟骨がある程度残っている方に対しては骨切り術を中心に検討します。この方法は股関節の骨を切って移動させることで、股関節にかかる負荷を軽減する手術です。
一方、股関節の変形や損傷が激しく、進行期および末期の場合には、人工股関節置換術が適応となります。人工股関節置換術にもさまざまな方法があり、当院では最小侵襲手術(MIS)と呼ばれる手術の中でもさらに体への負担が少ない前方進入法や前側方進入法を採用しているのが特徴です。股関節は体の中で最も深い位置にある関節で、かつ周囲には強力な筋肉や靱帯などがあることから手術の侵襲(負担)が大きくなりがちでした。この課題を解決するため開発されたのが、体の前方(あるいは前側方)からアプローチする手術方法です。
前方からであれば後方アプローチに比べて股関節までの距離が比較的短く、また筋肉と筋肉の間から関節に達することも可能なため、組織へのダメージが少なく済み、従来の手術よりも早期回復が望めます。高い技量が求められる手術ですが、当院では対応可能です。
前方進入法や前側方進入法では、仰向けに寝ていただいて手術を行いますので、体位変換が必要なく、両側股関節症の方であっても同日に手術可能な点もメリットといえます。手術やリハビリテーションが一度で済むことから両側同時手術をご希望される方も多く、当院においては人工股関節置換術の症例数の約2割を同時手術例が占めています。
状況やご希望など“患者さんの生活全体”に寄り添い、アットホームな診療を心がける

診療において、私(森田 充浩)は患者さん一人ひとりに対して親身に丁寧に接することを心がけています。同じ病状であっても患者さん個々の背景はまったく異なります。たとえば、受診が遅れてしまった方は何かしら躊躇っていた理由があるはずですし、ご家庭の事情などで長く入院できない方もいらっしゃるでしょう。まずは患者さんの言葉に耳を傾け、可能な限りご希望に合った治療が提供できるよう努めています。
変形性股関節症の手術については年齢制限も設けておりませんので、股関節の痛みで悩まれている方はぜひ一度当院へご相談ください。楽に生活を送れるよう、一緒に相談をしながら治療を進めていきましょう。

変形性膝関節症の治療
日常生活に支障をきたすほどの痛みや変形がある方は、早めに手術の検討を
変形性膝関節症は、膝関節の軟骨が少しずつすり減ることで痛みなどが生じる病気です。初期は歩き始めなど動作開始時に痛みを感じることが多く、進行すると歩行中や安静時にも痛みが出たり、O脚へと変形が進んだりします。治療は大きく分けて保存療法(手術以外の治療)と手術の2つがあり、基本的に保存療法で改善がみられない場合には手術を検討します。

写真:PIXTA
特に、痛みで日常生活に支障がある方、可動域(関節が動く範囲)が狭くなっている方、変形が進んでいる方は手術が推奨されます。変形や可動域の制限が高度になると手術の侵襲(負担)が大きくなるうえ、活動量が低下することで術後の回復にも時間がかかる傾向にあります。そのため、これらに当てはまる方は症状が進行する前に手術を視野に入れることをおすすめします。
長年の歴史で培った専門性を生かし、“よりよい生活”を送っていただけることを目指す
変形性膝関節症の治療には、膝周囲骨切り術や人工膝関節置換術などの手術方法があります。どのような手術が適しているかは、患者さんの年齢や活動量、膝の可動域、関節の変形具合などを総合的に判断して決定します。当院では、60歳代など比較的年齢が若い方には可能な限り膝周囲骨切り術をご提案することで、自身の膝が温存できるよう努めています。
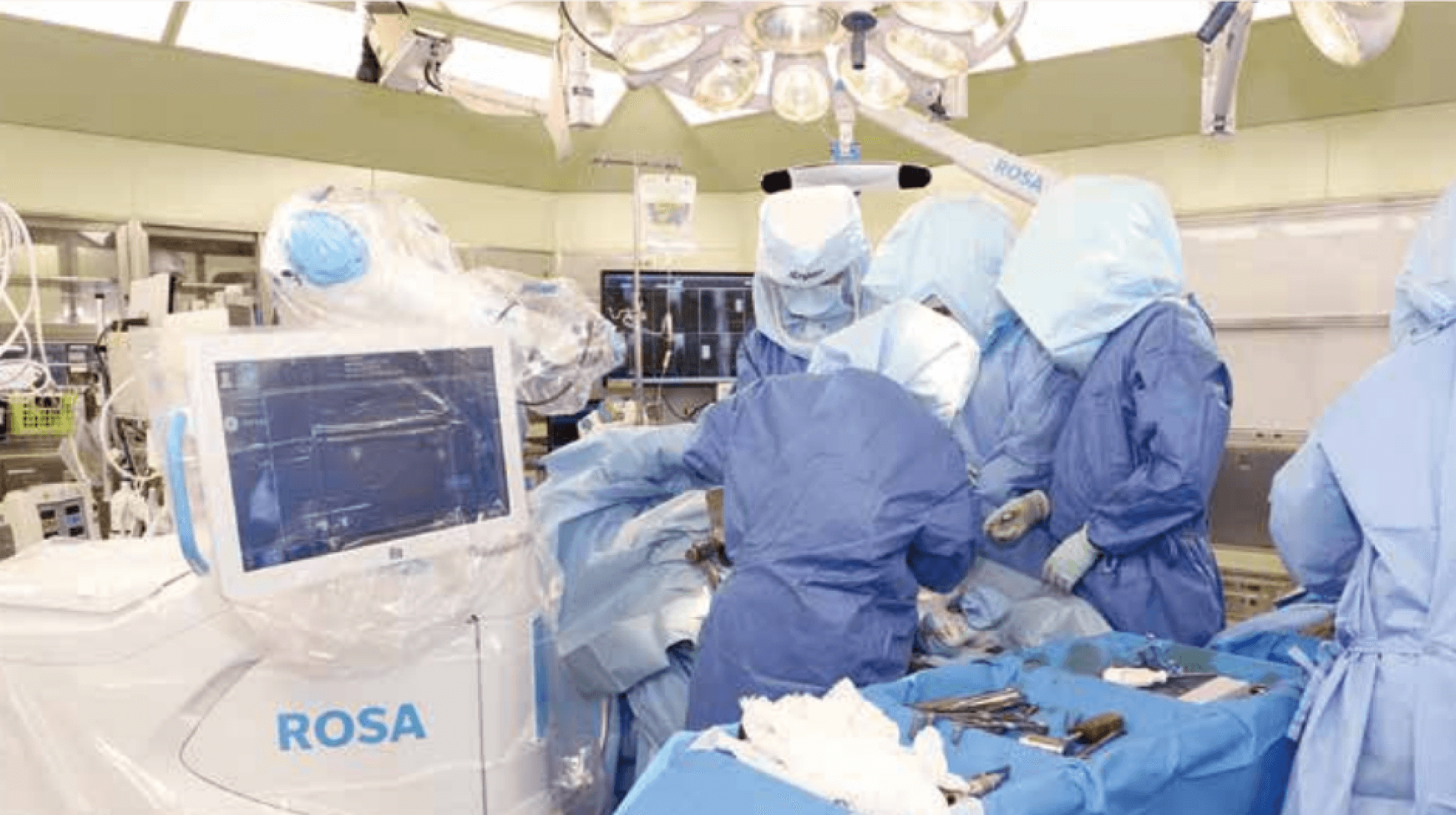
その一方で、当院では人工膝関節置換術においても高い専門性を備えているのが強みです。1975年から人工膝関節全置換術を実施しており、長年にわたって技術の研鑽を重ねてきました。2020年からは手術支援ロボットを用いた手術も開始し、よりよい治療を追求しています。人工関節置換術では、人工関節をいかに適切な位置に設置するかが非常に重要になります。ロボット支援下手術では、骨を切る量や靱帯のバランスなどを細かく確認できるうえ微調整が可能で、これにより人工関節のより正確な設置が期待できます。新しい医療にも積極的に取り組むことで、より満足度の高い治療ができればと考えています。
なお、当院では30年以上の耐久性を目指して人工膝関節置換術を実施しており、また年齢制限も設けていません。必要に応じて両側同時手術にも対応可能です。
進歩する変形性膝関節症の治療――手術以外の方法も含め、まずは選択肢を知ってほしい
年齢を重ねると膝をはじめ体のどこかに痛みが生じることも珍しくありませんが、その痛みは1人で抱えずに、ぜひ医師に相談してほしいと思います。特に変形性膝関節症は進行すると日常生活に大きな支障をきたすため、早めに適切な治療を受けることが大切です。

「手術は怖い」と感じる方も多いと思いますが、その場合は遠慮せず「怖い」とお伝えください。実際の手術は「骨切り」や「膝の置換」という言葉から連想されるような怖い手術ではないものの、それでも手術を避けたい場合には、近年では再生医療をはじめとする手術以外の治療法も発展しています。選択肢は1つではありませんので、よりよい治療について一緒に考えていきましょう。膝の痛みにお困りの方は、ぜひ当院へご相談にいらしてください。

腰部脊柱管狭窄症の治療
高い専門性を備えたチームで、よりよい治療を見出す
腰部脊柱管狭窄症とは、加齢などにより脊柱管(背骨にある神経の通り道)が狭くなり、神経が圧迫されることで痛みやしびれが生じる病気です。症状としては、足の痛みやしびれ、休みながらでないと歩き続けられなくなる間欠跛行などが現れます。加齢とともに増加し、70歳以上の2人に1人が発症し得るといわれるほど身近な運動器疾患です。
治療については、基本的に保存療法(手術以外の治療)を行いながら経過観察をします。保存療法で痛みが改善しない場合や痛みが強い場合には、手術を検討します。特に「10分、15分歩くのもつらい」など、日常生活に大きな支障をきたしている方は、手術を検討いただくことをおすすめします。

写真:PIXTA
手術は大きく、除圧術と固定術の2つに分けられます。除圧術は、圧迫されている神経を取り除くことで、痛みやしびれの軽減を目指す治療です。もう一方の固定術は、除圧後にインプラント(金属製の棒やネジなど)を用いて脊椎(背骨)を固定する方法で、主に腰椎変性すべり症を伴う腰部脊柱管狭窄症の方に適応となります。
どの治療法が適しているかは患者さんの状態に応じて異なります。当院においては、専門医・指導医*を中心に高い専門性を備えたチームで議論を重ねながら治療方針を決定しています。
日本脊椎脊髄病学会認定 脊椎脊髄外科専門医・指導医、日本整形外科学会認定 整形外科専門医など
“的確な診断”と“適切な手術”に努め、真の低侵襲治療を追求する
腰部脊柱管狭窄症の手術において、当院が大切にしているのは、“人生100年時代”といわれる現代にふさわしい、長期的に効果が持続する治療の提供です。短期的な効果だけでなく、患者さんの人生全体を見据えた治療を提供することこそが、本当の意味での“低侵襲治療”につながると考えています。
近年では、小さな傷口で処置を行う低侵襲手術が普及しており、当院でも積極的に取り入れています。低侵襲で手術を行うことは患者さんの負担軽減につながりますので、心がけなければならないことですが、背骨は24個の骨が連なって構成されているため、1か所を治しても将来的にほかの部位で腰部脊柱管狭窄症が発症する可能性があります。

当院では1回目の手術を行う際から、2回目・3回目の治療の可能性も視野に入れ、慎重に術式を選択しています。万が一、将来的に別の部位に問題が生じた場合でも、継続して適切な治療を提供できる診療体制を整えていますので、安心して私たちにお任せいただければと思います。
元気に明るく社会生活を送るために――症状は我慢せず一度相談してほしい
腰の痛みやしびれに悩まされている方は、ぜひ一度当院へご相談に来ていただけるとうれしいです。痛みを我慢しながらの生活はつらいと思いますし、活動量の低下によってほかの病気を引き起こす可能性もあります。いきいきと活動的に過ごすことは健康維持の基本ですから、そのためにもまずは1人で抱え込まずに私たちのもとへいらしていただきたいと思います。

当院を受診したからといって、手術をしなければならないわけではありません。治療にはさまざまな選択肢がありますので、まずは治療内容や入院期間などについて知っていただきたいと思います。手術に抵抗がある方には再生医療という方法もあります。丁寧な診療にこだわっておりますので、「手術を受けようか迷っている……」という方も遠慮せずご来院ください。

- 公開日:2025年3月14日