大阪市の医療

高齢化が進む大阪市
――循環器病の増加が推測される
大阪市の総人口は約275万人とされています(2021年時点)。日本全体の総人口は減少傾向にあるものの、北区や中央区など大阪市の都心部は人口が増加している地域です。現役世代も多く暮らしている一方で、高齢者の割合が特に増えており2040年にはおおよそ3人に1人が高齢者となることが見込まれています。
高齢化に伴って増える病気の1つに循環器病が挙げられます。循環器病は気付かない間に進行することも多いため、国や自治体は病気の啓蒙および適切な治療を通して予防・進行抑制に取り組み続けています。なお、中には急激に発症し命に関わる事態に陥るケースもあるため、各医療機関には救急搬送の円滑な受け入れおよび救急医療体制の整備も求められるでしょう。
大阪市の医療を支える
JCHO大阪病院

“高い総合力”を生かし、
地域に貢献し続ける
JCHO大阪病院は70年以上の歴史と伝統のある病院です。私たちの医療に対する長い信頼の歴史を踏まえ、多様な医療ニーズ、そして急速に発展する医療に対応できる病院を目指して職員一同全力で取り組んでまいりました。当院の位置する大阪市北西部は高齢者人口の大幅な増加が見込まれます。地域事情も踏まえ、整形外科疾患やがん診療はもちろん、これからさらなる増加が予測される循環器病に対しても専門的な診療がかなえられる体制を整えています。
38の診療科*を備える当院では“高い総合力”が維持できており、高齢で複数の病気がある患者さんに対してもより適した医療のご提供が可能です。専門性と十分な設備を整えて低侵襲(体への負担が少ない)治療にも積極的に取り組んでおりますので、近隣の医療機関で心機能の異常などが指摘された方はぜひ受診いただければと思います。患者さんや地域の皆さんの「こういう医療が受けたい」という思いを実現できる病院にすべく、引き続き努力を重ねてまいります。
2024年9月時点
JCHO大阪病院の
心臓弁膜症・心房細動の治療
心臓弁膜症の早期発見と低侵襲手術
心雑音や心電図で異常が指摘された方は無症状でも受診を
心臓には4つの部屋(心房が2つ・心室が2つ)があり、それぞれドア(心臓の弁)で仕切られています。このドアが加齢などの影響で硬くなりうまく開閉しなくなるのが心臓弁膜症です。
現れる主な症状としては、息切れや胸の苦しさ、動悸、失神などが挙げられます。心臓弁膜症は複数の種類に分けられますが、病態を問わず共通して言えるのは“早期発見と適切なタイミングでの治療介入が重要”ということです。

心臓弁膜症は治療をせず放っておくと、心筋(心臓の筋肉)へのダメージが蓄積し続け、徐々に心機能が低下していきます。このような状態になると突然死につながる危険な不整脈や心不全などが引き起こされる可能性があるほか、手術をしても十分な効果が得にくくなってしまいます。息切れなど何らかの自覚症状がある方は「年のせい」とご自身で納得せず、一度受診をしていただきたいと思います。なお、心臓弁膜症は重症でも自覚症状が現れないケースもあります。気づかないうちに進行することもありますので、心雑音や心電図検査での異常を指摘された方は必ず精密検査(心臓超音波検査)を受けましょう。
低侵襲心臓手術(MICS)により体への負担を減らした治療を提供
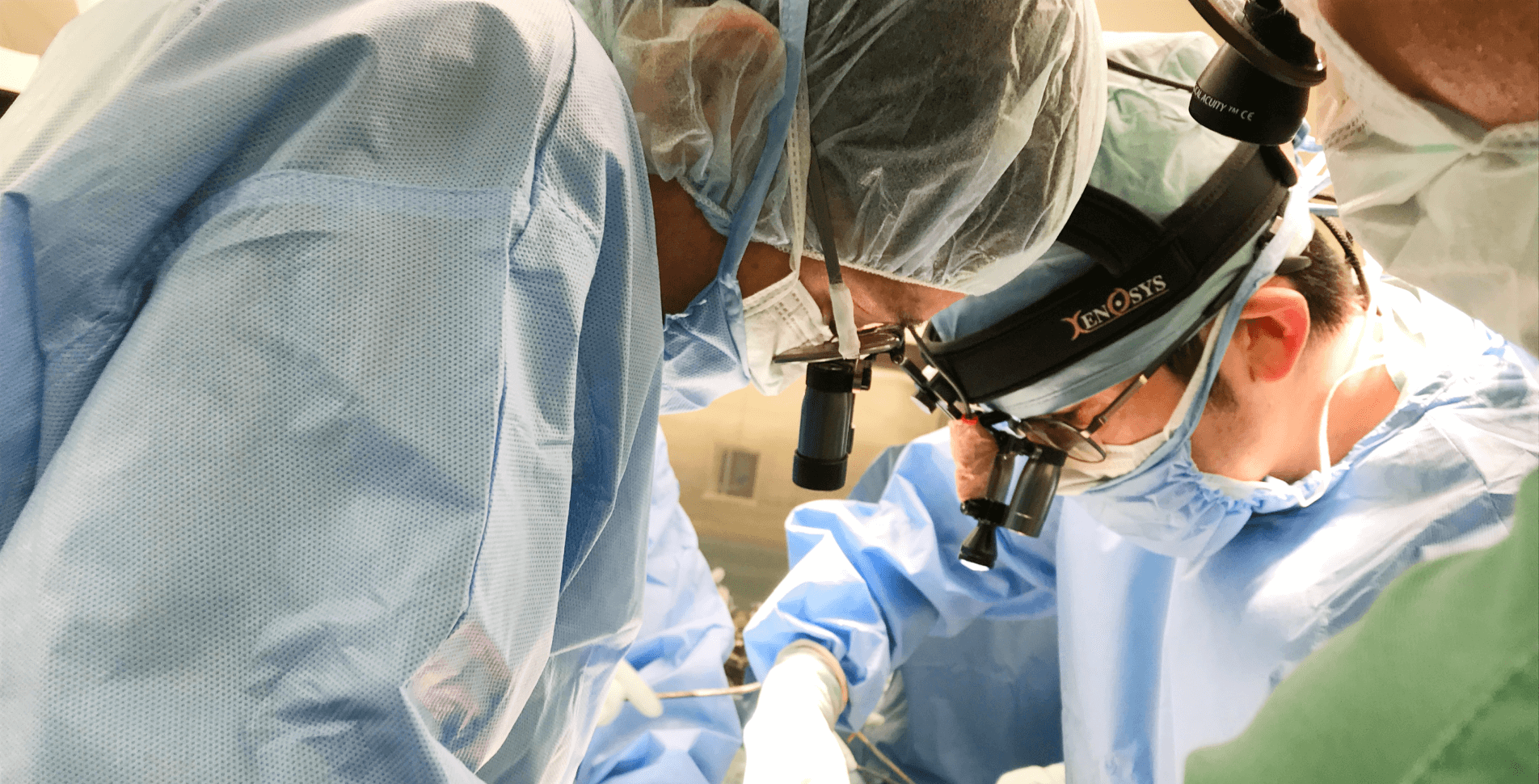
検査の結果、重症の心臓弁膜症だと分かった場合は、基本的に手術を検討します。当院では2018年から低侵襲心臓手術(MICS:Minimum Invasive Cardiac Surgery)を導入しています。通常、心臓の手術は胸の中央を大きく切開する必要がありますが、MICSでは肋骨と肋骨の間を小さく切開するのみで治療が可能です。傷の大きさは患者さんの体格などにもよりますが、多くの場合8cm以下です。
MICSは胸骨を切開せず創部を小さくすることで、感染症や縦隔炎(左右の肺に挟まれた空間に炎症が起こること)などの合併症リスクの軽減に役立ちます。また、術後の痛みが軽減できるため術後のリハビリテーションが進めやすくなり、結果として早期退院・早期社会復帰にもつながります。

なお、安全に行えると判断した場合は積極的にMICSを行っていますが、当然ながら「リスクが高いけれどやってみよう」は許されません。適切な治療法は患者さんごとに異なります。当院では安全第一をモットーに、心臓弁膜症の状態のみならず、患者さんの年齢や全身状態、手術成績に影響を与え得る術前の併存症(糖尿病など)の有無など多角的な観点からハートチームで十分に検討し、よりよい治療をご提案しています。適した治療へ素早く・確実につなげるためには循環器内科と心臓血管外科の連携が欠かせません。当院は各科のスタッフが非常に協力的で、チームワークのよさは当院の自慢の1つです。
20年後、30年後を見据え、“よりよい心臓弁膜症治療”を目指す
当院では治療後の患者さんの生活も大切に考えて治療方針を決定しています。心臓弁膜症は、治療をしても将来的に再手術が必要になることもあります。たとえば、大動脈弁狭窄症の場合、治療は傷んだ弁の代わりに人工弁(生体弁もしくは機械弁)を留置する“弁置換術”を実施しますが、弁の種類にかかわらず時がたって劣化したり血栓(血の塊)が生じたりした場合は再手術を検討しなければなりません。人工弁の具体的な耐久年数については、生体弁の場合で約10~15年、機械弁の場合で半永久的といわれていますが、それぞれメリットとデメリットがあるため、患者さんとよく話し合って治療方針を決めていきます。

どのような治療が適しているかは人工弁の耐久性・機能のみならず、患者さんのライフスタイルや年齢、再治療となる可能性も考慮して選択する必要があります。当院においては、ラピッドデプロイメント弁*という新しいタイプの人工弁も導入して選択肢を増やし、その中から将来も見据えて“より適した治療”が行えるようにしています。
心臓の病気は複雑で理解が難しいと感じる方も多いでしょう。私たちは「患者さんの理解と納得を得られない状態での治療はあり得ない」という考えのもと、分かりやすく丁寧な診療を心がけています。ご理解いただけるまで何度でも説明しますので、分からないことや不安なことがあれば遠慮せずお尋ねください。
ラピッドデプロイメント弁:縫い付ける手技を必要としない、もしくは最小限にとどめた人工弁。


心臓弁膜症のカテーテル治療
TAVIをいち早く導入し、患者さんのよりよい予後に貢献する
近年では、大動脈弁狭窄症(心臓弁膜症の種類の1つ)に対するTAVI(タビ)という新しい治療が開発されました。TAVIとは、足の付け根などを小さく切開してカテーテル(細い管状の医療器具)を挿入し、傷んだ大動脈弁を人工弁に置き換える治療です。外科手術と違い人工心肺が不要で、傷の痛みもほとんどありません。
通常、心臓弁膜症の手術は人工心肺を使用して(心臓を止めて)行うため、これまで高齢の方や併存症のある方などはリスクの高さから「手術ができない」と判断せざるを得ないことも度々ありました。この課題を解決すべく、当院では大阪市の西部基本保健医療圏*の医療機関において、もっとも早くTAVIを導入しました。 TAVIを導入したことで以前は手術が困難とされた患者さんへも根治を目指した治療が提供できるようになり、実際90歳以上でTAVIを受ける方もいらっしゃいます。
西部基本保健医療圏:大阪市福島区、此花区、西区、港区、大正区、西淀川区
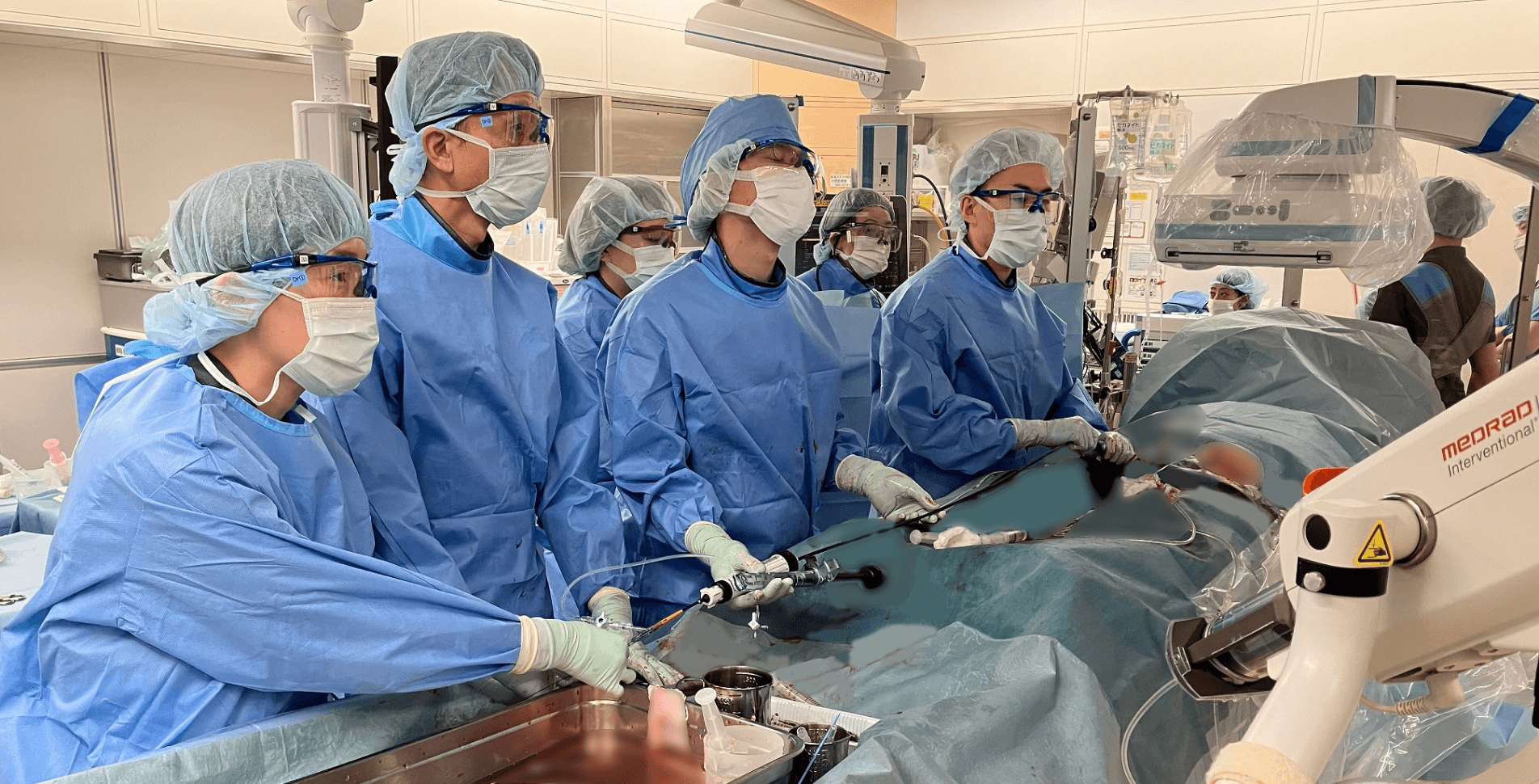
TAVIは体への負担が少ないとはいえ、心臓の治療を怖いと感じる方もいらっしゃるでしょう。当院では全身麻酔下*でTAVIを実施しているため、眠っている間に治療を終えることができます。加えて、当院は総合病院ですので、もし万が一手術中に合併症(脳梗塞など)が発症するようなことがあっても、迅速かつ適切に対処できるバックアップ体制が整っていることも強みです。
麻酔科標榜医:山間 義弘先生
心臓弁膜症治療は大きく進歩していることをぜひ知ってほしい
大きな病院というと、どうしても“大変”“怖い”などというイメージが先行しやすく受診を躊躇ってしまう方もいますが、一度勇気を持って受診いただければつらい症状を取り除けるかもしれません。医療は日々進歩しており、10年前には予想もしなかった治療が開発されていたり、治療成績が向上したりしています。ご自身の体を振り返るチャンスだと捉えていただき、ぜひ構えずに楽な気持ちでいらしてください。

中には「もう先が長くないから治療はいらない」と思う方もいらっしゃるかもしれません。しかし、たとえ先が何年だったとしても苦しさを我慢しながら生活したり入退院を繰り返したりする人生より、体が楽な生活に越したことはないのではないでしょうか。もちろん無理に治療をおすすめすることはありませんが、困っている症状があるのであればぜひ受診いただきたいと思います。現在の病気の状態や治療の必要性、ご希望なども含め、一度お話ししましょう。

心房細動の治療
脳梗塞や心不全のリスクを減らすためにも早期受診を
心房細動は不整脈の1つで、心房(心臓の部屋)がけいれんするように細かく震える病気です。自覚症状がない場合もありますが、重症になると動悸や息苦しさなどで日常生活に支障をきたす場合もあります。

心房細動が直接的に命に関わることはないものの、心房細動を患っている方は健康な方と比較して脳梗塞のリスクがおよそ5倍、心不全のリスクがおよそ4倍高くなることが分かっています。そのため、つらい症状がある場合はもちろん、心電図検査で不整脈を指摘された方は症状がなくてもできるだけ早めに精密検査(心臓超音波検査など)を受けていただきたいと思います。心房細動は、無治療の状態が長く続けば続くほど治りにくくなります。発症してから早い段階で受診していただければさまざまな治療選択肢をご提示でき、より希望に沿った治療を受けていただきやすくなりますので、お困りの際はぜひ我々のもとへ一度いらしてください。
不安に寄り添った“ペインレスアブレーション”により治療成績も向上
心房細動の治療法には複数の選択肢があり、治療方針は自覚症状の有無や脳梗塞・心不全のリスクなどを踏まえて患者さんとご相談しながら決定していきます。
根治を目指せる方法の1つにカテーテルアブレーションという治療があります。カテーテルアブレーションは、足の付け根などからカテーテル(細い管状の医療機器)を挿入して心臓まで到達させ、原因となる異常な電気信号を発している部分の心筋(心臓の筋肉)を焼灼する治療です。当院では治療を受ける方が増加傾向にあり、2023年(1月~12月)には190例のカテーテルアブレーションを実施しました。
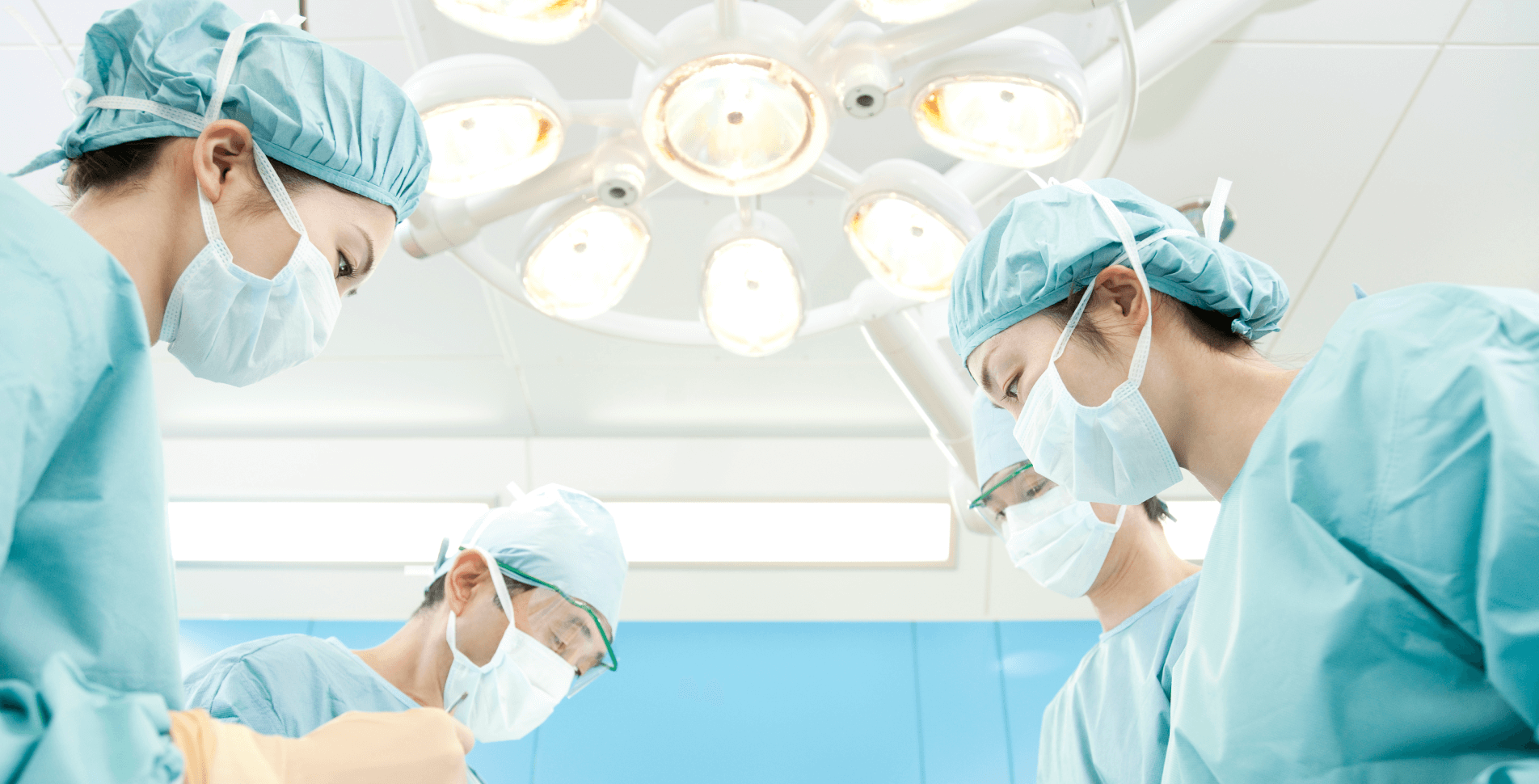
「心臓の一部を焼く」と聞くと、怖い気持ちが強くなり治療選択を躊躇ってしまう方もいらっしゃいます。そのような方にも安心して選択いただけるよう、当院では2017年より “ペインレスアブレーション”という治療を導入しています。この治療は、全身麻酔下*で行うカテーテルアブレーションで、治療は患者さんが眠っている間に終了します。カテーテルを挿入する前から麻酔をかけますので、穿刺(針を刺す)に伴う痛みを感じることもありません。また、全身麻酔下のカテーテルアブレーションは、治療精度も向上することが報告されています。呼吸が安定し体動の影響を受けないことで原因箇所を確実性が高く処置できるため、合併症(心タンポナーデ**など)の発症や再発率の低減が期待できます。実際、当院においてもペインレスアブレーションの導入により治療成績が向上しました。
麻酔科標榜医:山間 義弘先生
心タンポナーデ:心嚢(心臓の膜)内に多量の液体が貯まり、急速にショック状態を引き起こす病態。

なお、心房細動は治療後に再発することもあり、それは治療精度が高いとされるペインレスアブレーションであっても起こらないとは言い切れません。再発した場合はもう一度カテーテルアブレーションを実施しますが、1回目に通常のカテーテルアブレーションを受け「怖い」と感じた患者さんは2回目の治療になかなか踏み切れないでしょう。その点、ペインレスアブレーションであれば、初めて受ける方はもちろん、2回目以降の治療を受ける方のハードルも下げられると考えています。カテーテルアブレーションをすすめられていて治療選択に迷っている方は、ぜひ一度当院の不整脈外来へご相談ください。

- 公開日:2024年9月25日

