JCHO東京新宿メディカルセンター
側弯症・腰部脊柱管狭窄症・
変形性頚椎症の治療
思春期側弯症の治療
健康な将来を過ごせるように――経験から適切な治療時期を見極める
10歳以降に発症した“思春期側弯症”では、骨の弯曲の進行を食い止めることが何よりも重要になります。側弯症は成長期に進行し続ける傾向にあり、反対に成長期が終了するとほとんどの場合で進行も止まります。発症年齢が低いほど体の成長が終わるまでの期間が長く、そのぶん進行リスクも高くなりますので、早期に発見し適切な時期に治療を行うことが大切です。

50度以上など弯曲の角度が大きい場合は手術を検討しますが、そうでない場合は装具治療を行います。装具治療とは、医療用コルセットを装着して骨が曲がるのを矯正する治療です。矯正というと歯の矯正をイメージされる方が多くいらっしゃいますが、背骨をまっすぐに戻す治療ではなく、あくまで進行を防止する目的で行います。
一般的には25度程度の弯曲を目安に装具治療が検討されることが多いものの、当院では“生涯を通じて健康な生活を送ってほしい”という思いのもと、一人ひとりのお子さんの状態に適した治療時期を考えます。進行リスクが高いと判断したお子さんに対しては弯曲が20度ほどの時点で装具治療をご提案することもあります。また、すぐに治療を開始せずとも早い段階から経過観察ができるよう、近隣の医療機関に「10度以上の弯曲がある方がいればご紹介を」とお伝えしています。実際、早期のうちに当院を受診いただいたお子さんの多くは手術に至っておらず、この実績は当院の自慢の1つでもあります。
3Dスキャンによって迅速かつ不安を軽減した装具治療を提供
当院を受診いただいたら、まずはレントゲン(X線)検査で弯曲の状態を確認します。背骨の状態を診て装具治療が必要だと判断した場合は、その日のうちにコルセットを製作するための型を採ります。従来のコルセット製作では石膏で固めて型を採っていましたが、当院では3Dスキャナーによる採型方法を導入しています。専用タブレットでお子さんの体を360度スキャンするだけで採型が完了するため待ち時間が発生せず、またお子さんの治療に対するハードルも下げられると我々は考えています。
コルセットの使用開始までは採型から2週間ほどをみていただくとよいでしょう。まずは採型から1週間ほどでコルセットができ上がりますので、来院いただき仮合わせを行います。問題がなければそのままお渡しできますが、この際により体に合ったコルセットにするために修正を行うことが多く、実際に完成するのは仮合わせの約1週間後となります。コルセット使用開始後は、4か月おき(年3回)を目安に経過観察をしていきます。思春期側弯症のお子さんは成長期にあり常に体が変化していますので、必要に応じて装具の調整を行い、よりよい状態で治療が続けられるようにしています。
悩みや分からないことも聞きやすい環境を整備
側弯症の疑い、あるいは側弯症と診断されたとき、きっとさまざまな不安や疑問が生じると思います。特に、思春期側弯症は女の子に多い病気ですので、トイレのことや月経時のことなど男性医師には話しにくい悩みもあるはずです。当院では少しでもお子さんが安心して治療が続けられる環境でありたいと考えており、女の子の患者さんには女性看護師がお話を聞く体制を取っています。気になることや、治療継続にあたって悩みが生じた場合は、どんなに些細なことでもかまいませんのでお気軽にご相談いただければと思います。

当院では、運動時はコルセットを外して思い切り体を動かしていただき、それ以外の時間は就寝時も含め基本的にコルセットを装着いただくようお願いしています。窮屈な思いをさせてしまうかもしれませんが、長時間装着することが治療成功のための近道であり、コルセットでの治療は一生続くわけではありません。女の子の場合は高校1年生くらいまで装着すればよいケースが多く、その期間だけ頑張っていただければ、以降は健康的な生活が期待できます。小中学生で治療を開始し、高校を卒業する頃には進行が止まって何の問題もなくなっている方もたくさんいらっしゃいますので、どうか悲観しすぎず相談を重ねながら一緒に治療を進めていきましょう。


乳幼児期・学童期側弯症の治療
全身麻酔をかけないギプス治療で負担の軽減に努める
3歳以下で発症した側弯症は、“乳幼児期側弯症”といいます。50度以上など弯曲が大きい場合は手術が検討されることが多いものの、当院ではまだ小さいお子さんの体への負担をできるだけ軽減するため、2017年よりギプス治療を積極的に実施しています。ギプス治療とは、石膏を体に巻いて骨を固定する方法です。2~3週間ほどギプスで固定を行った後に、医療用コルセットを2週間ほど装着し、これを複数回繰り返します。
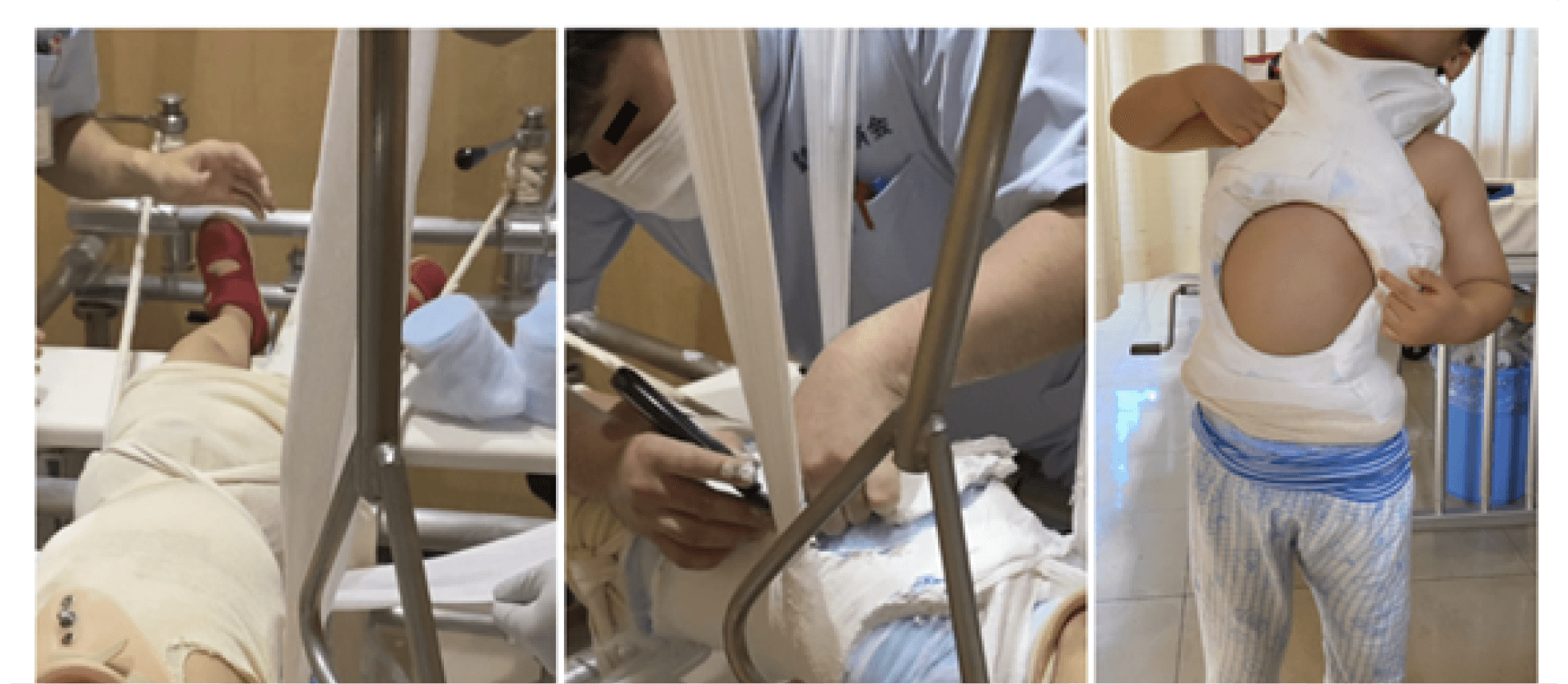
通常、ギプスを巻く際は体動を抑制する目的で全身麻酔が用いられますが、当院では基本的にお子さんが起きている状態でギプスを巻きます。ギプスを巻くたびに全身麻酔をかけるのは小さいお子さんにとって負担となりますし、保護者の方にとっても心配なはずです。当院では、保護者の方に手をつないでもらったり、YouTubeの動画を流したりしてお子さんの不安を軽減することで、無麻酔でのギプス治療がかなえられています。治療理解が難しい年齢のため1度目の治療では時間を要するケースもありますが、“怖くないもの”と分かることで2度目の治療はスムーズに行える場合が多いです。
ギプスは着脱できないため、窮屈な思いをさせてしまうかもしれません。ただ、その治療効果は高いことが報告されており、1~2年ほどの治療で弯曲が30度ほど改善した例もあります。ギプス治療後の手術の要否については研究段階ではあるものの、ギプス治療によって数年でも進行が抑制できればお子さんの体が今よりも成長した状態で手術ができますし、そうすることで合併症のリスク軽減にもつながると我々は考えます。
成長を妨げない“成長温存手術”を積極的に実施
4~9歳で発症した側弯症(学童期側弯症)で、50度以上など弯曲の角度が大きい場合、あるいは装具治療で効果がみられない場合は、成長温存手術を検討します。成長温存手術とは、今後の身長の伸びを妨げない治療方法です。ある程度身長が伸びた年齢であれば骨をまっすぐに矯正し、金属のネジ(スクリュー)や棒(ロッド)で完全に固定することができますが、10歳未満のお子さんはまだまだ骨が伸びる時期であり、今後の身長の伸びを考慮した手術が必要になります。
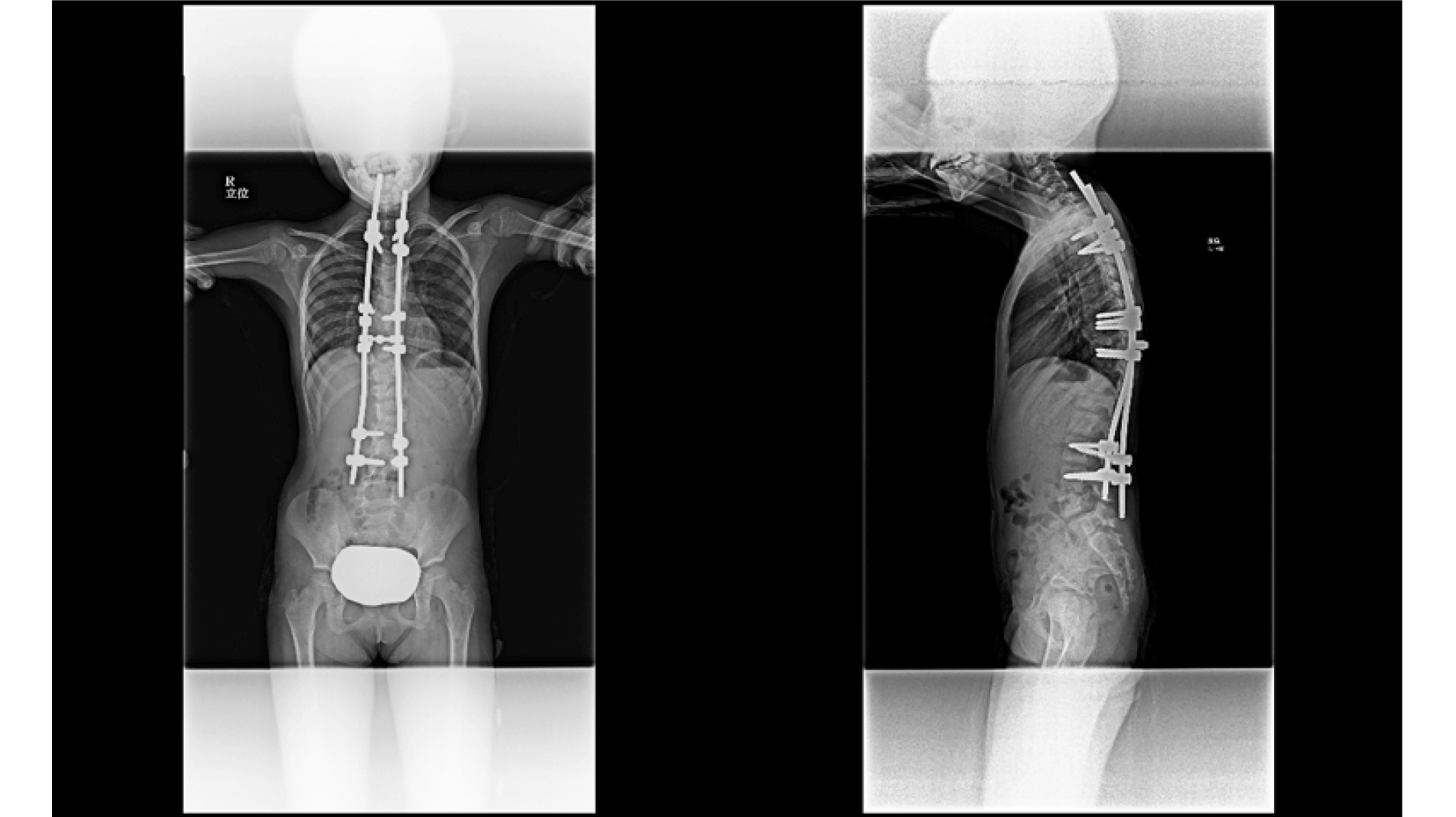
成長温存手術には複数の術式がありますが、当院では “シーラ グロース ガイダンス法(以下、シーラ法)”という術式を導入しています。これまで一般的に行われてきたグローイングロッド法も成長温存手術の1つですが、この術式は成長に合わせて器具の延長を行う必要があり、半年~1年ごとに手術を受けなくてはなりません。一方、シーラ法は成長に合わせてスライドする特殊な器具を使用するため、延長を目的とした手術は必要ないのが特徴です。特殊な治療のため実施できる施設が限られますが、当院は医師・施設ともに実施基準を満たしていますので、必要に応じてご提案が可能です。
背骨の手術は専門性・難易度ともに高い治療ですが、当院では側弯症治療を専門とする施設で診療経験のある脊椎脊髄病医*が治療を行います。これまでの経験で培った知識と技術をもって治療にあたらせていただきますので、お子さんの治療で不安なこと・分からないことがあれば、ぜひ我々にお尋ねいただければと思います。
日本整形外科学会認定 脊椎脊髄病医。同学会認定 整形外科専門医資格を取得したうえで、脊椎脊髄疾患の診療を数多く経験し、十分な知識を持つと認められた者のみが取得できる資格。


腰部脊柱管狭窄症の治療
下半身のしびれや痛み、歩行時の違和感は一度受診を
脊柱管狭窄症とは、脊柱管(背骨の中にある神経の通り道)が加齢や椎間板ヘルニアなどの影響によって狭くなり、神経が圧迫される病気です。腰のあたりで神経の圧迫が起こっている場合には、腰部脊柱管狭窄症と呼ばれます。
病名に“腰部”とついていますが腰痛は主症状ではなく、主な症状は、いわゆる坐骨神経痛(お尻から足にかけて生じる痛みやしびれ)です。

「年のせい」とつい見過ごしてしまいやすい症状ではありますが、実は麻痺が生じていることもあります。麻痺=手足がまったく動かなくなる状態をイメージされる方も多いのではないでしょうか。しかし実際には、長時間歩いていると足を引きずって歩くようになったり、歩く速度が遅くなったりするなど、気が付きにくい形で麻痺が生じていることもあります。ご自身が気付かないうちに進行していることもありますし、まずは病状を詳細に把握するためにも思い当たる症状がある方は一度受診し、検査を受けていただきたいと思います。
高い専門性を担保し、幅広い治療選択肢の中から適した治療を見出す
腰部脊柱管狭窄症の治療は、大きく分けて保存療法(投薬やリハビリテーションなど手術以外の治療)と手術療法があります。治療方針については、患者さんの病状や生活状況、ご希望などを踏まえて決定していきます。麻痺などがなく症状が軽度の場合には、まずは保存療法を行い、痛みが和らいでいるようであればそのまま経過観察を、保存療法で改善がみられない場合には手術も視野に入れながら治療を検討していきます。
なお、脊椎(背骨)の診療では、患者さん一人ひとりで症状や脊椎の状態が異なるため手術の方法が多様であったり、医師によって得意とする術式が異なったりすることなどから、経験を積んだ医師の間でも手術の方法・方針が分かれることがあります。当院では、手術が必要と考えられる患者さんがいらっしゃった場合、必ず複数の医師で治療方針を検討する場を設けることで、それぞれの担当医によって治療に大きな差が生まれないよう努めています。

複数名の脊椎外科医が在籍していることで、従来の切開手術(オープン法)から体への負担が少ない内視鏡を用いた手術まで幅広い術式に対応可能な点も強みの1つです。それぞれの医師が持つ経験・専門性を生かしながら、よりよい治療をご提供できる体制を整えておりますので、ぜひ安心してご相談いただければと思います。

また、脊椎の治療は手術だけで完結するものではありません。その後のリハビリテーションによってよりよい回復と再手術の予防が目指せます。当院では、患者さんそれぞれの経過や生活背景に応じて、リハビリテーションの内容や期間を柔軟に調整しています。術後、「しっかりリハビリテーションを受けたい」という患者さんには、十分なリハビリテーションの期間と専門スタッフによるサポートのもとで、安心してリハビリテーションに取り組んでいただける環境を整えています。退院日を一律に決めるのではなく、患者さんの状態に応じた対応を心がけ、スタッフ一同しっかりとサポートいたします。

誰しも「手術は避けたい」と思うはずですし、もちろん脊椎脊髄外科を受診したからといって手術を受けなければならないわけではありません。保存療法も含めて脊椎を専門的に診るのが私たち脊椎外科医の役割だと考えています。「自分が受けるとしたらこの治療がよいな」と思える治療をご提案できるよう努めておりますので、お困りのことがあればお気軽にいらしてください。相談を重ねながら治療を進めていきましょう。

変形性頚椎症の治療
神経の通り道が狭くなる病気――肩・首・腕のしびれは一度受診を
変形性頚椎症とは、加齢に伴って頚椎(首の骨)や椎間板がすり減ったり変形したりすることで、神経の通り道が狭くなり、さまざまな症状を引き起こす病気です。
変形性頚椎症は圧迫が生じている場所によって2つに分けられ、脊髄(脳から腰のあたりまで続く太い神経の束)が圧迫されている場合は「頚椎症性脊髄症(頚髄症)」、一方、神経根(脊髄から枝分かれした細い神経)が障害されている場合は「頚椎症性神経根症」と呼ばれます。

主な症状は、首や肩、腕の痛み・しびれ、脱力感(手に力が入りにくい)などです。なお、頚髄症の場合は、脊髄が圧迫されていることから、ふらつきやつまずきやすさなど足の症状も現れることがあります。
症状が軽い場合は患者さんご本人も病気だと気付かずに過ごしていることもありますが、変形性頚椎症は神経がただ圧迫されるだけでなく、首を動かすことで悪化する可能性のある病気です。何より神経に傷がついた場合は手術をしても回復が難しくなりますので、悪化を防ぐためにも「箸が持ちにくくなった」「字が下手になった」「よくつまずくようになった」など少しでも気になる症状があれば、まずは一度医師に相談いただきたいと思います。
原因が多様で複雑な“しびれ”――強固な連携体制を生かし、正確な診断に尽力する

写真:PIXTA
“しびれ”といっても、その原因はさまざまです。頚椎が原因のこともあれば、脳の病気や神経そのものの病気であることもあり、1つの診療科だけでは診断が難しいケースも少なくありません。その点、当院では複数の診療科が連携し、多角的に原因を探ることができる体制を整えているのが強みです。
整形外科のほか、脊椎や脊髄の診療を専門とする脊椎脊髄外科があり、より専門的な視点で診療にあたることが可能です。加えて、脳神経内科や脳神経外科の医師ともすぐに連携できる体制を整えており、より確実な診断ができるよう努めています。初診時はどの診療科でも構いません。「少し話を聞きたい……」という方も歓迎しておりますので、つらい症状は我慢せず、一緒に解決していきましょう。
高い専門性と手厚い支援体制を備え、よりよい生活をサポートする
治療は症状の程度や種類によって異なり、症状が軽度であれば保存療法(頚椎カラーの装着や投薬など)を行って経過を観察します。一方、保存療法で症状が改善しない場合や、神経の圧迫が強い場合には手術を検討します。
当院では、従来の切開手術(オープン法)と、内視鏡手術のどちらにも対応可能です。局所的に圧迫が生じている神経根症の場合は傷が小さく済む内視鏡手術を、多椎間(骨と骨の間)に狭窄が生じる脊髄症の場合には従来法を用いることで、より確実かつ安全性の高い治療提供が目指せる体制を整えています。
なお、変形性頚椎症は手足の機能に影響が及ぶ病気であることから、術後のリハビリテーションも欠かせません。当院では、立つ・座るといった基本動作には理学療法士が対応し、手の動作や指先の細かな動きの回復には作業療法士がリハビリを行います。それぞれの専門職が連携し、よりスムーズな日常生活への復帰を支えています。

新宿区の医療

幅広い世代が暮らす東京都――豊富な医療資源を有効的に活用するには
東京都は子どもから現役世代、高齢者まで幅広い世帯が共生する地域であり、医療施設数も全国平均を大きく上回っています(2024年3月時点)。全ての人が生涯にわたって健やかで豊かに暮らせる社会をかなえるには、豊富な医療資源を持つ東京都が率先して質の高い医療を維持・発展させていく必要があります。
早期発見が重要とされる病気の1つに子どもの側弯症があります。側弯症の早期発見のため2016年より運動器学校健診が開始されたものの、適切な治療介入がかなえられないケースもあるのが実情です。その要因としては、側弯症の治療に関して情報が錯綜していること、医師の経験や高い専門性が求められる病気であることなどが考えられます。都は専門性の高い病気に対しても“適切な医療を適切に供給できる環境の整備”に取り組み続ける必要があるといえるでしょう。
新宿区の医療を支える
JCHO東京新宿
メディカルセンター

患者さんが大切にしているものを
“医療”で守る
当院は『地域が創る病院、病院が創る地域』を標語に掲げ、超急性期から回復期、緩和ケアまで幅広くシームレスな医療を提供しています。特に整形外科分野では、全ての骨関節ごとに日本整形外科学会認定の整形外科専門医がおり、スポーツ整形外科、さらにはリハビリテーションまで全領域をカバーする体制を整えています。脊椎脊髄外科においても同様で、特に側弯症の治療において専門性を担保し、質の高い医療を提供している施設であると自負しております。患者さんと共に歩み、患者さんのために私たちができるよりよい医療のご提供を目指していきたいと思っておりますので、整形外科疾患・脊椎脊髄外科疾患でお困りの方はぜひ当院へご相談ください。
東京新宿メディカルセンター
病院紹介
- 公開日:2024年5月1日
- 最終更新日:2025年7月3日


