東京女子医科大学病院
耳鼻咽喉科・頭頸部外科

“機能を取り戻す”ことがゴール――
コミュニケーションを支える医療を提供
当院は開院以来、100年以上の歴史を歩んできました。臨床の現場においては、常に世界を視野に入れた質の高い医療を展開してきたという自負があり、それは私たちの誇りでもあります。また、安全性についても知見を真摯に積み重ねてきました。この伝統ある病院の一員として、皆さんのご期待に応え、高度な医療を提供し続けることは私たちの大きな使命です。
耳鼻咽喉科・頭頸部疾患の治療において、安全に手術を完遂することは、求められる最低限の基準に過ぎません。私たちが扱う耳鼻咽喉・頭頸部という領域は、聞く・嗅ぐ・話すといった、人間が人間らしく、健やかに生きるための五感をつかさどる場所です。たとえ、命に直接関わらない病気であっても、その不自由さはQOL(生活の質)に大きく影響します。手術をして終わりではなく、本来の機能を取り戻し、より楽しく、より豊かな毎日を過ごしていただけるよう医師として技術を発揮するのが私たちの役割であり、大切にしている信念の1つです。

いつまでも、自分らしく楽しむために――1人で悩まず、まずはご相談を
「大学病院」と聞くと、敷居の高さを感じる方もいらっしゃるかもしれませんが、当科は若手医師を中心とした、活気のあるメンバーで構成されています。東京女子医科大学の卒業生をはじめ、女性医師も多く在籍しており、温かな雰囲気が自慢です。私たちはコミュニケーションに欠かせない部位を取り扱う診療科だからこそ、まずは患者さんとの対話を何よりも大切にしています。じっくりとお話を伺うことで、患者さんご自身がまだ気付いていないような潜在的な悩みも見出し、一人ひとりに寄り添った負担の少ない方法を提案できるよう努めています。お困り事を相談しやすい主治医がきっとすぐに見つかるはずですので、大学病院だからと遠慮せず、ぜひ私たちを頼っていただければと思います。
近年、高齢化の影響もあり、治療を必要とされる患者さんの年齢層が広くなってきています。いくつになっても、楽しく豊かな生活を送っていただきたい――その思いで私たちは皆さんのニーズに合わせた医療を積み上げてまいります。お困りの際には、ぜひ一度来院いただければと思います。お話をしながらよりよい過ごし方について、一緒に考えていきましょう。

東京女子医科大学病院における
慢性中耳炎/真珠腫性中耳炎・
難聴・副鼻腔炎・咽頭がんの治療
慢性中耳炎・真珠腫性中耳炎の治療
健やかな聴力を長く維持するために――聞こえにくさや耳だれは一度受診を
中耳炎と聞くと、お子さんによく発症する病気(急性中耳炎)をイメージする方も多いと思いますが、“慢性中耳炎”は簡単に言うと“鼓膜に穴が開く病気”です。痛みは少ないものの、聞こえが悪くなったり、耳だれ(耳の穴から分泌物が出る状態)がみられたりすることがあります。長年放置されている方もいらっしゃいますが、年齢を重ねて耳の機能が落ちてきたときに、慢性中耳炎の影響が重なって急激に難聴が進んでしまうケースも少なくありません。
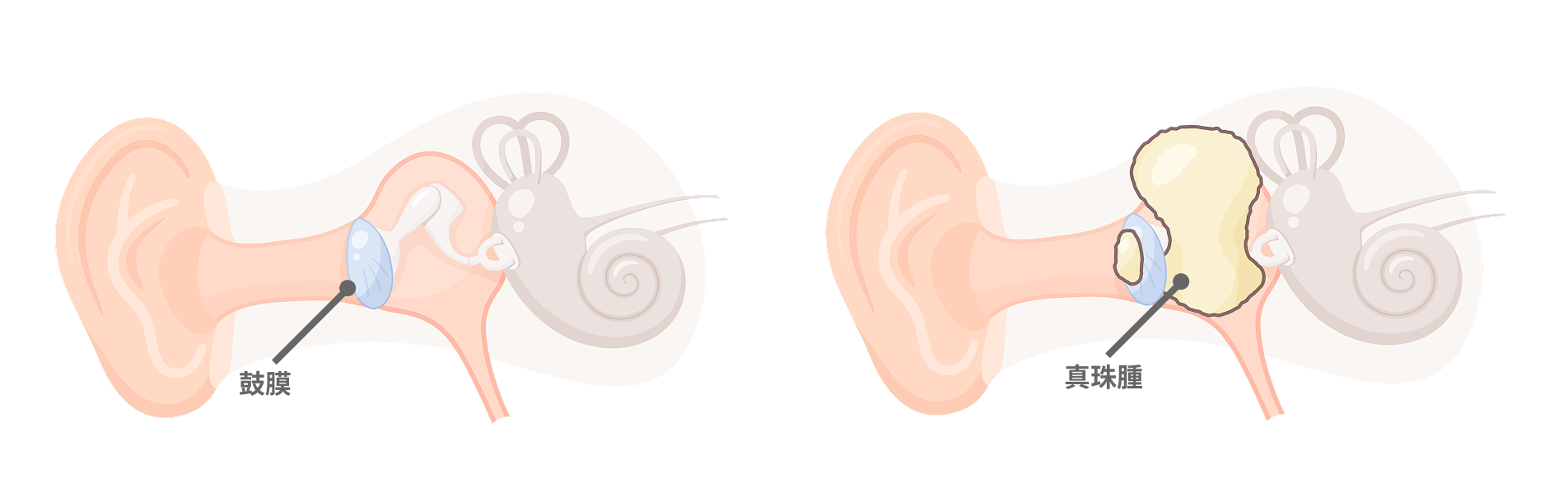
イラスト:PIXTA、加工:メディカルノート
中でも、真珠腫性中耳炎(中耳炎の特殊な型)には、注意が必要です。これは“あか(耳垢)”が塊となって耳の奥に溜まっていく病気で、見た目が白く真珠のように見えることからそう呼ばれています。腫瘍(がん)ではないため転移などはしないものの、周囲の骨を溶かしながら大きくなるという厄介な性質を持っています。進行すると、耳の奥にある顔面神経や三半規管を包んでいる骨を壊し、顔面神経麻痺(顔が動かなくなる)やめまいを引き起こす恐れがあります。さらに奥へ進んで脳に達した場合、髄膜炎など命に関わる事態となり得るため、早期に発見し適切な治療を行うことが大切です。
なお、真珠腫は薬で治療することができないため、手術で物理的に取り除くことが唯一の根本治療となります。中には「あまり困っていないから」と治療をしていない方もいらっしゃいますが、気付かない間に進行し、ある日突然、顔の麻痺が生じることもあります。耳の詰まった感じや聞こえにくさ、繰り返す耳だれなどがある場合は、放置せずに早めに耳鼻咽喉科へご相談ください。
高い技量を備え、内視鏡手術に対応――個々に適切な治療法を提案
手術において、当院では体への負担が少ない内視鏡手術(TEES:経外耳道的内視鏡下耳科手術)を積極的に導入しています。従来の手術法では耳の後ろを4cmほど大きく切開する必要がありましたが、内視鏡を用いることで耳の穴の中から手術を行うことが可能です。外から見える傷が残らず、髪の毛を剃る必要もありません。また、大きく切らないため術後の痛みやしびれが少ないことも利点の1つです。メリットの大きい内視鏡手術ですが、耳の中は非常に狭く、骨に囲まれた複雑な構造をしているため、内視鏡の操作には高度な技術が求められます。安全で精度の高い、再発のない手術を行うためには、従来の手術(顕微鏡手術)と同等あるいはそれ以上の確かな技術力が必要不可欠です。
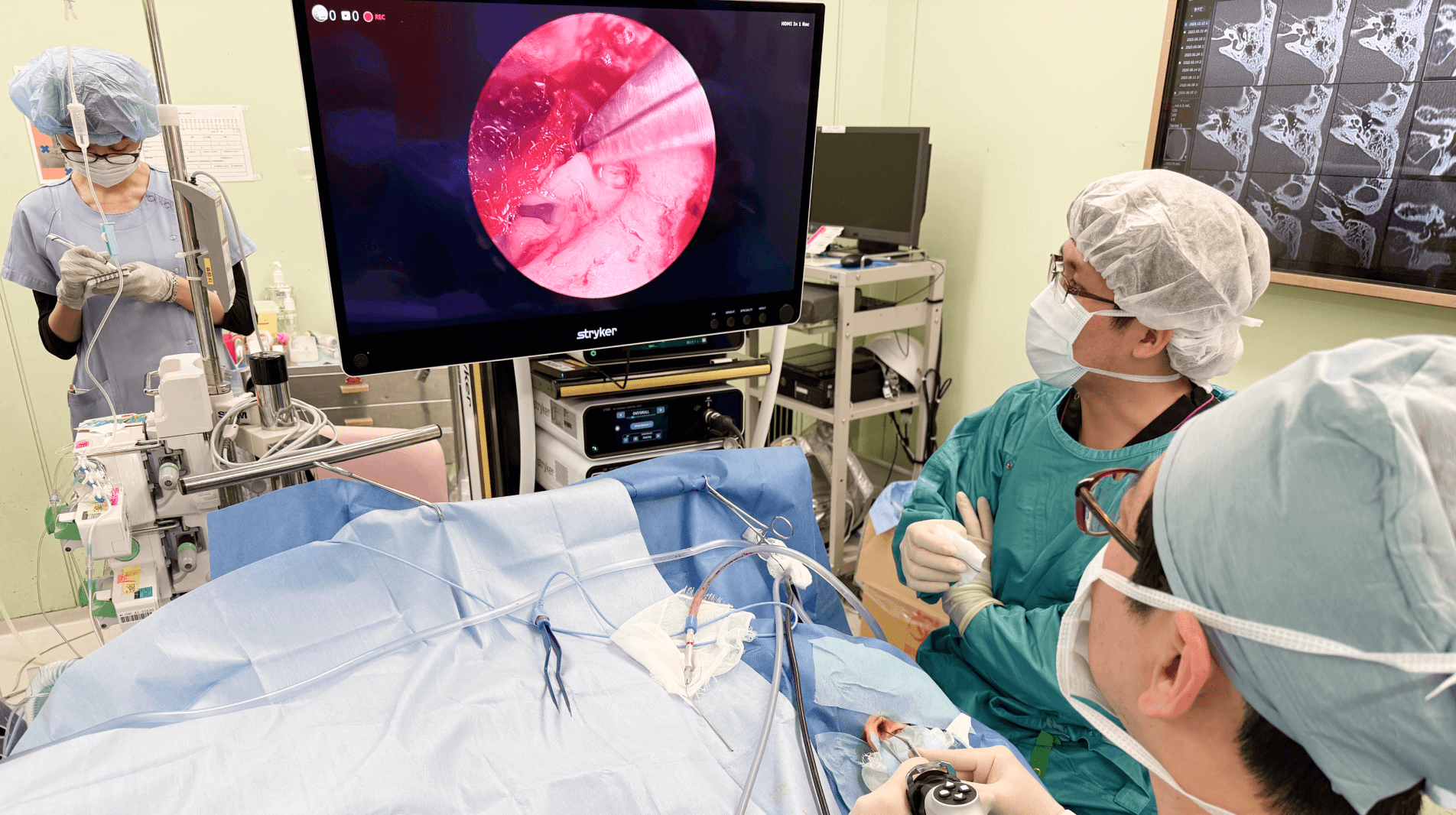
私はこの耳の内視鏡手術が国内で普及し始めた初期から携わっており、長年にわたり研鑽積んできました。現在は医師向けの講習会で指導を行っています。十分な技量を持っていると自負しておりますので、どうぞ安心してお任せいただければと思います。
なお、内視鏡手術が低侵襲であることは事実であるものの、内視鏡も顕微鏡もあくまで道具に過ぎません。傷が小さいことも大切ですが、それ以上に重要なのは病気をしっかりと治すことです。当院では内視鏡手術のみに固執することなく、個々の耳の状態を踏まえたうえで適切な治療をご提案させていただきます。不安なこと・分からないことがあれば遠慮なくお尋ねください。
“真の低侵襲”を目指して――生活背景に合わせたオーダーメイドの治療を提供
昨今、傷が小さく体への負担が少ない手術が普及していますが、私自身は患者さんのライフスタイルやご希望に寄り添うことこそが、真の意味での低侵襲だと考えています。たとえば、「仕事が忙しく長期の休みが取れない」という方もいれば、反対に「入院期間が多少延びても、病状が完全に落ち着くまで診てほしい」という方もいらっしゃいます。麻酔についても、「眠っている間に終わらせてほしい」という方もいれば、「全身麻酔は避けたい」という方もおり、ご希望は人それぞれです。

たとえ傷が少し大きくなったとしても、その方が安心して治療を受けられ、納得のいく形で社会復帰できるのであれば、それもまた立派な“低侵襲な治療”だと言えると考えています。「局所麻酔か全身麻酔か」「短期入院か、しっかり療養か」、そして「内視鏡か顕微鏡か」。もちろん病状によって選択肢は異なりますが、その手札は数多くご用意できている自負があります。患者さんが治療に何を求めているかを第一に考え、一人ひとりの人生に合わせたオーダーメイドの治療をご提案いたします。「手術は怖い」「仕事が休めない」と諦めてしまう前に、まずは一度ご相談ください。

難聴の治療認知症のリスクにもなる“難聴”――新生児から高齢者まで生涯の聴覚を守り支える
難聴というと、音がまったく聞こえなくなる状態を想像されるかもしれませんが、加齢性の難聴の場合、「音は聞こえるけれど言葉が聞き取れない」というケースが多くあります。たとえば、「佐藤さん」と「加藤さん」を聞き間違えてしまったり、会話がかみ合わなくなったりするなど、徐々に日常生活へ影響することが増えていきます。現在、高齢化に伴い、加齢性難聴の方は非常に増えています。65歳以上の方の約6割が難聴であるとも言われており、決して他人事ではありません。
聞こえにくさを感じた時点で受診をしていただきたいのはもちろんのこと、もし自覚症状がなかったとしても、周囲の方から聞こえについて指摘された場合にはぜひ聴力検査を受けていただきたいと思います。というのも、実は、認知症を引き起こすコントロール可能な要因の中で、高血圧や糖尿病などを抑えて最もリスクが高いのが難聴であることが分かっています。中年期(45歳~65歳)の難聴を放置すると、将来的な認知症の発症リスクが約2倍になるというデータもあります。「歳だから」あるいは「まだ大丈夫」と自己判断するのではなく、早めに耳鼻咽喉科を受診し、適切な介入を行うことが脳の健康を守り、豊かな老後を過ごすためのカギとなります。
また、当院では生まれたばかりの赤ちゃんの難聴(新生児難聴)の診療にも力を入れています。先天性の難聴であっても、早期に発見し、補聴器や適切な療育などの介入を行えば、ハンデを最小限に抑え、健聴のお子さんとほとんど変わらない言語能力を育める可能性が高まります。当院には聴覚を専門とする言語聴覚士も在籍しており、新生児からご高齢の方まで、あらゆる世代の“聞こえ”と“コミュニケーション”を守れるよう十分な体制を整えていますので、お困りの際には焦らず当院へご相談にいらしてください。
補聴器外来を設置――“本当に役立つ補聴器”のため医学的な根拠に基づき調整
加齢性難聴の治療において中心となるのが、補聴器の装用です。しかし、残念ながら「補聴器を買ったけれど、雑音がうるさくて使わなくなった」「高価なものを買ったのに全然聞こえない」というお悩みを持つ方も少なくありません。これは、補聴器がその方の聴力や耳の状態に正しく“適合”していないことが大きな原因です。
補聴器は、単に音を大きくする集音器とは異なり、医療機器です。視力に合わせて眼鏡を作るように、聴力の形に合わせて細かく調整する必要があります。当院では、適切な補聴器をご使用いただけるよう補聴器外来を設置しています。ここでは医師と言語聴覚士が連携し、精密検査を行ったうえで補聴器の装用状態を客観的に評価できるよう体制を整えています。補聴器自体は専門の販売店で購入していただきますが、購入後の調整状態のチェックは当院で行い、納得いく聞こえになるまで徹底的にサポートします。なお、補聴器本体は保険が効かないため自費での購入*となるものの、当院で行う適合検査や診断は保険診療の範囲内で行えますのでご安心ください。
身体障害者手帳を取得している場合や、自治体によって、費用の補助が受けられることがあります。
手術から人工内耳まで幅広く対応――聞こえに困ったらとにかく相談してほしい
難聴の原因は人それぞれであり、治療法も1つではありません。中耳炎などが原因で鼓膜や骨に異常がある場合は、手術で聴力の改善が見込めます。一方で、音を感じる神経の機能が低下している場合は、補聴器が第一選択となります。さらに、補聴器でも効果が得られない高度な難聴の場合には、人工内耳を埋め込む手術を行うことで、再び音を取り戻せる可能性があります。
当院の最大の強みは、現在の医療の水準で提供できるとされる治療選択肢を幅広く備えていることです。聞こえに関する違和感があったとき、どこに相談すればよいか迷われる方も多いと思います。補聴器が必要なのか、治療が必要なのか分からなくても構いません。「とりあえずここに行けば何とかしてくれる」と思っていただけるよう、私たちは常に準備を整えています。手術で治せるのか、補聴器がよいのか、それとも人工内耳か――。さまざまな手札を持っているからこそ、特定の治療法に偏ることなく、患者さんの状態に適した解決策を提示することができます。
聞こえの不調は、コミュニケーションの不調につながります。ご自身のため、あるいはご家族のために、聞こえに不安を感じたらまずは一度ご相談ください。音を取り戻すべく、経験の全てをもって全力で診療にあたらせていただきます。

副鼻腔炎の治療
原因が多岐にわたる副鼻腔炎――長引く鼻の違和感は一度受診を
鼻の穴は単なる1つの空洞ではなく、副鼻腔という小さな隠し部屋のような空間が鼻腔につながっています。副鼻腔炎とは、この小さな空間に何らかの原因で炎症が起こり、粘膜が腫れたり膿が溜まったりする病気です。場合によっては、鼻茸と呼ばれるポリープができることもあります。主な症状には、鼻づまりや嗅覚の低下、鼻の中の嫌な臭い、後鼻漏(喉の奥に粘り気のある鼻水が流れる)、咳や痰などが挙げられます。
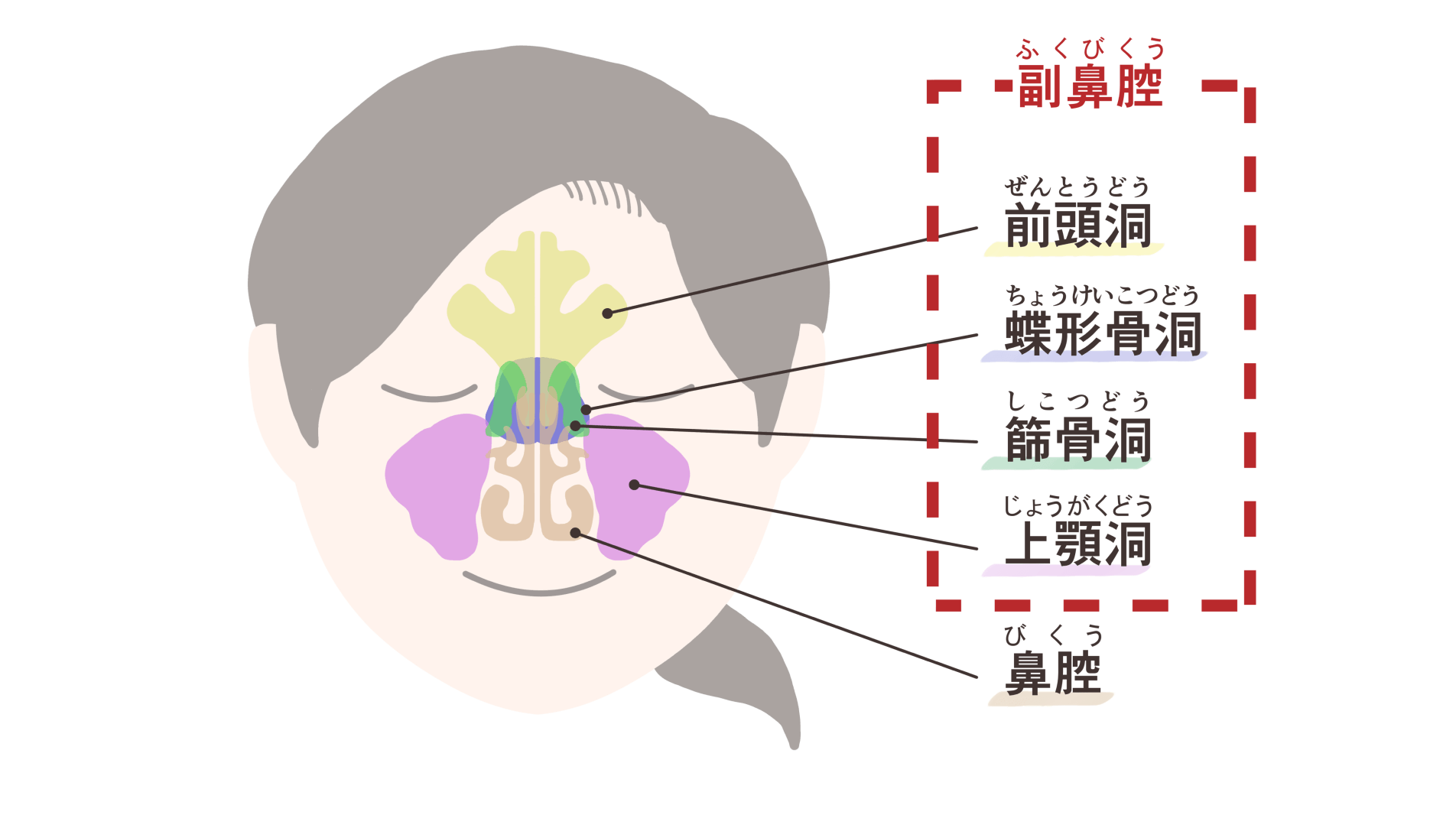
イラスト:PIXTA
原因は大きく4つのタイプに分類されます。1つ目は、風邪をきっかけに起こるもの。2つ目は、虫歯や歯周病など歯の炎症によって起こるもの(歯性上顎洞炎) 。3つ目は、カビなどの菌によって起こるもの(副鼻腔真菌症)。そして4つ目が、アレルギー性の炎症によって発症するもの(好酸球性副鼻腔炎)です。
なお、中には長年患っていることで症状に慣れてしまい、ご本人が気付いていないケースもあります。実際、脳ドックなどのMRI検査で偶然発見されたり、歯科治療をきっかけに発見されたりして受診につながる患者さんも少なくありません。また、副鼻腔炎以外で最近相談が多い疾患として、鼻中隔弯曲症があります。鼻の中の軟骨が曲がっていることで鼻どおりが悪くなっているのですが、長年の経過のため自覚していない方もいます。もし診察や検査で異常を指摘された場合には、「困っていないから」と放置せず、さらに快適に生活できる可能性がありますので一度耳鼻咽喉科を受診いただきたいと思います。
根治性と低侵襲を両立――術後の痛みも含め、体への負担に配慮した手術を提供
副鼻腔炎は原因によって適切な治療方針が異なります。たとえばカビが原因の場合、薬のみでの治療は難しく、手術が第一選択となります。一方で、アレルギー性の場合は抗アレルギー薬やステロイド薬の投与など内科的なアプローチを行い、改善が難しい場合には手術を検討します。
手術について、当院では体への負担を抑えられるよう内視鏡を用いた手術を積極的に行っています(ESS:内視鏡下副鼻腔手術)。鼻の穴から器具を入れて手術を行うため、顔の表面に傷は残りません。また、安全性においても、“ナビゲーションシステム”を導入し、確実性の高い手術ができるよう努めています。これは手術中の器具の位置をCT画像と連動させ、リアルタイムで確認できるカーナビのようなシステムです。副鼻腔は目や脳に隣接する極めてデリケートな場所にありますが、このシステムによって精密な操作が可能となり、合併症を避けながら安全な手術を目指せます。
また、手術で開放した空間が治癒過程でくっついて狭くなってしまうと、再発のリスクが高まりますが、ナビゲーションシステムを活用し、隅々まで十分に空間を広げることで、術後の経過が良好になり、ひいては再発の予防も期待できます。
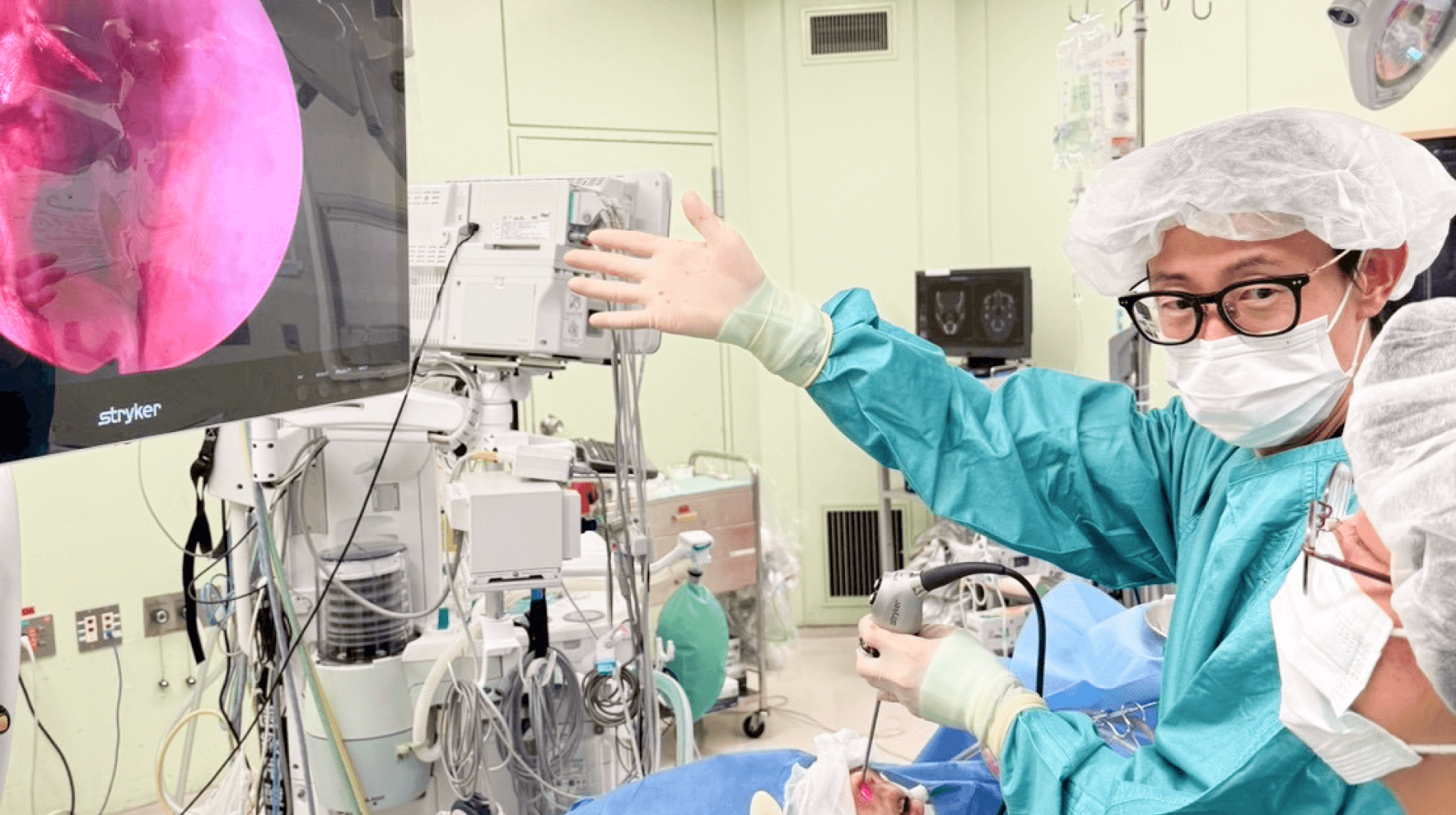
なお、中には副鼻腔炎の手術に対して「術後、鼻の中にガーゼをパンパンに詰められて激痛を伴う治療」というイメージをお持ちの方もいらっしゃるのではないでしょうか。当院では低侵襲な術後管理を徹底しており、術後のガーゼは必要最低限の量を入れる程度に留めていますので、ご安心ください。痛みや不快感へ最大限の配慮をし、安心して治療を受けていただける体制を整えています。 仕事などで早期退院を希望される方には通院でフォローができるよう調整するなど、個々の患者さんに合った治療提案を心がけていますので、治療に悩んでいる段階の方もまずはお気軽にご相談いただければと思います。
他科連携による包括的ケアの実践と歯の温存を目指すアプローチ
当院の大きな特徴の1つとして、難治性の好酸球性副鼻腔炎に対して、院内の呼吸器センターと緊密に連携したトータルケアを提供しています。好酸球性副鼻腔炎は喘息と関わりが深く、気道に生じた同じ病態といわれています。そのため、耳鼻科だけで治療を完結させるのではなく、呼吸器診療を専門とする医師と共に鼻と肺の両面からアプローチすることで、より質の高い医療の提供に努めています。

また、歯の炎症が原因の副鼻腔炎に対する専門的なアプローチがあります。これまでは原因となる歯を抜くのが一般的な治療とされてきましたが、当院では培ってきた知見を生かし、可能な限り歯を抜かずに治すことを目指しています。当院においては基本的にまず鼻の内視鏡手術を行って病状の改善を試みます。その後の経過によっては抜歯が必要になるケースもゼロではないものの、内視鏡手術で病状が改善すれば歯を温存することができますし、実際、抜歯をせずに快方に向かわれた患者さんも少なくありません。
自覚症状がなくても、治療によって鼻の通りがよくなったことで、味覚や仕事のパフォーマンスの改善をご実感される患者さんもいらっしゃいます。手術というと怖い気持ちが大きくなってしまうと思いますが、術後に爽快感を得ていただけるよう尽力しますので、相談をしながら治療を進めていきましょう。

咽頭がんの治療
お酒で顔が赤くなる方は要注意――丁寧な問診とNBI内視鏡で早期発見を目指す
咽頭がんは、喉頭がんとは違い、初期の段階では声のかすれなどの症状が現れにくいのが特徴です。そのため、「なんとなくのどに違和感がある」と気付いたときには、すでに病気が進行してしまっていることも少なくありません。そこで当院では、特殊な光(NBI)*を用いた上部消化管内視鏡検査(胃カメラ)を行い、微細な変化も見逃さないよう努めています。
NBI (狭帯域光観察)……通常の光に比べて、粘膜の表面や毛細血管の構造を鮮明に映し出すことができ、がんの早期発見に有効とされる技術。
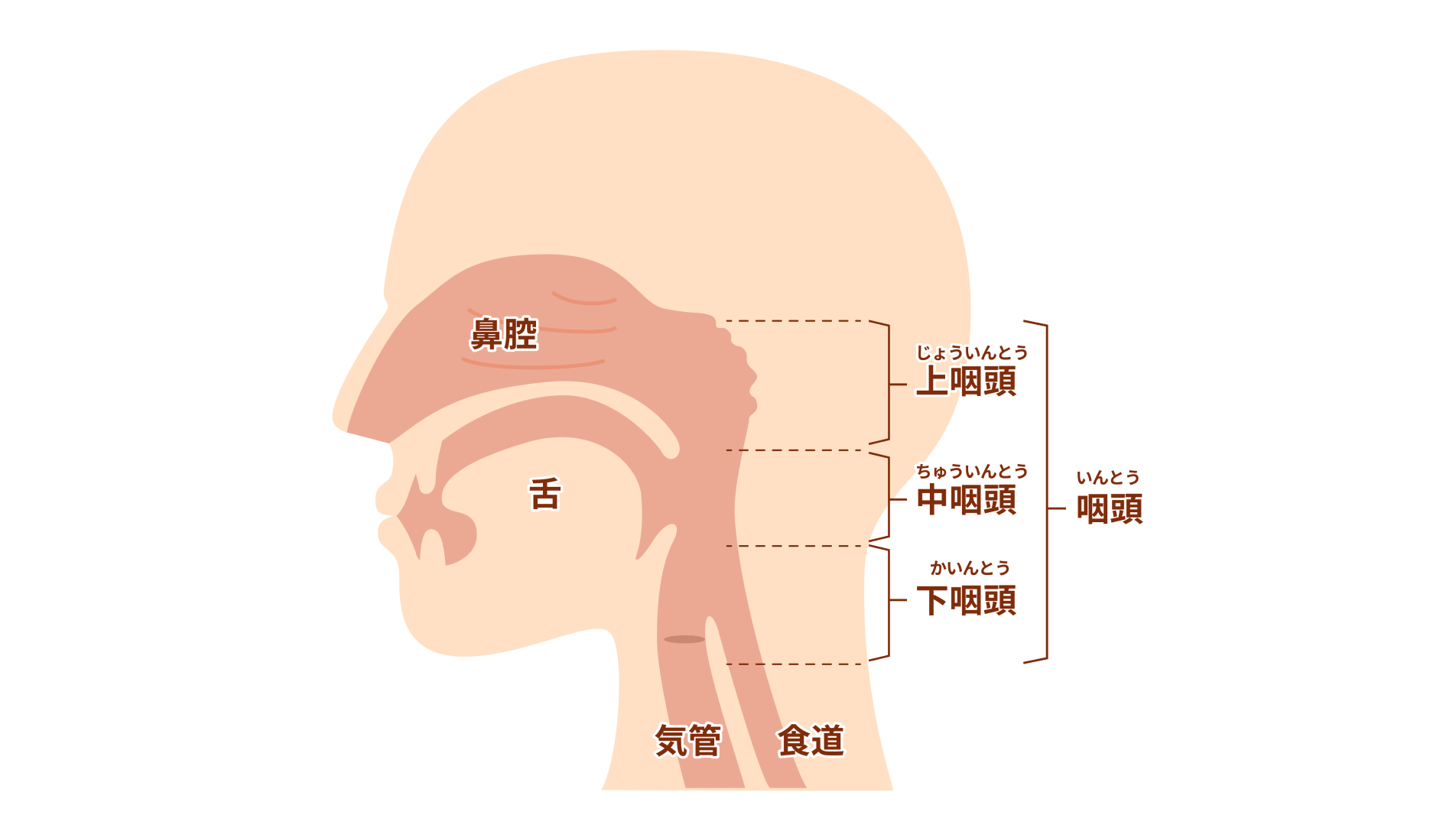
イラスト:PIXTA
咽頭がんの早期発見にあたっては “問診”も重要です。一般的に喫煙と飲酒は咽頭がんのリスク因子とされていますが、特にお酒を飲んだときに顔が赤くなる体質(フラッシャー)の方は、注意が必要です。アルコールを分解する力が弱く、体に有害な物質であるアセトアルデヒドが溜まりやすい体質のため、発がんリスクが高いといわれています。
診察では必ず生活習慣や患者さんの体質を丁寧にお伺いすることで、検査・治療が必要な方を早い段階で適確に拾い上げられるように努めています。喫煙や飲酒は咽頭がんだけでなく食道がんのリスクも高めるので、日常的にお酒・たばこを嗜まれる方や先述した体質の方はぜひ積極的に健康診断などで内視鏡検査を受けていただきたいと思います。
内視鏡技術と科の垣根を越えた連携で、質の高い咽頭がん治療を追求
早期の咽頭がんであれば、首の皮膚を切らずに口から器具を入れてがんを切除する経口的手術(ELPS:内視鏡的咽喉頭手術)が可能です。これは、内視鏡でのどのを拡大して画面を見ながら、がんの深部に色のついた液体を注入し、浮き上がったがんを切除する手術です。この手術では首を外側から切らないため、従来の大きく切る手術に比べ、患者さんの体への負担を軽減できます。また、手術後の生活への影響が少ないことも特徴です。首を大きく切らないことで、根治を目指しながらも、発声や嚥下(飲み込み)機能の温存ができ、患者さんのQOL(生活の質)の維持につながります。
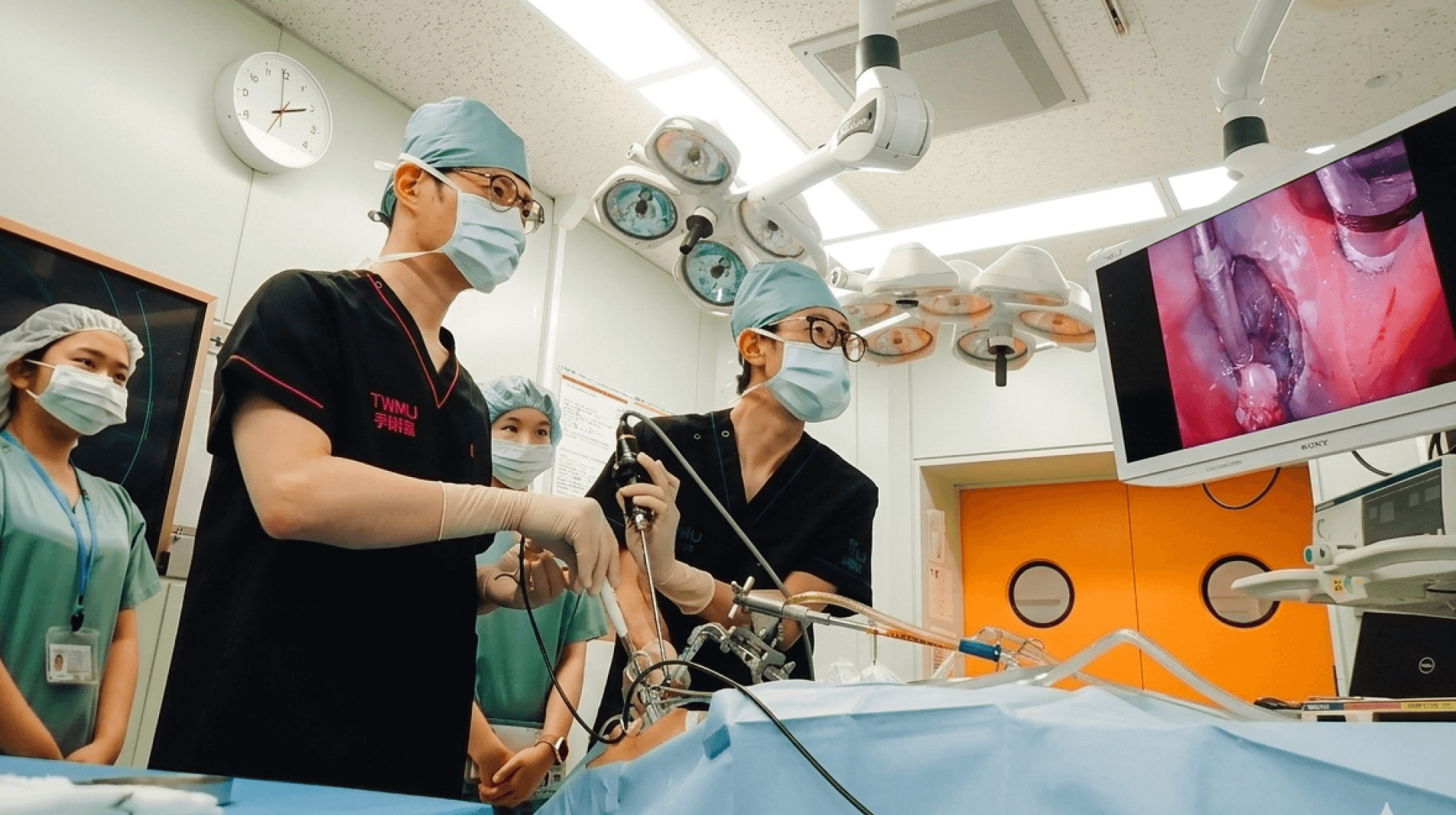
当院では咽頭がんに対して手術のみに固執せず、放射線治療という選択肢も含めて「患者さんにとってより適切な治療は何か」を公平に考えられる環境にあることも強みです。たとえばがんの存在している部位によっては手術よりも放射線治療のほうがよいと考えられる場合もあります。
当院では、月に2回、放射線腫瘍科、腫瘍内科や歯科口腔外科が集まるカンファレンス(会議)を行い、チーム全員で治療方針を検討しています。各分野を専門とする医師がそれぞれの視点から意見を出し合うことで、一人ひとりの患者さんによりよい治療をご提案できるよう尽力しています。
3科合同手術と多職種の総合力で、進行がんの根治と機能維持に挑む
進行した咽頭がんにおいて、広範囲な切除が必要となる場合でも、当院では根治を目指した治療を提供できる体制を整えています。特に喉頭に及ぶような進行した下咽頭がんに対して大きな手術が必要な場合は、耳鼻咽喉科・頭頸部外科だけでなく、消化器外科や形成外科と連携し、3科合同で再建手術を行います。半日以上を要することもある大がかりな手術ですが、各分野の医師が技術を結集することで、がんを確実に取り切ることと、術後に口から食事をとることができる機能を維持することの両立を目指しています。

進行度によって喉頭(声帯)を摘出する場合でも、再び“声”を取り戻すための工夫を積極的に行っています。具体的には、気管と食道をつなぐシャント形成術を行い、特殊な発声器具を器官の穴に留置することで比較的自然な発声が可能になります。
なお、こうした治療を支えるのは、医師だけではありません。看護師、薬剤師や栄養士のサポートはもちろん、体力が低下しないように理学療法士がサポートし、言語聴覚士が発声の練習に寄り添います。進行がんであっても、その後の生活を守るため、多職種チームが一丸となって尽力しますので、どうか諦めず一緒に病気と闘っていきましょう。

- 公開日:2026年3月23日