近年の心疾患の傾向

写真:PIXTA
高齢化で増える心疾患、高まるニーズへの対応が必要
日本では高齢化に伴い、心疾患の患者数が増加しています。2021年の人口動態統計(厚生労働省)によると、心疾患は死亡原因の第2位で、特に顕著なのが心不全です。心不全は、心筋梗塞や狭心症などさまざまな病気の進行によって最終的に至る病態で、心臓の“終末像”とも呼ばれます。
一度発症すると繰り返し、場合によっては命にかかわることがあります。医療従事者の中では患者数の急増について“心不全パンデミック”といった言葉が使われるようになっており、予防への対策は急務といえます。医療機関は増え続ける治療ニーズに対して、急性期から慢性期にわたり切れ目なく対応していくことが求められています。
静岡県の医療を支える
浜松医科大学医学部附属病院

大学病院としての強みを生かし先進的な治療で心疾患に向き合う
当院は、1977年の開院から、地域の中核的な病院として安全でよりよい医療を提供するべく日々診療にあたってまいりました。静岡県内に2つある特定機能病院(2025年1月時点)の1つとして、心疾患治療について世界で発表される情報の収集や他病院事例の把握をしっかりと行っていくことにも力を入れています。
また、当院では基礎研究によって得られた成果を臨床現場にフィードバックできる体制も整えています。難病や希少疾患まで幅広く治療できることも強みの1つです。循環器疾患では、症例ごとに循環器内科と心臓血管外科とのハートチームや脳神経外科とのブレインハートチームなどがカンファレンスを開催し、医師同士で議論を交わしながら患者さんにとってより適切な治療戦略を立案します。慢性疾患のほか、急性心筋梗塞をはじめとする循環器疾患を24時間365日体制で受け入れています。胸痛や息切れなど不安な症状がある場合はぜひお気軽に受診してください。
浜松医科大学医学部附属病院における
不整脈(心房細動)、
大動脈瘤・大動脈解離、
狭心症・心筋梗塞、心臓弁膜症
の治療
MICS、僧帽弁手術の
さらに詳しい解説はこちら
不整脈(心房細動)の治療
捉えにくい不整脈も見逃さないための検査体制を整備
不整脈は脈が不規則であったり早すぎたり遅すぎたりする状態をいい、心房細動や期外収縮など、さまざまな種類に分けられます。経過観察が可能なものもある一方、速やかに治療しなければ命にかかわるものもあります。

写真:PIXTA
近年においては、心房細動という不整脈が増加傾向にあります。心房細動は動悸などの症状が現れるだけでなく、放っておくと心不全や脳梗塞を引き起こすこともあり、適切な治療介入が重要です。発作が生じたときのみ症状が現れる患者さんもいるため(発作性心房細動)、発作が起こっているタイミングで心電図検査を行い、脈の状態を記録する必要があります。動悸などの症状があるときは、早めに医療機関を受診し、検査を受けていただきたいと思います。
発作が起こっているタイミングでピンポイントに心電図検査を行うのが難しい場合もあることから、ホルター心電図検査による評価を行っています。ホルター心電図とは、携帯型の心電計を用いて長時間の心電図を記録できる検査です。当院においては、24時間記録するタイプだけでなく、1週間記録を続けられるタイプも使用可能です。それでも見つかりにくい発作で、失神などの重大な症状がある場合には10分程度の手術で留置できる植え込み型心電図を使うなど、複数の検査方法をそろえています。
患者さんに合わせたさまざまな治療選択肢を提案
心房細動に対しては、薬物療法や電気ショック、カテーテルアブレーションなどを患者さんの病態やご希望に応じて使い分け、治療を行います。幅広い選択肢をお示しできることも強みの1 つです。
これらの治療法のうちカテーテルアブレーションとは、カテーテルと呼ばれる細い管状の医療器具を足の付け根の血管から心臓まで通し、不整脈が発生する原因となっている心筋を焼灼する治療です。当院は中でも2024年9月に保険適用となったパルスフィールドアブレーション(PFA)という新たな治療法を導入しています。これは不整脈の原因となっている心筋に短時間電圧パルスをかけるという方法で、エネルギーは心臓のみに作用するため周辺組織への影響がほとんどなく、術後に起こり得る合併症のリスクが少ない治療法です。ほかにも当院では、心臓の外側(心外膜)からのアブレーションにも対応しています。これは通常のカテーテルアブレーションで治療困難な難治性の不整脈の根治を目指せる治療法です。
患者さんのメリットを第一に幅広い選択肢から適した治療法を選択

脈が遅くなる徐脈性不整脈ではペースメーカー植え込み手術を行います。当院では従来のペースメーカーだけでなく、リードレスペースメーカーも活用しています。従来のペースメーカーは胸部に本体を埋め込み、そこからリードと呼ばれる導線を心臓に留置しますが、リードレスペースメーカーはその名の通りリードを使用しません。小さなカプセル型の本体を埋め込むのみなので、感染症や断線などリードが原因となるトラブルを低減できます。
PFAやリードレスペースメーカーといった新たな治療法やデバイスを導入する際には、従来の治療法と比較しながら、患者さんに届けられるメリットが何かを見極めて慎重に選択をしています。
大学病院と聞くと特別な病気の方が受診する場所というイメージがある方もいらっしゃると思います。ですが、決してそうではなく不整脈のような身近な病気で受診いただいてももちろん構いません。当院は高度医療の提供や難治性疾患の治療に限らず、地域の患者さんへの診療にも力を入れています。ちょっと動悸が気になる、健康診断で不整脈を指摘されたという段階でも紹介状をお持ちの上、ぜひお気軽に受診していただければと思います。

大動脈瘤・大動脈解離の治療
自覚症状がなく早期発見が困難な病気――定期的な検査受診を
大動脈瘤は、人体の中で最も太い血管である大動脈がさまざまな要因でこぶのように膨らんだ状態を指します。ほとんどの場合、大きくなり破裂するまで自覚症状が現れないのが特徴です。破裂後の治療は極めて厳しく、緊急手術を行わなければ命を救うことは難しくなります。仮に救命できたとしても脳梗塞、心筋梗塞といった合併症を起こす可能性があるため、定期的に検査を受けて早期に発見し、破裂する前に治療することが大切です。
もう一方の大動脈解離は突然大動脈の内膜になんらかの要因で裂け目が生じ、壁の内部に血液が流れ込む病気です。こちらも前触れなく突然発症し、命にかかわる危険がある病気のため、強い胸痛や背部痛が生じた際には、すぐに救急車を呼んでください。

診断がついた大動脈瘤の場合、まずCT検査で大動脈瘤の大きさや形状を詳細に評価します。破裂の危険性が高く治療適応のサイズとされる状態に達するまでは、定期的な経過観察を行い、治療適応となったタイミングで詳細な治療計画を立てていきます。
症例に合わせた“テーラーメード”な治療を実践
当院では大動脈の手術に長年取り組んできた経験を生かし、患者さん一人ひとりに合わせた“テーラーメード”の大動脈治療を実践しています。ステントグラフト内挿術は鼠径部からカテーテルを挿入しステントグラフト(ばねがついた人工血管)を大動脈瘤ができている部位に留置する治療法です。胸やお腹を切らないので、従来の手術と比較して傷が小さく済みます。体力の少ない高齢者の患者さんにとって術後の回復が早いこともメリットです。
当院は2016年から外科手術とカテーテル治療の両方が実施可能なハイブリッド手術室を導入しています。症例に応じて開胸して行う人工血管置換術への切り替え、あるいは両者を組み合わせたハイブリッド手術も行っています。
「難しい症例のため治療が困難」と言われたことがある方も希望を捨てずぜひ一度、当院へご相談ください。「なんとか病気を治したい」という思いに応えられるよう、患者さんに寄り添いながらよりよい治療法を考えさせていただきます。

狭心症・心筋梗塞の治療
症状だけでは判別しにくいものも――生活習慣病を指摘された場合は特に注意

狭心症・心筋梗塞は虚血性心疾患とも呼ばれ、心臓に栄養を運ぶ冠動脈が狭まり心臓への血流が滞ることによって起こる、突然死の恐れもある病気です。喫煙歴や多量飲酒、運動不足による肥満、生活習慣病などがリスク要因です。
狭心症は運動などで体を動かしたときに、胸の痛みや圧迫感を感じることが主な症状とされます。放散痛といって肩や歯に痛みが生じる場合もあります。少しでも気になることがあれば、自己判断せずにかかりつけ医に相談のうえ、日本循環器学会認定の循環器専門医がいる医療機関を受診することをおすすめします。
低侵襲なカテーテル治療を積極的に行い、入院期間を短縮
心筋梗塞は、発症してから一刻の猶予もない病気であることから当院では24時間365日の急患受け入れに加え、緊急カテーテル検査・治療ができる体制を整えています。また、狭心症の診断については患者さんをお待たせすることがないよう、場合により受診日当日に心臓CTを行い、冠動脈の状態を評価することが可能です。
また、当院では患者さんの負担軽減のため、カテーテルを使った冠動脈の検査や治療は、可能な限り橈骨動脈アプローチを採用しています。これは手首の親指側にある橈骨動脈という太い動脈からカテーテルを挿入します。全ての患者さんに適用できるわけではありませんが、従来行われていた鼠径部の血管からカテーテルを挿入する方法に比べ、体への負担を軽減することができます。止血のために長時間ベッドで安静する必要がないことから治療直後から自力でトイレにも行くことができ、入院期間も短縮されます。
診療科を越えた対応力でよりよい心臓治療を追求
当院では、若い患者さんであればより長期的に治療効果が持続すること、ご高齢で高血圧や脂質異常症など合併症の多い患者さんの場合は服用する薬を減らせるようにすることなどを念頭に治療を考えていきます。
こうした治療のためには、冠動脈の動脈硬化の状態を正確に把握し、複数の治療法から患者さんに合わせたものを選ぶ必要があります。そのために当院では、血管内超音波に加えて近赤外線を用いた光干渉断層法を用いて冠動脈を詳細に評価しています。

写真:PIXTA
複数の診療科を持つ大学病院であり、重症例に対してもチーム力を生かして診療できることが強みです。ときには心臓血管外科のバックアップのもとカテーテル治療と冠動脈バイパス術を組み合わせた治療を行うこともあります。診療科の垣根を越えて連携し、患者さんによりメリットがある治療を検討できる体制が整っていますので、ぜひ安心して受診いただければと思います。

心臓弁膜症の治療
「年のせい」と治療を受けない間に進行することも
心臓弁膜症は心臓にある、大動脈弁・肺動脈弁・僧帽弁・三尖弁に異常が生じ、血液を送りだす機能が低下する病気です。大きく分けて、弁の閉まりが悪くなって血液が逆流する“閉鎖不全症”と、弁の動きが悪くなって血液の通る道が狭くなる“狭窄症”があります。いずれも心臓に負担をかけ、放っておくとやがて心不全を引き起こします。僧帽弁で狭窄が起きている場合は、心臓内に血栓が生じやすくなり、脳梗塞のリスクも高まります。
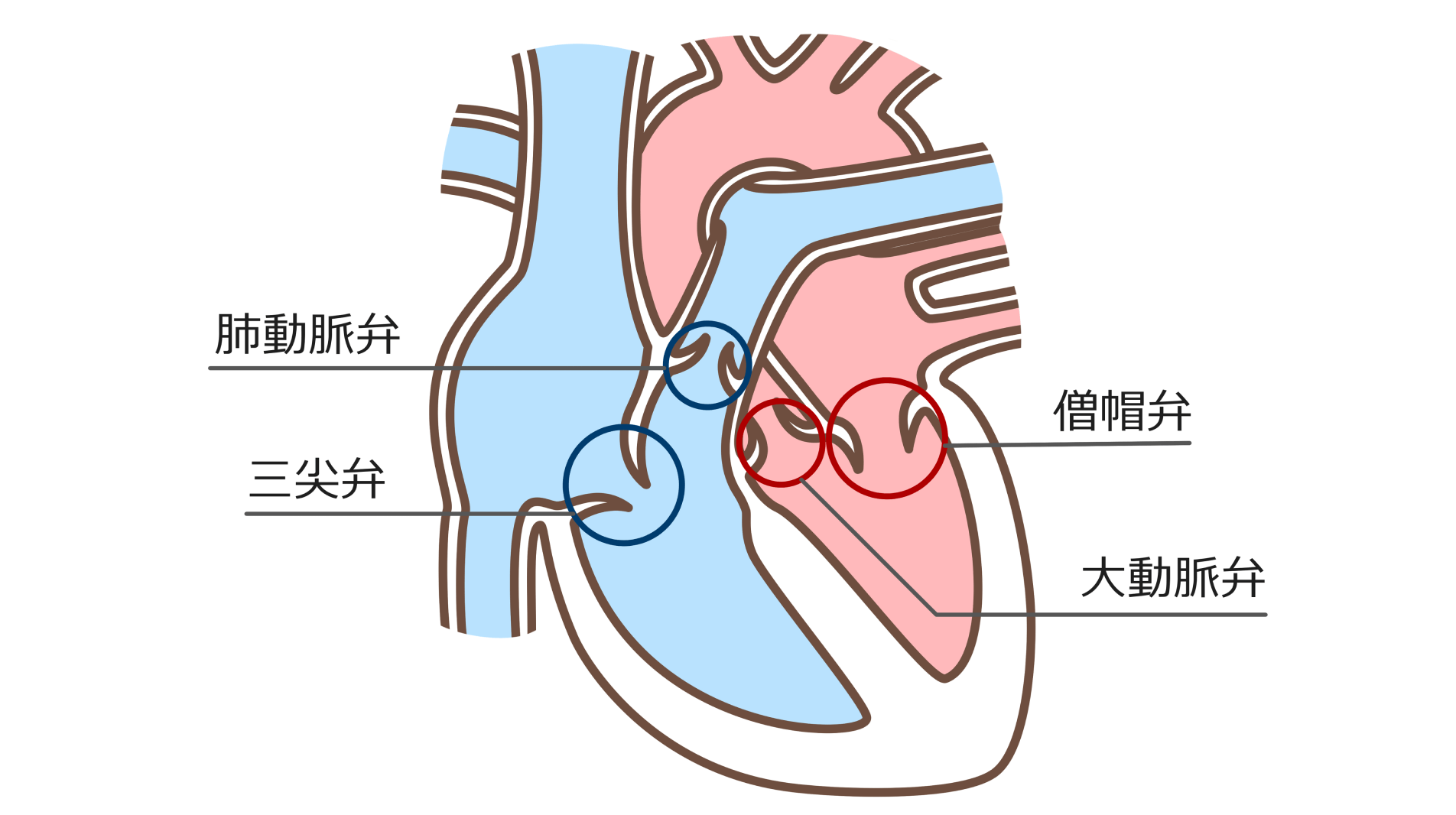
写真:PIXTA
心臓弁膜症の有病率は年齢とともに上がっています。症状は息切れや動悸ですが、中には症状がなくまったく病気に気付かない方や、症状があっても「加齢による体力の低下」と思い込み、医療機関の受診を先延ばししてしまう方もいます。
今までできていた運動ができなくなった、友人と一緒に歩いていて同じペースで歩けなくなったなどの変化を感じたら、まずはお近くの医療機関で構いませんので一度受診いただくことをおすすめします。健康診断での聴診や心電図異常がきっかけで発見されることもあるため、定期的な健康診断を受けることも大切です。
国内に29人いる低侵襲心臓手術指導医*のうち1人が在籍

当院では、心臓弁膜症の外科的治療に関して、かねてから低侵襲手術に力を入れています。2000年代初頭には、内視鏡下で行う低侵襲心臓手術(MICS)を導入しました。肋骨と肋骨の間を5~8cmほど切開して行う手術で、従来の開胸手術と比較して傷が小さいため回復が早く、切開の線が目立たないため整容的なメリットもあります。当院には日本に29人いる(2025年3月時点)低侵襲心臓手術指導医*のうちの1人が在籍しています。
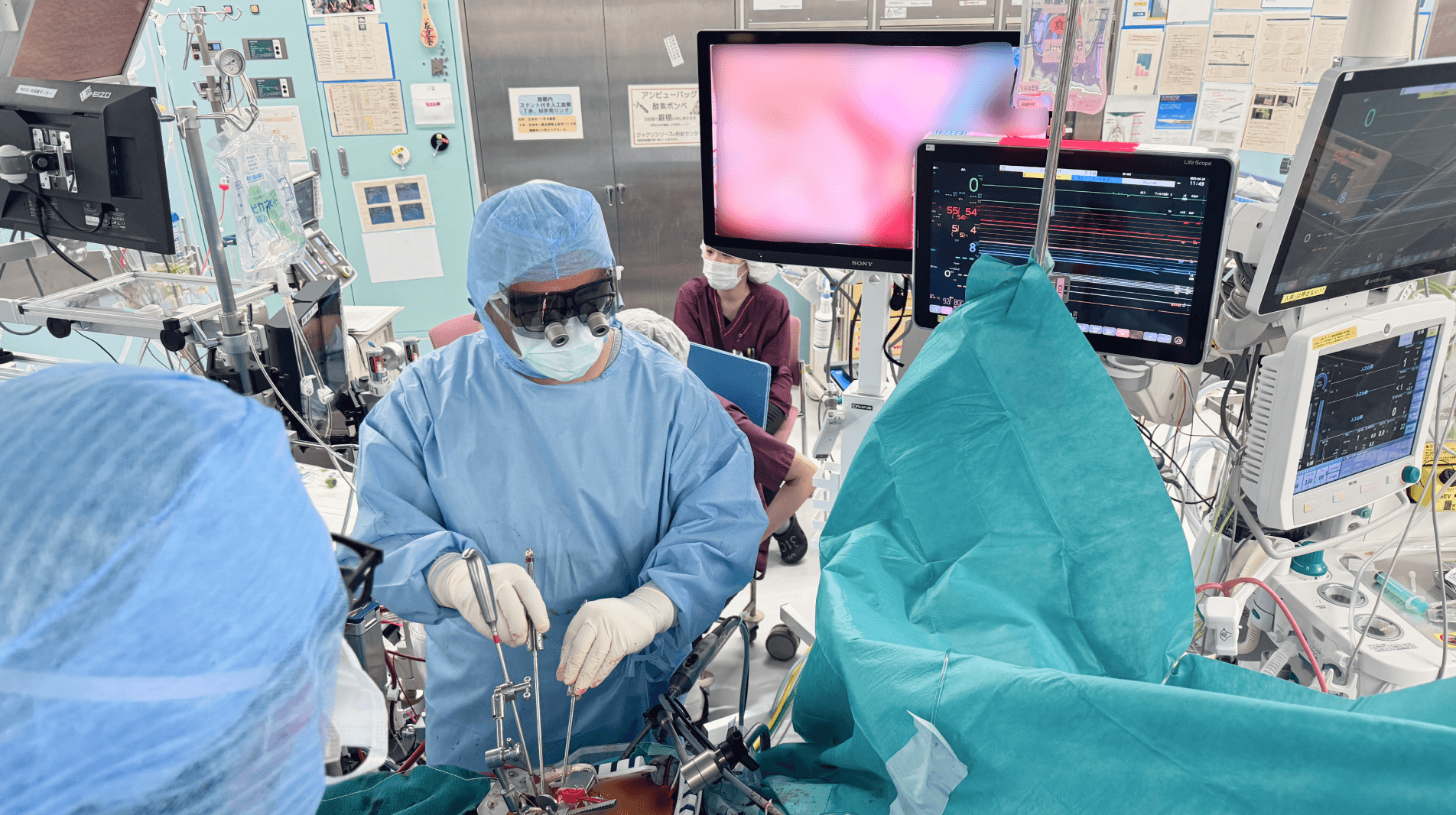
また、ほかにも低侵襲な治療としてダ・ヴィンチを用いたロボット支援下心臓手術も行っています。低侵襲手術にも合併症やリスクはありますが、当院ではリスクを医師同士で共有し、予防策を十分に講じています。あくまでも目標は手術の傷を小さくすることではなく、心臓弁膜症をしっかりと直すことです。必要に応じて従来の開胸手術に切り替える判断もしています。
日本低侵襲心臓手術学会認定 低侵襲心臓手術指導医
低侵襲のTAVI治療を導入、術後は早期の社会復帰も可能

心臓弁膜症の標準治療は外科手術ですが、近年はカテーテルを用いた低侵襲治療も進歩しています。代表的なものが大動脈弁狭窄症に対する経カテーテル大動脈弁植え込み術(TAVI)です。発祥はフランスで、日本での保険適用は2013年からです。当院は2017年から導入しており、これまで8年間にわたり経験を積み重ねてまいりました(2025年3月時点)。
TAVIによる治療は多くの場合、足の付け根から動脈にカテーテルを入れ、大動脈弁まで人工弁を運んで留置します。胸を切開しないため、高齢で体力の低下している方や肺機能が悪く長時間の全身麻酔に耐えられない方にも治療が提供できるようになりました。入院期間も短いため、早期の社会復帰が可能です。
当院は、循環器内科と心臓血管外科によるハートチームのスムーズな連携が強みです。低侵襲治療のノウハウを生かして患者さんの状況に応じた治療をご提案しますので、ぜひ安心してご相談いただければと思います。


- 公開日:2025年4月30日



