これまで、子どもの野球肘は「野球をやるから発症する」「進行を防ぐには野球をやめるしかない」と短絡的に片づけられてしまう傾向がありました。しかし、野球肘はすべての球児に発症するものではありません。そのため、今後は「なぜこの患者さんだけが野球肘となったのか」を見極める医療が必要であると、横浜南共済病院スポーツ整形外科部長の山崎哲也先生はおっしゃいます。今回は、ご両親や指導者の方にチェックしていただきたい、野球肘になりやすい子どもの特徴について教えていただきました。
野球肘の症状ー原因となる7つの問題点
「肘が痛い」といった症状は、肘への繰り返されるストレスにより生じた結果であり、それだけに目を向けては本質的に治療にはなりませんし、野球肘という慢性的な故障を負う子どもを減らすこともできません。
まずは、なぜ沢山の球児の中からその患者さんのみが野球肘となったのか、原因を見極めることが大切です。
野球肘の原因となる問題点をみつけるためにチェックすべきポイントは、大きく7項目あります。
- 発育期(成長期)かどうか?
- 体に左右差や姿勢異常がないか?
- 動きに「硬さ」や「乱れ」がないか?
- 筋肉に「弱さ」がないか?
- 関節に「緩み(ゆるみ)」がないか?
- 投球フォームは?
- 練習時間・投球数は?
上記の問題点について、詳しく解説していきましょう。
なぜ、成長期の子どもは野球肘になりやすいのか?
最初の項目には、「発育期(成長期)かどうか?」という点をみる必要があると記しました。これは、簡潔に述べるならば、子どもとは「大人の小型版」ではないからです。
子どもの骨は、大人の骨に比べ柔らかく未熟であり、関節軟骨も脆弱です。そのため、外力などのストレスに弱く、損傷しやすいという特徴があります。

大人の場合、上の図のように一本の骨があり、その両端に軟骨というやわらかい結合組織があります。
一方、成長期の子どもの骨には「骨端線(こったんせん)」という軟骨組織があります。軟骨は骨と骨の間にサンドイッチされており、なんらかの外力が加わったとき、この軟骨部分が損傷しやすい構造になっているのです。
野球肘には内側型と外側型がある
たとえば、1960年代に命名された肘の内側型の野球肘である「リトルリーグ肘」は、肘の成長軟骨に起こる成長期特有の問題です(病態の詳細は上腕骨内側上顆下端の骨軟骨障害や骨端線損傷です)。リトルリーグ肘は、肘の内側に引っ張るストレスが加わることで起こります。

これとは逆に、肘の外側が圧迫され、軟骨部分が損傷される野球肘もあり、代表的として「離断性骨軟骨炎」が挙げられます。
離断性骨軟骨炎とは? 100人に野球少年の1~3人の割合で起こる野球肘
離断性骨軟骨炎とは、肘のオーバーユースなど、ストレスが繰り返し加わることが原因で、軟骨やその下の骨(軟骨下骨)が壊死し、脆弱化していく野球肘です。
進行すると軟骨が軟骨下骨とともに離断し、「関節遊離体」となってしまい、この場合は手術も考慮します。この下関節遊離体は、俗に「関節ネズミ」とも呼ばれています。
離断性骨軟骨炎の原因-受動喫煙による血流障害も原因のひとつ
では、離断性骨軟骨炎を防ぐためには投球をしなければよいのかというと、答えは“NO”です。離断性骨軟骨炎の患者さんには投球動作をしないサッカー選手もおり、原因は肘のオーバーユースだけとはいえません。兄弟発生などもみられることから、現在考えられている離断性骨軟骨炎の原因には、以下のようなものがあります。
- 内的要因
- 血流障害
- 遺伝的素因
微小循環での血行障害も離断性骨軟骨炎の原因のひとつと考えられており、指導者の喫煙による「受動喫煙」も問題視されています。
離断性骨軟骨炎は早い段階ならば自然治癒する-野球肘検診の重要性

離断性骨軟骨炎の病期は、上図のように3期に分類することができます。このうち、ステージ1とステージ2の初期であれば、しばらくの期間投球動作をせず肘を休めることで自然治癒する見込みもあります。
しかしながら、自然治癒可能なステージでは「痛み」などの症状が現れず、ほとんどの子どもたちは手術も考慮せねばならない病期に進行した段階で、はじめて病院を受診します。このように早期発見が難しい点が、離断性骨軟骨炎という病期の難しいところであると感じています。
離断性骨軟骨炎は100人に1~3人の割合で起こる病気ですから、私たちの使命の一つはこの1~3人を痛みがない時期に見つけ出すことであると考えます。そのために、実施しなければならないものが「野球肘検診」です。
離断性骨軟骨炎は、大掛かりなレントゲン検査をせずとも、簡便なエコー検査によってみつけることが可能ですので、院外での検診は比較的行いやすいといえます。
しかし、野球肘検診の必要性は現時点では広く理解されてはおらず、また、費用も地域により変動があります。
少子化がすすむ日本の子どもの健康を守るための検診ですから、行政や野球に関わる企業が受診の勧奨を行うのもよいのではないかと考えます。
体に左右差や姿勢異常がないか?
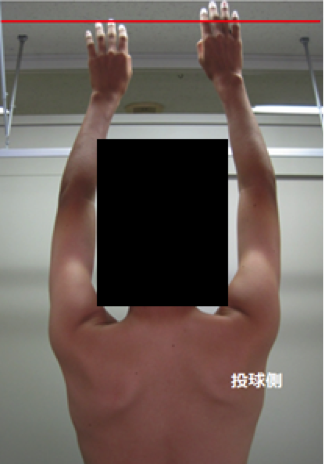
お子さんの肩甲骨や手の高さを後ろからみる
肩甲骨とは、腕の骨の付け根であり土台ともいえる重要な存在です。肩甲骨が理想的な位置にない場合、上腕がうまく固定できないため、肩の機能が低下し、その負荷は肘が抱えることとなります。ですから、投球側の肩甲骨が正しい位置にない子どもの場合、野球肘になるリスクは高まります。
肩甲骨のズレは自分では気づきにくい問題ですので、保護者や指導者がお子さんを後ろからみて確認することをおすすめします。
【チェックポイント】
●「気をつけ」の姿勢のときの肩甲骨の左右の高さを確認する
●お子さんに両手をあげてもらい、左右の手先の高さにズレはないか確認する
また、ご自身の上半身を鏡でみて、乳首の高さに左右差はないかセルフチェックするのもよいでしょう。
スマホや小型ゲームの流行により骨盤後傾位の子どもが増えている
また、近年ではスマートフォンや小型のゲーム機器の流行により、座ったとき、イラストのように骨盤が後傾してしまう子どもが増加しています。
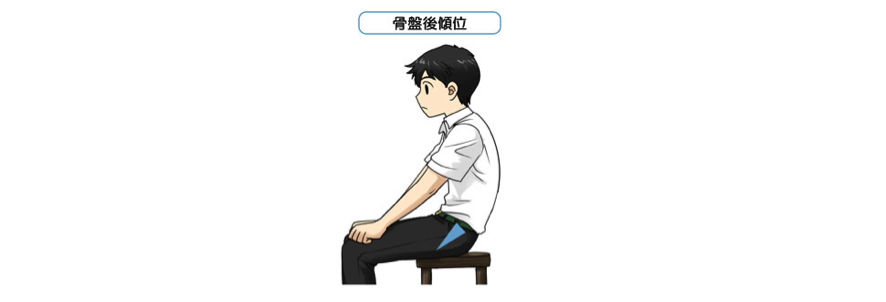
この姿勢が癖づくと、立位のときも骨盤後傾位となってしまい、投球フォームにも影響を及ぼします。
骨盤が後傾していると、投球時片足を上げた「片脚立位」のときに、下肢の体幹が不安定になるため、全身の別の部位が余分なストレスを受け、負荷を代償してバランスを保とうとします。たとえば、イラストのように「肘下がり」の投球フォームになっている球児も多々見受けられます。
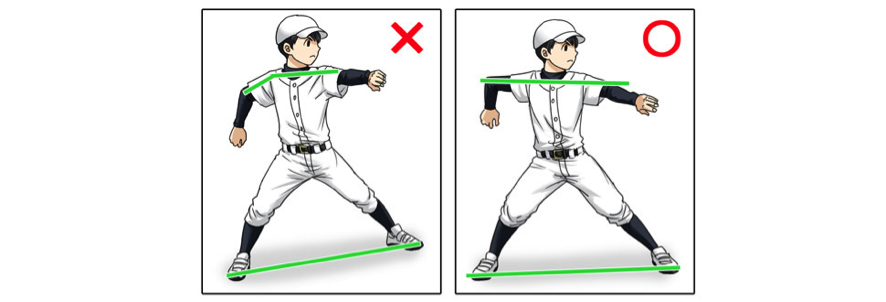
骨盤は背骨を介して肩甲骨と連動しているため、上半身のみならず、全身に歪みがないかチェックすることが大切なのです。
肩関節や股関節の「硬さ」も肘への負担増加の原因になる
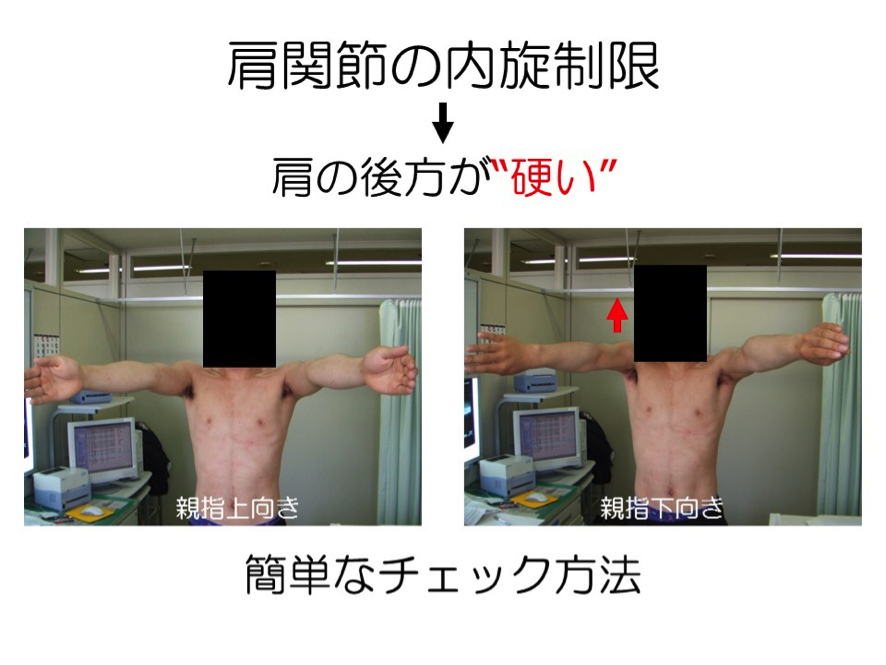
肩関節の柔軟性が低下すると、低下分を補うために生じる負担を肘が背負うこととなります。肩関節の「硬さ」をみるためには、肩関節の内旋可動域をチェックすることが有効です。野球肘の有無にかかわらず、野球選手においてはかなりの確率で、投球側の内旋可動域が減少しています。特に野球肘の選手の場合は、投球側の可動域の減少が顕著に現れますので、指導者の方などが日ごろからチェックして、硬さのある子どもにはストレッチをするよう指導しましょう。
【チェック法】
写真のように子どもを仰向けに寝かせ、肩甲骨の動きに制限を課した状態で、左右両方の肩関節の動きをみます。

写真では、右側の(投球側)肩甲骨の動きに「硬さ」があることがわかります。
肩関節の硬さをセルフチェックする方法
肩関節の内旋可動域の左右差は、鏡を使いご自身でチェックすることもできます。
【チェック法】
- 両腕を「前ならえ」をするように同じ高さに持ち上げ、軽く開きましょう。
- 親指が下に向くよう肩関節を内旋させます。(※内旋=内向きに回すこと)
→ 投球側の肩の後方が硬くなっている方は、投球側の肩から腕が上がり気味になります。
股関節の硬さもあわせてチェックしよう
肩関節と共に、股関節の「硬さ」も確認してみましょう。子どもにうつぶせに寝てもらい、ふくらはぎが「逆ハの字」になるように膝を曲げてもらいます。

写真のように、左右の開きに差がある場合は、ストレッチなどが必要です。
股関節の内旋可動域が狭いと、投球時の体の回転や体重移動が正常にできず、結果として肘など、別の部位への負荷が増加します。
野球ボールを投げる動作は左右アンバランスな動きですので、多くの野球選手の肩関節や股関節の柔軟性には左右差がみられます。ぜひご自宅や練習場で確認してみてください。
投球側の腕の筋肉に「弱さ」がないか?

野球肘の選手によくみられる現象ですが、図に示すような抵抗テストを行うと、投球側の肩から腕に力が入らない「脱力現象」がみられます。
これは、肩甲骨の体幹への固定性が低下しているために起こる現象です。
肩甲骨周囲の筋肉や腱板機能の低下は、肘の痛みを主訴としてきた選手の診察では見逃されがちですが、野球肘の早期発見や予防のために、ぜひともチェックしていただきたい項目です。
関節に「ゆるみ」はないか?
「柔らかい」と「ゆるい」の微妙な違いは専門家が見極める
前項では、関節の「硬さ」が野球肘のリスクになると述べました。逆に、関節が「柔らかい」場合、多くはスポーツ選手にとってポジティブなことであると捉えられますが、「ゆるい」場合は、スポーツ障害の原因となることもあります。「柔らかい」と「ゆるい」は、同じ性質を表現している言葉であり、医学的には関節弛緩性といわれています。

また、投球動作により後天的に関節組織が「ゆるむ」こともあり注意が必要です。ポジティブな意味で使用される「柔らかい」と、ネガティブなニュアンスの「ゆるい」の違いを見極めるのは一般のご家庭では難しいものですので、私たち専門家が確認すべき項目です。
同様に、野球肘の原因となる問題点のひとつとして冒頭に挙げた「投球フォーム」の評価も、スポーツ整形外科医をはじめとする専門家が行う項目です。
練習時間、投球数には年齢ごとに目安がある
投球数については、日本臨床スポーツ医学会が以下のように提言しています。強いエビデンス(科学的根拠)はないものの、遵守すると障害の発生率は減少するとの報告がなされています。
小学生
1日50球以内
週200球以内
中学生
1日70球以内
週350球以内
高校生
1日100球以内
週500球以内
ただし、この投球数を遵守することは現場で本当に可能なのかというと、現時点では難しく、今後の課題であるといえます。
球児本人は「投げれば投げるほど強くなる」と思ってしまうものですので、指導者の方が目安を知り、ブレーキをかけてあげることが重要です。
野球肘の予防法-指導者やお父さん・お母さんへ
日ごろから選手の全身のチェックを行うほか、以下に掲げる項目を実践しましょう。
●活動計画を作り、スローイングのオン・オフの期間を設けること。
●肘に痛みが生じたときは、疼痛を誘発する動作を全て禁止すること。1~2日経過しても痛みが持続する場合は医療機関を受診してください。
●野球肘検診を受診する。野球肘検診については、次項で詳しく解説します。
野球肘検診-神奈川県横浜市の場合
前述したとおり、難治性の野球肘の一つである離断性骨軟骨炎には、自然治癒可能な病期がありますが、この時点では痛みは現れません。逆に言えば、患者さんが病院に来るのを待っていては、手遅れになることもあるということです。
そこで、早期発見のために私たちが注力しているのが「野球肘検診」です。横浜南共済病院のある横浜市では、医師を中心とした組織を立ち上げ、一斉野球肘検診を実施しています。
2013年から2015年の2年間の統計によると、横浜市全体の小学校5年生、6年生のうち、約1500名が野球肘検診を受診しています。このうち、離断性骨軟骨炎の疑いがあると診断された子どもは2.4%であり、1~3%といわれる離断性骨軟骨炎の発症頻度とほぼ同じ割合となりました。
野球肘検診の受診者を増やすために-今後の課題
ただし、約1500名という数字は全市の子どもの数を考えると非常に少ないものです。受診の勧奨や、より多くの子どもが受診できる仕組みづくりに、引き続き力を入れていく必要があると感じています。
【受診料について】
たとえば、受診料については全国での均一化や引き下げを考慮すべきでしょう。横浜市では、受診料を1人500円と定めていますが、これを高いと感じるご家庭もあります。
※ただし、自由診療でエコー検査を受ける場合は3,500円の自己負担額が生じますので、費用面をとってみても、やはり検診を利用するのがよいといえます。
【受診方法について】
現在は地域の指導者に野球肘検診の実施について連絡し、球児たちを連れてきてもらうという形をとっています。ですから、受診者を増やすためには各チームの指導者に、野球肘検診の意義を理解していただく機会を設ける必要があります。
また、指導者ではなく親御さんに連れてきてもらう形をとれば、ご自分のお子さんの健康にかかわることですから、受診される方も増えるのではないかと考えます。
【実施団体について】
地域ごとに設けられている医師会では、動ける範囲にも限界があります。現在、横浜南共済病院近郊で野球肘検診を実施しているのは横浜市と川崎市のみですが、神奈川県だけをみても、横須賀市や藤沢市など、野球肘検診を必要とする地域は無数にあります。
より大きな枠組みで子どもたちの健康を守るためのひとつのアイデアとして、日本野球機構(NPB)や球団のオーナー企業などが、検診を主導するのもよいのではないかと考えます。たとえば、プロ野球選手による野球教室と野球肘検診をセットで行えば、積極的に受診したいと考えるお子さんやご家庭も増えるのではないでしょうか。
子どもが慢性的な障害を負うことなく、安全に野球に取り組めるよう、様々な関係機関が連携して検診活動の普及に取り組んでいくことが重要です。
横浜南共済病院 院長補佐 スポーツ整形外科部長
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連の医療相談が1件あります
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「離断性骨軟骨炎」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。