未破裂脳動脈瘤が発見された場合、経過観察でよいのか治療を行うべきなのか、専門の医師とよく相談することが大切です。そして、破裂リスクが高く、経過観察をするより治療を行うべきと判断された場合、破裂を未然に防ぐための予防手術が行われます。
未破裂脳動脈瘤の治療には、開頭クリッピング術(開頭手術)とコイル塞栓術(血管内治療)という2つの治療法があります。どちらの方法が適切であるかは、症例ごとに検討する必要があります。今回は、脳動脈瘤の治療法や病院を選ぶ際に注目すべきポイントについて、埼玉県立循環器・呼吸器病センター 脳神経センター長・脳神経外科科長 兼 診療部長 吉川 雄一郎先生にお話を伺いました。
開頭クリッピング術(開頭手術)
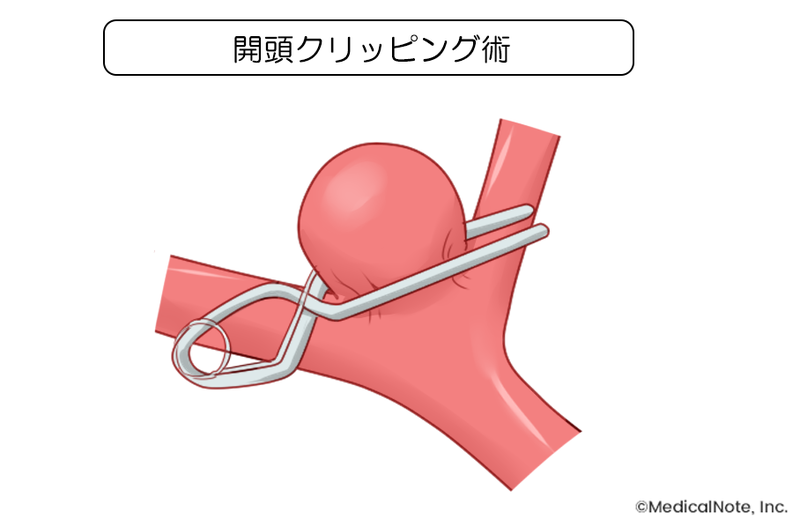
開頭クリッピング術とは?
開頭クリッピング術は、皮膚を切開し、頭蓋骨の一部を外し、手術用顕微鏡を使って脳の隙間を丁寧に剥離して脳動脈瘤に到達します。脳動脈瘤を直接観察しながら、チタン製のクリップで脳動脈瘤の根元を挟んで脳動脈瘤内への血流を遮断する手術です。
開頭クリッピング術のメリット
手術では、手術用顕微鏡を用いて脳動脈瘤の状態を直接観察します。そのため脳動脈瘤の壁のどの部分が破れやすいか、脳動脈瘤周囲の大切な血管がどこから出ているのか、どのように神経と接しているのか、といったさまざまな情報を得て、安全性や確実性の高い脳動脈瘤内への血流の遮断を行うことができるのがメリットです。また、開頭クリッピング術は、後述のコイル塞栓術と比較して再発率が低いのもメリットです。コイル塞栓術は細い金属の紐のようなものをこぶの中に詰める手術なので、詰め物の隙間から血流が再開してしまうリスクがあります。開頭クリッピング術は、こぶの根元をクリップで閉じるので、詰め物をするよりも血流が再開しにくくなります。
開頭クリッピング術のデメリット
直接脳に触れるため、脳に対する負担(侵襲)は後述のコイル塞栓術と比較し高いといえます。一方で、出血や脳梗塞などの合併症の発症率は、コイル塞栓術と比較して大きくは変わらないといわれています。
コイル塞栓術(血管内治療)
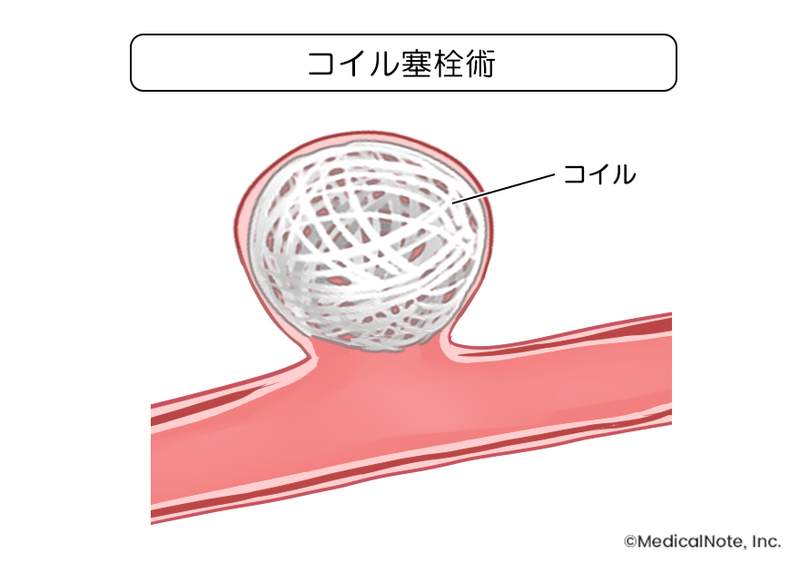
コイル塞栓術とは?
コイル塞栓術は、レントゲン透視装置を使って、血管の中からカテーテル(細い管)を脳動脈瘤まで誘導し、プラチナ製の糸のようなものを脳動脈瘤の中に詰めることで、血流を遮断する治療です。
コイル塞栓術のメリット
開頭手術と比較して傷は小さく、骨を外すこともありません。また、脳や神経に直接触れることなく、脳動脈瘤を血管の内側から治療できるため、体への負担が抑えられる点がメリットです。また、開頭手術ではアプローチが難しい場所にある脳動脈瘤に対しても、カテーテルでは比較的容易にアプローチできる場合もあります。
コイル塞栓術のデメリット
開頭クリッピング術と比べて、再発のリスクが高いことがデメリットです。治療後、時間経過とともにコイルがしぼんでいき、脳動脈瘤の内部への血流が再開通してしまったり、血流の再開通により脳動脈瘤がさらに増大してしまったりすることもあります。そのため再治療を必要とすることもしばしばあります。
また、治療中に脳動脈瘤の破裂をきたすようなトラブルに遭遇した場合には開頭手術と比べて対処法が限られるため、生命に危険が及ぶような重篤な状態に陥ることもあります。
脳動脈瘤の治療選択のポイント
脳動脈瘤の治療に求められること
開頭クリッピング術とコイル塞栓術のどちらが適しているかは症例ごとに異なりますが、その判断には、次の3つの要素が重要であると考えています。
根治性(長期間にわたって再発しない)
脳動脈瘤の治療においてもっとも重要なことは根治性だと考えています。再発してしまうと再び脳動脈瘤が破裂するリスクにさらされます。脳動脈瘤が長期間にわたって消えていることは、治療を行ううえで一番大切なことといえるでしょう。
安全性(合併症の起こるリスクが低い)
どんな名医であっても合併症ゼロとは言い切れません。しかし、できるだけ合併症なく、治療後も治療前と変わらない生活を送れることは未破裂脳動脈瘤の治療においては常に目指すべき目標です。合併症をできる限り少なくできるよう、治療選択を行うこともとても大切です。
低侵襲性(体への負担が少ない)
前述のとおり、開頭クリッピング術に比べてコイル塞栓術は低侵襲です。しかし、コイル塞栓術に適した脳動脈瘤かどうか、根治性と安全性はどうか、そうしたことを十分に考慮し、総合的に判断する必要があります。
脳動脈瘤の治療方針をどのように考えるか
近年、脳動脈瘤の治療は、体への負担が少ないコイル塞栓術のほうが好まれる傾向にあり、コイル塞栓術の治療件数は年々増えています。私たち埼玉県立循環器・呼吸器病センターでも、開頭クリッピング術とコイル塞栓術とを比較して、どちらの治療を行ったとしても同程度の根治性と安全性が保障され、良好な治療成績が得られると予測されるケースでは、まずコイル塞栓術を検討するようにしています。
一方で、脳動脈瘤そのものが重要な血管から発生していてコイル塞栓術が難しいケースや、脳動脈瘤の大きさや形、性状によっては、開頭クリッピング術のほうが根治性、安全性ともに高い場合もあり、そうした場合は開頭手術を選択します。
病院選びの際に注目すべきポイント
脳動脈瘤が見つかったら、治療を行ったほうがよいのか、経過観察でよいのか、十分に検討し方針を決めなくてはなりません。また、治療したほうがよいと言われた場合でも、どこの病院で治療してもらうかを決めることは、とても難しい重要な問題です。
治療方針を決めたり手術したりする病院を選ぶ1つの基準は、開頭クリッピング術とコイル塞栓術、どちらの治療も行うことが可能で、かつ一定以上の脳動脈瘤手術件数がある病院ではないかと考えます。当院には開頭手術の専門チーム(脳神経外科)と血管内治療の専門チーム(脳血管内治療科)とがあり、症例一つひとつに対してどちらの治療が適切かをスタッフ全員で協議して治療方針を決めています。そのため、血管内治療で難しい場合でも開頭手術で十分治療が可能な場合もありますし、もちろんその逆もあります。お互い補完しながら適切な治療方針を決めることができます。
また、手術を受けるメリットだけでなく、デメリットをきちんと説明してくれるかどうかも病院を決める際の大切なポイントです。手術の種類を問わず、合併症や死亡のリスクはゼロではありません。また、脳の手術を受けるのは誰もが不安で、できることなら手術を受けずに済ませたいと感じていることでしょう。そういった患者さんの気持ちを受け止めて、患者さんが知りたい情報を誠実に提供し、できることとできないことをはっきりと示してくれる病院を選ぶことが重要です。
脳動脈瘤の治療に不安を抱えている患者さんへ――吉川先生からのメッセージ
脳動脈瘤の治療や脳動脈瘤を抱えていることに対してほとんどの患者さんは不安を抱えていらっしゃいますしその不安はさまざまです。
いつ破裂するか分からない脳動脈瘤を抱えていることに対する不安や、手術が成功するかどうかに対する不安はもちろんあることでしょう。しかしそのほかにも、入院中に家に残された家族の生活の心配や、入院が長期にわたった場合の仕事の不安といった、病気や治療そのものだけではないさまざまな不安もあります。私は、診察の際にできるだけこうした患者さんの不安と丁寧に向き合うよう心がけています。術後、「術前に十分に相談に乗ってもらったおかげで、手術を受ける決心ができ、安心して手術を受けることができた」といった感謝の手紙をいただくことも少なくありません。そういった患者さんからの言葉に私自身も励まされています。患者さんの抱える不安や背景にきちんと向き合い、患者さんの心の負担を和らげることから脳動脈瘤の治療は始まっていると考えています。脳動脈瘤のよりよい治療につなげるためにも、手術を始める前に心配なことを一つひとつ一緒に乗り越えていければと思います。
埼玉県立循環器・呼吸器病センター 脳神経センター長/脳神経外科科長/脳卒中センター長
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
埼玉県立循環器・呼吸器病センター 脳神経センター長/脳神経外科科長/脳卒中センター長
吉川 雄一郎 先生日本脳神経外科学会 脳神経外科専門医・脳神経外科指導医日本脳卒中の外科学会 技術指導医日本脳卒中学会 脳卒中専門医・脳卒中指導医
2002年より九州大学で脳神経外科医師としてキャリアをはじめる。2014年より、埼玉医科大学国際医療センターにおいて脳動脈瘤手術の実績を積む。巨大脳動脈瘤などの高難度脳動脈瘤に対するクリッピングや脳血管バイパスを駆使した手術を実践しており、くも膜下出血後の脳血管攣縮の研究でも医療の進展に貢献。現在、埼玉県立循環器・呼吸器病センターにて脳神経センター長・脳神経外科科長、脳卒中センター長を兼務。
吉川 雄一郎 先生の所属医療機関
「未破裂脳動脈瘤」を登録すると、新着の情報をお知らせします
本ページにおける情報は、医師本人の申告に基づいて掲載しております。内容については弊社においても可能な限り配慮しておりますが、最新の情報については公開情報等をご確認いただき、またご自身でお問い合わせいただきますようお願いします。
なお、弊社はいかなる場合にも、掲載された情報の誤り、不正確等にもとづく損害に対して責任を負わないものとします。
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。

