概要
子宮頸部異形成は、子宮の入り口である子宮頸部の細胞が正常ではない形に変化した状態であり、子宮頸がんになる可能性のある“前がん病変”と位置づけられています。主な原因はヒトパピローマウイルス(HPV)の持続的な感染です。そのため、子宮頸部異形成の予防にはHPVワクチンの接種が有効と考えられています。また、自覚症状がないため、子宮頸部異形成の発見には定期的な子宮頸がん検診が重要です。検診で異常が見つかった場合は、コルポスコピーや組織診などの精密検査によって異形成の程度(CIN1~3)が診断されます。治療方針は異形成の程度によって異なり、軽度異形成(CIN1)から中等度異形成(CIN2)では経過観察が基本となります。CIN2の状態が続く場合や高度異形成(CIN3)の場合などでは、がんへの移行を防ぐために円錐切除術などの治療が検討されます。
近年、HPV感染の若年化が進み、20~30歳代での子宮頸部異形成および子宮頸がんの発見が増加しています。
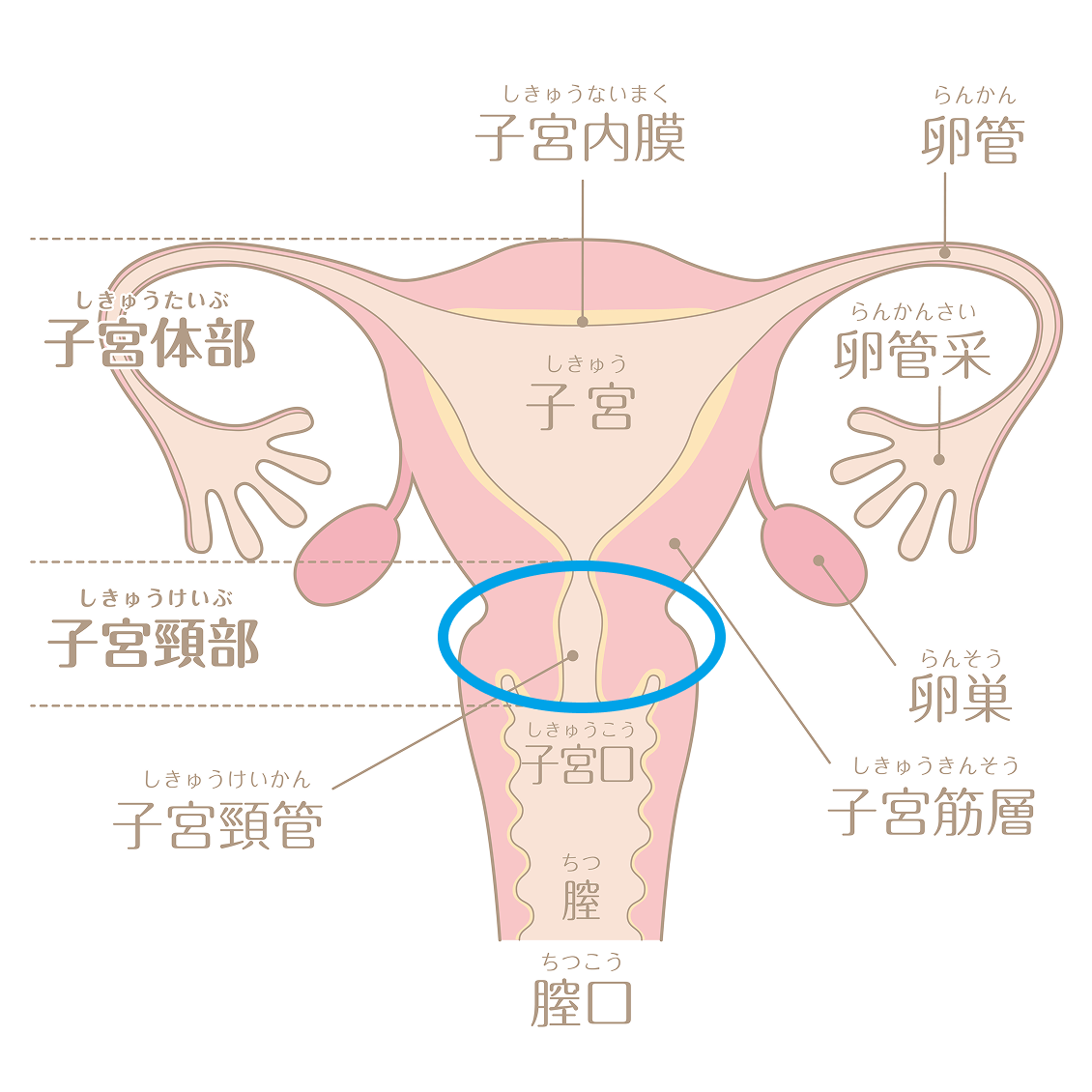
イラスト:PIXTA/加工:メディカルノート
原因
子宮頸部異形成の発生には、主にHPVの感染が関与していることが明らかになっています。HPVは性交渉の経験がある多くの女性が一生に一度は感染するとされるウイルスですが、感染者の約80~90%は自己免疫力によってウイルスが自然に排除されると考えられています。しかし、一部のケースでウイルスが排除されずに長期間感染が続く“持続感染”の状態となり、数年以上の時間をかけて細胞が徐々に正常でない形に変化し、子宮頸部異形成を生じさせることがあります。その後、子宮頸部異形成はCIN1、CIN2、CIN3の順に進行し、最終的に子宮頸がんになる可能性があるといわれています。
症状
子宮頸部異形成の段階、さらにはごく初期の子宮頸がんでは、痛みや出血といった自覚症状はありません。子宮頸がんになり、さらに進行した場合には月経以外の不正出血、性交渉時の出血、普段と違うおりもの、下腹部痛などの症状が現れることがあります。
検査・診断
子宮頸部異形成の検査と診断は、まず子宮頸がん検診が行われ、異常がみられた場合には精密検査により異形成の診断がなされます。
子宮頸がん検診
問診、視診とともに子宮頸部の細胞診あるいはHPV検査のいずれかの検査が行われます。子宮頸部細胞診は子宮頸部を綿棒やブラシでこすって細胞を採取し、子宮頸部異形成や子宮頸がんを疑う細胞の有無を調べる検査です。また、今後HPV感染の有無が子宮頸がん検診に導入される可能性があります(2025年現在、HPV検査は一部の自治体のみで実施)。
精密検査
子宮頸がん検診で異常が指摘された場合に行われます。子宮頸部を拡大鏡で詳しく観察する“コルポスコピー”、異常が疑われる部分の組織を少量採取して調べる“狙い組織診(生検)”などがあります。
異形成の程度
精密検査の結果を総合的に評価し、最終的に組織診によって異形成の程度が確定されます。以下のようにCIN1~3の3段階に大きく分けられています。
- CIN1……子宮頸部異形成が上皮の下1/3にみられる状態
- CIN2……子宮頸部異形成が上皮の下2/3にみられる状態
- CIN3……子宮頸部異形成が上皮内の全ての層にみられる状態
治療
治療方針は、異形成の程度に基づいて検討されます。
CIN1
多くは自然に正常な状態へ戻るといわれているため、通常は治療を行わず、6か月ごとに経過を観察します。
CIN2
病変の状態やHPVの型、妊娠の有無などを考慮し、経過観察となる場合と、後述のCIN3に準じた治療が選択される場合があります。
経過観察となる場合
基本的には3~6か月ごとに経過を観察します。特に妊婦の場合は治療による胎児への影響を考慮して、原則として経過観察になります。
治療が選択される場合
CIN1、2と診断された場合、HPVの型を保険診療で検査することが可能です。その結果、がんになりやすいHPVの型(16,18)に感染している場合や、妊婦以外で1~2年以上経過観察しても自然に子宮頸部異形成が消えない場合、患者本人の希望がある場合、経過観察が難しい場合に治療が選択されます。
CIN3
がんへの進行リスクが相対的に高いと考えられるため、原則として治療が検討されます。
主な治療法は、子宮頸部の病変部を腟側から円錐状に切除する“円錐切除術”です。この手術は、病変を取り除くと同時に、切除した組織を詳しく調べることで、より正確な診断を確定する目的も兼ねています。電気メスやレーザー、高周波電流、超音波などを用いて手術が行われます。しかし、いずれの方法でも子宮頸部を切除するため、わずかに子宮頸部が短くなり、将来妊娠した場合にやや流早産のリスクがあります。円錐切除術による検査で、病変ががんでないと診断された場合は治療終了です。
また、病変部が全て見えており、CIN3以上の病変が確実に存在しないと考えられる場合、施設によってはレーザーの熱で異形成を消失させる“レーザー蒸散術”が行われる場合があります。レーザー蒸散術では、組織を切り取らないために病理組織の確認ができません。また、円錐切除術より再発リスクが高いとの報告もあります。
予防
子宮頸部異形成の予防には、原因となるHPV感染を防ぐことが重要と考えられています。唯一の予防法は、HPVワクチンの接種です。HPVワクチンは、子宮頸部異形成や子宮頸がんの原因となる特定のハイリスク型HPVの感染を予防する効果が認められており、公費接種も行われています。日本では2025年現在、小学校6年生から高校1年生までの女子が公費接種の対象です。副作用としては、接種後に痛みや赤み、腫れなどが生じる可能性があります。非常にまれですが、手足の力の入りにくさや呼吸困難などの症状が現れることもあります。
また、定期的に子宮頸がん検診を受けることで、自覚症状のない子宮頸部異形成の段階で病変を発見し、がんへの進行を防ぐための適切な管理や治療につなげることも大切です。
「子宮頸部異形成」に関する
最新情報を受け取ることができます
処理が完了できませんでした。時間を空けて再度お試しください