
骨延長術とは、外傷や先天的な疾患による長管骨の短縮もしくは変形に関して、創外固定器という器械を装着して行う治療法です。骨延長術の対象となるケース・適応疾患について、熊本大学病院整形外科の中村英一(なかむら えいいち)先生にお話を伺いました。
骨延長術を実施する際の条件について
外傷もしくは先天性疾患による長管骨の短縮・変形を対象とする
先述の通り、骨延長術の対象となるケースは外傷、もしくは先天性疾患による長管骨の短縮・変形です。
一般的に、下肢長管骨の短縮・変形による脚長不等(きゃくちょうふとう:下肢の長さに左右差がある状態)で5cm以上の差がある場合には、成長期であっても骨延長術による補正を推奨しています。なぜなら脚長不等を放置すると、隣接する関節に負荷がかかったり、背骨が曲がったりするという悪影響が起こり得るからです。しかしながら、幼少期から創外固定器を用いた治療を行う場合、複数回の骨延長術が必要となるケースが多く、本人や家族にとって負担が大きいという問題があります。骨延長術については、専門家の指示のもと、ケースごとに治療を選択しましょう。
医療保険診療の適用は機能障害の有無、社会的制限の大きさによって判断される
骨延長術の対象となる患者さんの範囲に関する最終判断は、現在、各医療施設の判断に委ねられています。しかし骨延長術にはピン刺入部感染など合併症のリスクもあり、また、創外固定器を長期間装着する必要があることから、整形外科領域における骨延長術の医療保険の適用は、機能障害や社会的制限の有無を目安に設定されています。
機能障害とは、原因疾患によって腰痛や隣接関節の痛みなどがみられ、歩行など日常生活動作に支障の出ている状態をさします。社会的制限とは、身長が低いことで社会生活に支障がある状態です。たとえば車の運転では、足が短いためペダル操作が困難であるため、140cm未満の身長の場合免許の取得には適正相談が必要であること参照図2A)や自動販売機や公衆電話が140cm以上の成人を基準に作られていることなどから手が届きにくい(参照図2B)など、社会的制限が大きくなります。

【整形外科領域における骨延長術の医療保険適用範囲】
- 原因疾患による機能障害の有無
- 低身長による社会的制限(目安:身長140cm未満)
骨延長術の対象となるケースの例
骨延長術の対象となる患者さんのケースには、外傷、先天性疾患を合わせて以下のようにさまざまな種類があります。
- 外傷
- 軟骨異栄養症(軟骨無形成症や軟骨低形成症)などの先天性骨系統疾患
- 先天性中足骨短縮症
- 変形膝関節症(O脚)
外傷
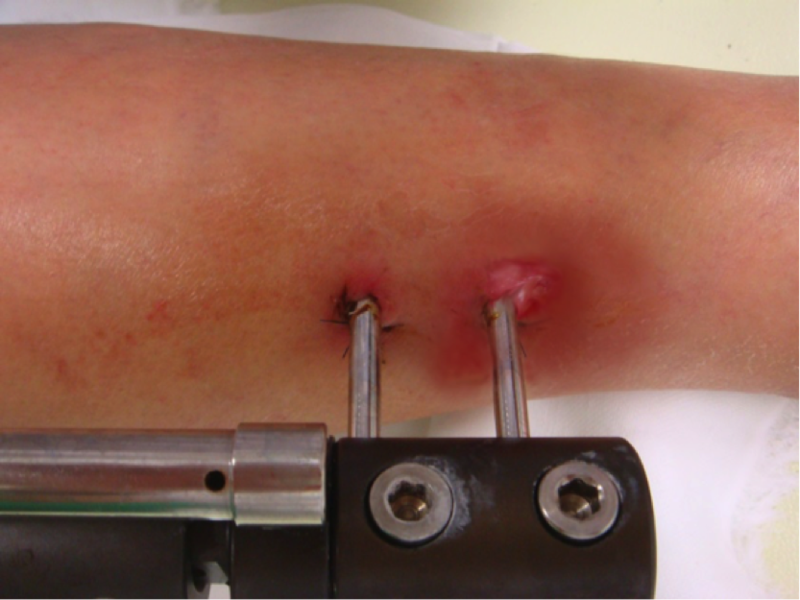
外傷によって長管骨が短縮あるいは変形した場合、創外固定器を用いて骨延長術を行うことがあります。事故による全身外傷の場合、原則としてまず頭部・胸部・腹部の生命にかかわる外傷を優先的に治療し、この間骨盤や四肢骨の骨折に対し創外固定器を用いて骨折部を安定させ、生命維持の状態が安定したのち、髄内釘などによる2期的骨接合術へ切り替えるかを検討します。その後、骨癒合は得られたものの、四肢骨の変形や短縮が残存し、必要な場合に骨延長術の適応となります。
以下は32歳男性の患者さんの症例写真です。バイク事故によって左大腿骨骨幹部骨折後8cm短縮し骨癒合するも、跛行(はこう:歩行異常)が生じ、腰痛もみられるようになったため、大腿骨骨延長術を実施しました。

軟骨異栄養症
軟骨異栄養症とは、軟骨無形成症とその軽症型である軟骨低形成症の総称です。両者とも、四肢短縮型の低身長を呈する代表的な先天性骨系統疾患です。四肢の体に近い方(上腕や大腿部)が特に短いので、近位四肢短縮型低身長と呼ばれます。本症の遺伝様式は常染色体優性遺伝ですが、約80%以上は健常な両親から生まれた突然変異であり、軟骨無形成症では線維芽細胞増殖因子受容体3 (fibroblast growth factor receptor;FGFR-3)の遺伝子の突然変異が原因で、また、軟骨低形成症では、このFGFR-3遺伝子異常が多くみられるものの、全例ではなく、FGFR3に変異がなく他の遺伝子変異も多数認められています。
両者ともに、軟骨細胞の分化が促進され内軟骨性骨化の異常をきたし長管骨の成長障害などを生じると考えられています。軟骨異栄養症では低身長に対する治療をしなかった場合に、最終身長が男児では平均130cm、女児では平均120cm程度にとどまります。このため、自動販売機や 公衆電話に手が届かない(参照図7A)、また本症に特徴的な四肢近位部の短縮のために車のペダルへ足が届かず運転ができない(参照図7B)、排泄に困難を伴うなど、社会生活にも種々の制約を受け、深刻な 心理的・社会的問題を抱えています。
治療としては、一般的に小児科領域で成長ホルモン療法を行います。しかし成長ホルモン療法では、身長増加の効果は個体差があり、骨の成長が終了した時点(最終身長への到達時期)以降では治療効果がありません。そのため成長ホルモン療法ののち、骨延長術を試みるケースが存在します。


先天性第四中足骨短縮症
先天性足部疾患の一つで、中足骨が先天的に短縮する原因不明の疾患です。短縮する骨は中足骨という足の甲の中にある外観では分からない骨ですが、実際には足趾が短縮しているように見えます。両側性にみられることが多く、特に第4趾に多くみられます(第4趾短縮症)が、他の趾に生じることもあり、また1趾のみならず複数趾に生じることもあります。一般に機能的な問題や疼痛はない症例が多いのですが、ときに隣接趾の中足骨頭に一致して有痛性の胼胝形成を伴い、長距離歩行など困難を伴うことがあります。多くは、人前で裸足になりにくいなどの審美的・心理的な問題など美容的な愁訴が主体で、特に思春期を過ぎてからの悩みが多くなるため、骨の成長がほぼ終了したころを見計らって中足骨の延長術を行います。

変形膝関節症(O脚)
変形性膝関節症(Osteoarthritis of the Knee;膝OA)は、関節軟骨の摩耗変性を基盤とし、増殖性骨変化(骨棘形成、軟骨下骨の骨硬化など)や軟部組織の変化(滑膜炎、関節包拘縮、靱帯や半月板の変性・断裂)を伴う膝関節の退行変性疾患であり、進行するにつれ、徐々に関節の変形・破壊が生じます。膝OAの有病者数はレントゲン診断では約2500万人、そのうち痛みの症状がみられる数は約800万人にも及ぶと推定されています。膝OAでは約80%がO脚を呈する内側型となります。有病率は年齢とともに急増し、60歳以上ではレントゲン上62%(男性47%、女性70%)と非常に高くなります。
超高齢社会を迎え、これからも患者数は着実に増加していくものと予想され、進行すれば、膝痛の増強とともに歩行移動能力の低下をきたし、活動性は制限され、介護が必要となるロコモティブシンドロームにもなります。健康寿命を延ばすうえでも、医療費低減のためにも今後ますます発症予防や早期の診断・治療が必要となる疾患であります。現在、膝OAの治療は、初期には整形外科専門医での保存的治療が行われますが、進行すれば除痛が得られなくなり、手術の適応となります。手術には人工膝関節置換術と脛骨骨切り術があります。当院では両者を行っていますが、脛骨骨切り術の症例では、片方が開く特殊な創外固定器を皮膚のうえから装着し、骨を延長させ、O脚をまっすぐした脚へもどす手法をとります。

骨延長術の治療期間中に注意すべきこと
転倒しないように気をつける
創外固定器を装着した状態で転倒し骨につけたピンが折れると、再手術が必要になるため、骨延長術の治療期間中には、まず転倒しないよう注意します。
ストレッチや歩行をこまめに行う
骨を延長すると、隣接する関節の動きが制限されてきます。大腿の延長では、股関節の動きが悪くなり、また、下腿の延長では、アキレス腱が硬く張ったり、足首の背屈(足の甲のほうへ曲げること)が難しくなったりして、歩行に支障が出ることがあります。その状態を回避するためには、ストレッチ運動をこまめに行うことが大切です。歩行習慣などを含め、できる限り通常に近い生活を送ることが、骨の治療に良好な結果をもたらします。
感染症に注意する
骨延長術では皮膚のうえから骨までピンをさして創外固定器を装着しているため、固定器装着期間中に、ピン刺入部の細菌感染が起こるリスクがあります。皮膚から骨までの間を構成する皮下組織における表層感染であれば、通常1週間ほどの抗生物質投与と消毒で治ります。しかし骨の内部にまで感染が及び、骨髄炎を発症した場合には、まずは骨髄炎の治療を行うためにピンを抜かなければならず、再手術を要します。
手術中も手術後も、ピンの消毒は徹底して行い、術後約1週間目からはシャワー浴を許可しますが、感染のリスクは少なからず存在します。そのため、少しでも骨延長術後に感染症を疑うとき、たとえばピン周囲が急に安静時でもうずくようになったり、腫れて赤くなったり、膿汁がみられる場合には、できる限り早期に救急へかかることを推奨します。
骨延長術の今後の展望について
自動延長器に関する研究の進展に期待する
骨延長術に用いられる創外固定器は、手動操作のため、長期間の管理が必要という課題があります。この課題を解決すべく、1990年頃から、創外固定器を自動化する研究が行われ始めました。自動延長器の研究は、動物実験と人間の実験を経て、良好な結果を示しました。しかしながら安全装置やバッテリーパックの装備が必要であるなど、さまざまな問題も同時に浮上し、東京大学が開発したHIFIXATOR(1台約400万円)以外には実用化に至っていません。今後、あらゆる施設が協同で研究にかかわり、自動延長器の研究が進展することを期待しています。
参考文献
1. 整形外科先進医療マニュアル 自動連続脚延長
Author:大西 五三男(東京逓信病院), 黒川 高秀, 松下 隆
Source: Orthopaedics (0914-8124)7巻9号 Page75-81(1994.09)
2. アタッチメント式自動骨延長装置の開発と片側仮骨延長法への臨床応用
Author:中村 英一(熊本大学), 水田 博志, 前田 崇文, 工藤 智志, 高島 和希
Source: 日本創外固定・骨延長学会雑誌 (1342-3495)16巻 Page79-83(2005.05)
骨延長術を検討されている患者さんへのメッセージ

創外固定器を用いた骨延長術は、整形外科の治療のなかでも特殊な領域です。さらに骨延長術は長期間にわたって経過観察を要し、頻繁に創外固定器の操作が必要であるため、管理の難しい治療法でもあります。
安心して骨延長術を受けるためには、整形外科の専門領域に骨延長術が含まれている病院を選ぶことが重要です。
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連記事

「軟骨無形成症」を登録すると、新着の情報をお知らせします

