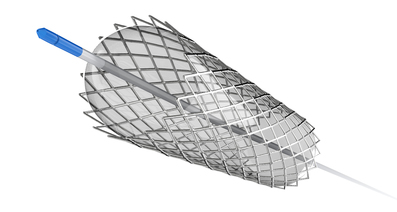
大動脈瘤の治療においては、多くの施設でステントグラフト内挿術が導入されるようになりました。胸やおなかを切開して行う人工血管置換術と比較して低侵襲(体への負担が少ない)なため、希望される方も多いようです。しかし、低侵襲であり短時間でできる治療とはいっても、リスクがあることも忘れてはいけません。ステント治療を行う上で注意する点について、飯塚病院心臓血管外科部長の内田孝之先生にお話を伺いました。
ステント治療を行うには指導医または実施医の資格が必要
最近は大動脈瘤の治療にステントグラフト内挿術を導入している施設も多くなってきました。ステント治療は「日本ステントグラフト実施基準管理委員会」という組織で制度化されていて、治療を行うためには資格が必要になります。
資格には、実施医と指導医の二段階があります。実施医というのは基本的にマニュアルの範囲内でしか行えませんが、指導医はある程度の経験を積んでいるため臨機応変な対応が可能となります。実際にステント治療を受ける際には、これらの資格を持つ医師なのかどうかを確認することも大切です。
私は指導医として治療にあたっていますが、全身状態が悪く、瘤の形もいびつでステント治療も人工血管置換術も難しいという患者さんの場合は治療方法で非常に悩みます。このような患者さんにステント治療を行う場合には特殊な方法が必要になりますが、やはり難しい症例の治療を行う際には経験の差が出るでしょう。
ステント治療後の追加治療は約5%
こぶの形に合うステントがない場合や手術に耐えられる身体機能がないときには選択の余地はありませんが、患者さんがいちばん判断に迷うのは、全身状態もよく、こぶの形もいびつではない場合です。このような患者さんの治療は、基本的に人工血管置換術あるいはステント内挿術のどちらでも選択することが可能となります。
どちらが楽かというと、そ径部を小さく切るだけですむステント内挿術ですが、ただ問題は、ステント治療に関しては遠隔期の問題点のために5年先、10年先の追加治療を必要とする場合があるということです。ここにはやり直しの手術をも含みます。その割合は治療を受けた患者さんの5%ほどで、決して低い割合ではありません。
追加治療が必要となる理由としては、①瘤から分岐する細かい枝から瘤内への血液の逆流による瘤の拡大、②挿入したステントがずれることがある、③ステントにより周辺の血管への負担がかかり、血管の異常が生じる、という3点が挙げられます。ステント治療は、こぶの前と後ろの正常な部分をつなぐように金網状の金属(ステント)を入れるだけなので、枝分かれした近くの動脈から逆流した血液がしみこんでこぶが小さくならなかったり、前後の血管の変形によりステントがずれてしまうこと、またステントが周囲の血管を傷つけることが起こりえるのです。
手術であれば、おなかや胸を開けてからだのなかを直接診ることができるので、小さな血管から血液が逆流していれば、それらの血管を縫い合わせることができます。しかしステントの場合は、それができないため追加治療が必要になることがあるのです。
そのため、若い方でこぶの形がいびつな患者さんに無理にステントを入れると、早期に追加治療が必要になることがあります。こぶが大きかったり、形がいびつだったりするほど追加治療が起こりやすいというデータも発表されています。
ステント治療は、 まだ新しい治療法です。ステント自体10年は大丈夫だろうといわれていますが、20年先まで大丈夫か? というとまだ未知数でしょう。ステント治療を受けた患者さんは、年に2回は病院でチェックをしなければなりません。また、生涯にわたって病院でフォローを受ける必要があります。
一方、人工血管置換術の場合は年に1回、問題がなければ2年に1度程度のチェックでも問題ありません。将来的な治療のやり直しに関してはゼロではありませんが、ステントと比べると少なくなります。
大動脈瘤の治療でいちばん大事なことは、なぜ治療(手術)をしなければならないのか、ということをしっかりと理解すること、そのうえで各治療法についてしっかり理解したうえで選択することです。飯塚病院では、5~10回ほど外来に来て説明を聞かれる患者さんもおられます。私たちも、きちんと納得してもらえるまで十分な時間をとるようにしています。
患者さんには「何もしない」という判断をされる方もなかにはおられます。60代などでまだ若い患者さんの場合なら何とかしなければ、と思われるようですが、たとえば、年齢が90歳など高齢であったり、他に大きな病気をお持ちであれば、それもひとつの決断です。そのあたりについては、患者さんひとりひとりの状況と、こぶの状態をみて判断しますが、「治療をしない」こともひとつの選択肢だと考えています。
飯塚病院 循環器病センター長兼心臓血管外科 部長
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連の医療相談が12件あります
腹部のしこり
2ヶ月ほど前に気づいたのですが、寝転んでおへそ付近を押すと固いしこりのようなものがあります。脈を打っている感じです。左下にもしこりのようなものがあります。 おへその下のものは、5秒ほど圧迫するとじわっと足の付け根あたりにかけてあたたかいものが流れる感じがあります。鎖骨のくぼみを圧迫した時のじわっとした感覚です。 このしこりのようなかたいものはコリコリしています。内蔵の一部なのかしこりなのか正常なのか分からず心配です。
大動脈瘤の今後の治療について
膀胱がんが20年ほど前に発見され、それ以降2年に1度のペースで再発し、そのたびに手術をしています。5年前に肝臓にがんが転移。手術で摘出しました。 その3か月後の診断で、胸と腹に大動脈瘤が発見され、緊急性を要するとのことで胸の方を手術しました。手術後の経過は良好です。 その後、新たながんが発見されることはなく、半年に一度の大きな検査も、今年から1年に一度になりました。 とはいえ、お腹の大動脈瘤の存在が気になっています。 発見からすでに4年半ほど経過していますが、そのまま放置していても血管は問題ないのでしょうか? がんの治療含め、13年ほど同じ病院にお世話になっているので、別の病院に相談したことはありませんが、違う視点で検査した方が良いことはありますか?
未破壊脳動脈瘤の予防処置について
開頭クリッピング術とカテーテルによるコイル術の違いを教えてください
脳動脈瘤の検査方法
遺伝子検査で脳動脈瘤の因子が高い判定がでました。自覚症状や通常の健診での異常はありません。10年前に脳ドックを受けてMRIの結果も異常なしでした。 今回念のため現状確認のための検査を受けたい場合は脳ドックで良いのでしょうか。 その場頭部MRIと頭部MRAを受ければ良いですか?頸部MRAも行った方がよろしいですか?。 よろしくお願いいたします。
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「大動脈瘤」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。