概要
脊髄性筋萎縮症とは、体幹、腕、脚などの運動をつかさどる脊髄の細胞に異常が生じることで徐々に筋力の低下と筋肉の萎縮が生じる病気のことです。
発症する時期によってI型~IV型の4つのタイプに分けられ、乳児期に発症するI型がもっとも重症で、自分の力で呼吸ができなくなるため人工呼吸器が必要となります。II型では立つ、歩くという運動機能の獲得前に発症し、生涯歩行はできません。III型ではいったん獲得した、立つ、歩くという運動機能が徐々に失われていきます。一方でIV型は、小児期は正常の運動発達ですが、成人期に次第と筋力低下が目立ってきます。発症年齢が遅いほど進行スピードが遅いことも特徴の1つです。
これまで脊髄性筋萎縮症には根本的な治療はなく、重症化するI型では人工呼吸器管理などの高度な治療を行わなければ95%は生後18か月までに亡くなるとされてきました。しかし、2017年には“ヌシネルセン”、2020年には“オナセムノゲン アベパルボベク”という新薬が販売され、新たな治療法が診療の現場で用いられてきています。
 脊髄性筋萎縮症とは——乳幼児期に過度の体の柔らかさが見られたら小児神経科受診の検討を独立行政法人 栃木県立リハビリテーション...山形 崇倫 先生
脊髄性筋萎縮症とは——乳幼児期に過度の体の柔らかさが見られたら小児神経科受診の検討を独立行政法人 栃木県立リハビリテーション...山形 崇倫 先生脊髄性筋萎縮症(せきずいせいきんいしゅくしょう)は、運動神経細胞(運動ニューロン)の変性によって筋力が低下していく病気です。進行すると、徐々に...続きを読む
 子どもの頃から“転びやすい”“筋力が弱い”という症状が見られたら早期受診を——脊髄性筋萎縮症(クーゲルベルグ・ウェランダー病)について横浜市立大学大学院医学研究科 神経内科学...田中 章景 先生
子どもの頃から“転びやすい”“筋力が弱い”という症状が見られたら早期受診を——脊髄性筋萎縮症(クーゲルベルグ・ウェランダー病)について横浜市立大学大学院医学研究科 神経内科学...田中 章景 先生脊髄性筋萎縮症は、運動ニューロン(運動神経細胞)が変性することによって筋力が低下し、体が思うように動かせなくなっていく病気で、国の指定難病にも...続きを読む
原因
脊髄性筋萎縮症は“運動神経細胞生存遺伝子(SMN遺伝子)”という遺伝子が生まれつき存在しないために、運動をつかさどる脊髄の神経細胞が変性することによって発症します。
この遺伝子は5番目の染色体に存在しており、親から子へ受け継がれるのが特徴です。遺伝形式の多くは“常染色体劣性遺伝”であることが分かっており、父親と母親双方からSMN遺伝子の変化が子に受け継がれると発症します。ですが、I~IV型の中で成人以降に発症する軽症なIV型はSMN遺伝子に関係なく発症するケースも多いとされており、その原因は明確に解明されていません。
症状
脊髄性筋萎縮症は発症時期によってI型~IV型の4つのタイプに分類されますが、それぞれ重症度が異なるのが特徴です。
もっとも重症な型は生後6か月までに発症するI型であり、発症すると運動の発育が停止し、体を動かすことができなくなります。筋肉はその緊張を失い、体のやわらかい赤ちゃん(フロッピーインファント)の状態を示し、お座りもできないため寝たきりの状態となり、呼吸をするのに必要な筋肉も衰えていくので呼吸をすることができなくなります。また、ものを飲み込む力も弱まっていくため、哺乳困難や誤嚥などを引き起こすのも特徴です。人工呼吸器で適切な呼吸管理をしない場合は生後18か月までに95%が命を落とすとされています。
また、生後6か月~1歳6か月までに発症するII型はI型のように急激に寝たきり状態となることは少ないですが、体幹や腕や脚の筋肉が萎縮していくことで支えなしで立ったり歩いたりできません。さらに、成長していくにつれて関節が硬くなったり背骨が曲がったりするのも特徴です。
そして、1歳6か月~20歳までに発症するIII型は徐々に筋力の低下が進んでいくため、正常に運動の機能が発達していくものの成長していくにつれて転びやすい、立てない、歩けないといった運動機能の低下が目立つようになります。また、20歳以降に発症するIV型は、長い経過をかけて太ももや肩などの筋肉が萎縮し運動機能が低下していくのが特徴です。
脊髄の神経細胞の変性によって、I型・II型では舌の細かいふるえが、II型・III型・IV型では手指のふるえが見られます。
検査・診断
脊髄性筋萎縮症の診断には、筋力の低下や筋肉の萎縮、筋緊張低下、手や舌のふるえ、腱反射の消失などさまざまな身体的症状を確認するほか、次のような検査が必要になります。
遺伝学的検査
脊髄性筋萎縮症の診断には、病気の原因となる“SMN遺伝子”の変化の有無を調べるための遺伝学的検査が確定検査となります。血液検査で行うのが一般的です。
筋電図検査
筋肉に電極を取り付け、筋肉の運動を観察する検査です。遺伝学的検査で変化がなかった場合に実施します。
脊髄性筋萎縮症では筋力の低下や筋肉の萎縮が生じますが、その原因が脊髄なのか、筋肉そのものなのかを調べるための検査とされています。
血液検査、画像検査
そのほか、脊髄性筋萎縮症と似た症状を引き起こすような内科や整形外科領域の病気との鑑別をするため、血液検査やX線・CT・MRIなどによる画像検査を行うことがあります。
治療
2017年まで、脊髄性筋萎縮症には確立した治療法はなく、発症した場合はそれぞれの症状に対する対症療法が行われてきました。いずれの型においてもリハビリテーションは重要です。重症型のI型では、ものを飲み込む筋肉が低下するため鼻などから胃に管を通して栄養を補給する“経管栄養”が必要になります。また、誤嚥しやすく肺炎などを繰り返すため、それらに対する迅速で適切な治療も必要です。さらに、自力で呼吸をすることができなくなるため、人工呼吸器の装着がほぼ必須となります。II型においても、夜間の睡眠時に鼻マスクによる人工呼吸管理が必要となることが多いです。II型では座位を取ることが多いため、成長期に脊柱側弯などの変形が進むことが多く、コルセットの装着が必要です。脊柱変形の進行によっては脊柱固定術が必要となります。
一方、III型とIV型では、治療の中心はそれぞれの筋力の状態に合わせてさらなる症状の悪化を防ぎ、運動量低下による関節の拘縮を防ぐためのリハビリを行うこととなります。
2017年には脊髄性筋萎縮症の原因遺伝子変異に作用する"ヌシネルセン"と呼ばれる薬が販売され 、さらに2020年には正常なSMN遺伝子を補う遺伝子治療薬の"オナセムノゲン アベパルボベク"が販売されました。これらの薬は発症からの経過が短ければ短いほど有効性は高いことから早期診断と早期治療が重要であると考えられます。
予防
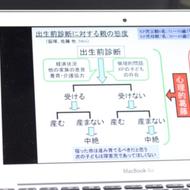
脊髄性筋萎縮症は遺伝子の病気であるにもかかわらず、発症前に治療をすることで発症を抑えられることが分かってきました。この病気はできるだけ早い段階で診断をすることが大切です。運動発達が遅れている赤ちゃん、体のやわらかい赤ちゃんは、小児神経専門の医師に相談するようにしましょう。
きょうだいに脊髄性筋萎縮症のある方がいる場合には、出生前に遺伝学的検査を行い、出生後すぐに治療を行うことで脊髄性筋萎縮症の発症を抑えることも可能となってきました。遺伝に関する相談は臨床遺伝専門医にするとよいでしょう。
「脊髄性筋萎縮症」に関する
最新情報を受け取ることができます
処理が完了できませんでした。時間を空けて再度お試しください
「脊髄性筋萎縮症」に関連する記事
 可能性が広がる遺伝子治療――脊髄性筋萎縮症(SMA)治療の現在と未来東京女子医科大学 名誉教授、瀬川記念小児...齋藤 加代子 先生
可能性が広がる遺伝子治療――脊髄性筋萎縮症(SMA)治療の現在と未来東京女子医科大学 名誉教授、瀬川記念小児...齋藤 加代子 先生 進行性の神経・筋疾患、脊髄疾患に対し歩行を改善するロボットリハビリテーション独立行政法人国立病院機構新潟病院 名誉院...中島 孝 先生
進行性の神経・筋疾患、脊髄疾患に対し歩行を改善するロボットリハビリテーション独立行政法人国立病院機構新潟病院 名誉院...中島 孝 先生 患者さんの意思を大切に――脊髄性筋萎縮症(SMA)の学童期・青年期におけるリハビリテーション治療の特徴国立精神・神経医療研究センター病院 身体...原 貴敏 先生
患者さんの意思を大切に――脊髄性筋萎縮症(SMA)の学童期・青年期におけるリハビリテーション治療の特徴国立精神・神経医療研究センター病院 身体...原 貴敏 先生 脊髄性筋萎縮症(SMA)のお子さんが“できること”を増やすために――乳幼児期のリハビリテーション治療で大切なこと獨協医科大学埼玉医療センター リハビリテ...長谷川 三希子 先生
脊髄性筋萎縮症(SMA)のお子さんが“できること”を増やすために――乳幼児期のリハビリテーション治療で大切なこと獨協医科大学埼玉医療センター リハビリテ...長谷川 三希子 先生- なぜ脊髄性筋萎縮症(SMA)ではリハビリテーション治療が重要なの? 治療の現状と今後の展望獨協医科大学埼玉医療センター リハビリテ...長谷川 三希子 先生