繰り返す腹痛や肝機能異常が起こる先天性胆道拡張症とは?
子どもはよく腹痛を訴えます。腹痛の原因にはさまざまなものがあり、そのほとんどは大きな心配のいらない一過性の症状です。しかし、繰り返し腹痛が起こり、吐き気や嘔吐を伴う場合は一度病院を受診することが推奨されます。
そこでの採血からアミラーゼ値の上昇や肝機能異常を指摘された場合、先天性胆道拡張症という生まれつきの病気にかかっている可能性があります。
先天性胆道拡張症とは、生まれつき肝臓と十二指腸の間にある胆管が拡張している病気で、ほとんどの場合は膵・胆管合流異常という形態異常を伴っています。無症状の場合もありますが、“タンパク栓(protein plug)”という塊が生じた場合は非常に激しい腹痛が起こります(名古屋大学は、日本で初めてタンパク栓の概念を提唱した病院でもあります)。先天性胆道拡張症を見逃さないためには、腹痛など別の病気でも起こることがある症状に目を向け、疑わしき場合はすぐに検査を受けることが大事です。名古屋大学医学部附属病院小児外科 教授の内田広夫先生と、同院小児外科 講師の田井中貴久先生に、先天性胆道拡張症の病態と症状についてお話しいただきました。
先天性胆道拡張症とは?
先天性胆道拡張症とは、生まれつき肝臓と十二指腸との間にある胆管が拡張している病気です。
男児と女児を比較すると、1:3の割合で女児が多いことが分かっています。東洋人に多く見られ、幼少期には気付かれず大人になってから発見されることもあります。

先天性胆道拡張症の典型的な症状は?
繰り返す腹痛

先天性胆道拡張症の典型的な症状は繰り返す腹痛です。嘔気、嘔吐を繰り返すこともあります。
何度も腹痛を繰り返す場合は、先天性胆道拡張症を疑い、採血や腹部超音波検査を一度は受けたほうがよいでしょう。
血液検査で分かる“肝機能異常”“高アミラーゼ血症”

また、採血結果としては、
- 肝機能異常
- 高アミラーゼ血症
が見られることが多くあります。腹痛と肝機能異常、高アミラーゼ血症がみられた場合は、腹部超音波検査を受けてください。
血液検査で異常があれば腹部超音波を!
この検査で、肝臓の足側に嚢胞が見られれば(総胆管の拡張)、先天性胆道拡張症の可能性が高いと考えられます。
より詳しい検査が必要で、先天性胆道拡張症と分かれば、手術が必要となります。
先天性胆道拡張症を発見できるタイミング
“アミラーゼ値の上昇”“肝機能異常”
先天性胆道拡張症の発見のタイミングとしては、腹痛を繰り返していて、念のために採血を行ったところ、アミラーゼ値の上昇や肝機能異常が見られるような場合が多いです。また繰り返す腹痛があるときに、腹部超音波検査をして見たら異常が認められたり、あるいは「なんだか様子がおかしい」と思ったりしているうちに黄疸が強くなってきた場合に気付かれることもあります。
子どもが腹痛を繰り返し、なおかつ採血で肝機能異常やアミラーゼ値が上昇している場合は特に注意しましょう。
先天性胆道拡張症が疑われる場合は、まずは腹部超音波検査を行います。そこで疑いが強まった場合は、詳しい検査としてMRI検査(Magnetic Resonance cholangiopancreato-graphy:MRCP)を行います。これらの検査でもはっきりと診断できない場合はERCP(endoscopic retrograde cholangiopancreatography:内視鏡的逆行性胆道膵管造影)を行う必要があります。
先天性胆道拡張症と診断された場合、手術(総肝管空腸吻合術)が必要です。
※先天性胆道拡張症の検査と治療については記事2『先天性胆道拡張症の検査と治療―合併症のリスクや胆道がんとの関係は?』で詳しく解説しています

先天性胆道拡張症は膵・胆管合流異常によって起きることが分かっている
胆管は、胆汁を十二指腸へ流すための通り道です。肝臓のなかでは複数に枝分かれしていますが、徐々に合流して太くなり、肝門部という地点で合流し1本になります。1本になった胆管は十二指腸で膵管(膵液を運ぶ管)と合流して腸管内に胆汁を流しますが、先天性胆道拡張症の場合、この合流がうまくいっていません(下図参照)。これを膵・胆管合流異常と呼びます。
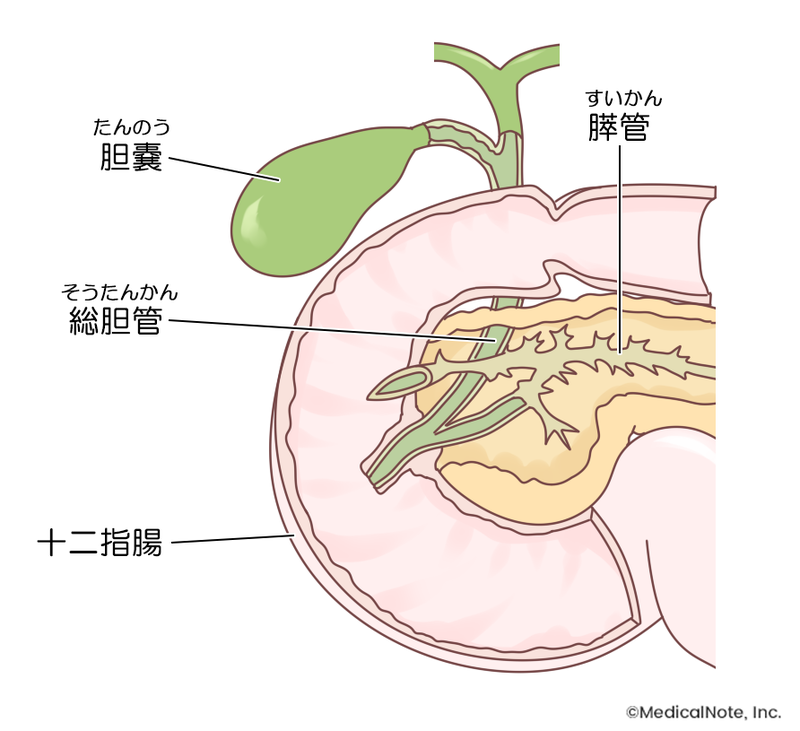
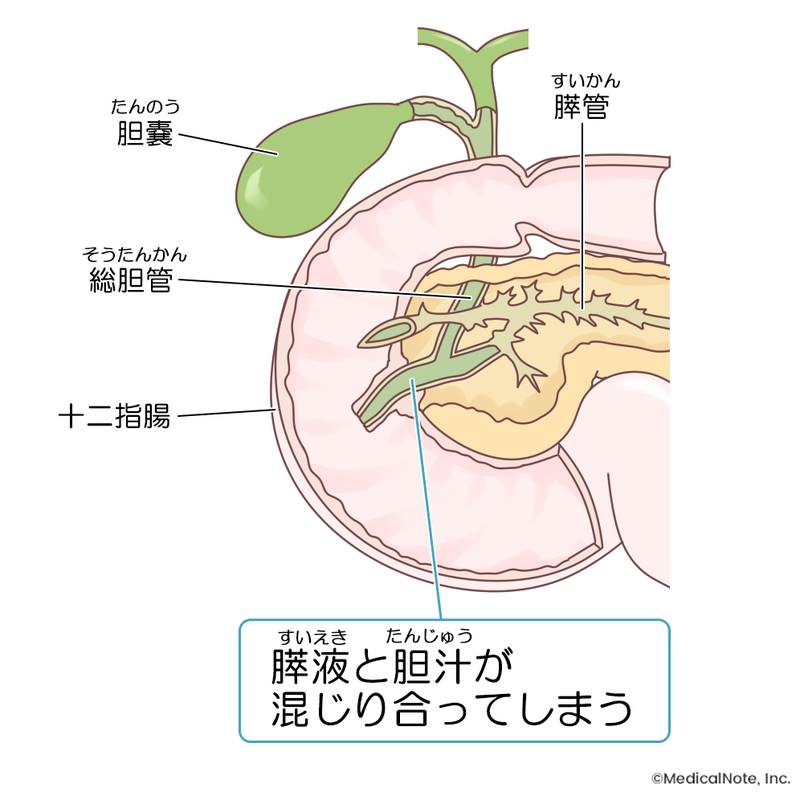
膵・胆管合流異常とは、本来十二指腸の壁の中で合流するはずの膵管と胆管が十二指腸の手前で合わさり、1つの管になってしまう状態で、先天的な形態異常の一種です。
膵・胆管合流異常があると、膵液と胆汁が常に混ざります。膵液は消化酵素を含んでおり、いろいろなものを分解する能力があります。これは食べ物や腸管には好都合なのですが、胆管や胆嚢内に膵液が常にあることで、腹痛を起こしたり、胆のうがんが起きたりなど、さまざまな問題が起きます。
膵・胆管合流異常を伴う先天性胆道拡張症のタイプはⅠ型とⅣ-A型
先天性胆道拡張症は胆管のさまざまな部位に拡張が見られる病気で、よく用いられる分類ではⅠ型~Ⅴ型に分けられています。前述したような症状は、膵・胆管合流異常を伴うものに主に起きることが知られており、I型、IV-A型(これらの病型はほとんどの場合膵・胆管合流異常を伴います)以外の先天性胆道拡張症はほとんど見られません。
膵・胆管合流異常があることによって起きる問題
胆のうがん・胆管がんの発がんリスクが高い
膵胆管合流異常があると高率に胆のうがんや胆管がんが発生することが示されています。発がんはほとんどの場合成人になってから発生していますが、まれに子どもでも胆管がんが発症したという報告があります。
腹痛の症状を引き起こす
膵液が胆汁と交じることで結晶ができ(これはタンパク栓といわれています)、この結晶が胆管や膵管の通り道をふさぐことで、腹痛、肝機能異常、高アミラーゼ血症などが引き起こされます。つまり、先天性胆道拡張症の臨床症状は、ほとんどが膵・胆管合流異常から来ています。
膵・胆管合流異常の発症は膵臓の形成異常が関係する
先天性胆道拡張症がなぜ起こるのか(発生機序)は完全には解明されていませんが、膵・胆管合流異常の発症には、膵臓発生段階で起きる腹側膵(膵臓の原基となる器官)の形成異常が関わっており、この形成異常が起きる場所によって先天性胆道拡張症が発生することがあるといわれています。
腹痛などの先天性胆道拡張症の症状に関わる「タンパク栓」とは?
2008年、当時名古屋大学病院小児外科准教授であった金子健一朗先生(現・愛知医科大学病院特任教授)は「タンパク栓(protein plug)」という物質が先天性胆道拡張症において激しい腹痛や肝機能異常をきたす要因になっていることを解明しました。
タンパク栓とは、PSP(Lactoferrin, Pancreatic stone protein:膵液タンパク質。最近ではLithostathine:リソスタチンとも呼ばれる)という物質からなる結石です。
膵液が逆流しうっ滞すると、膵液中のタンパク質が結晶として出現します。膵管内のタンパク成分が濃くなると、ここに塊ができます。これがタンパク栓です。

先天性胆道拡張症の症状である腹痛や肝機能異常、高アミラーゼ血症は、タンパク栓が胆管や膵管に詰まり、胆汁や膵液がたまって胆管・膵管の内圧が上昇することで起こります。膵・胆管合流異常があった場合でも、このタンパク栓が悪さをしない限り、ほとんど症状が現れません。


多くの先天性胆道拡張症の症例は5歳以下でみつかりますが、無症状(軽度)であるため長年気づかれず、成人になってから発見されることもあります。タンパク栓のでき方、悪さの仕方が人によって異なるため、症状が出る方、出ない方がいると考えられます。
つまり大半のタンパク栓はすぐに自然排出されるため、腹痛などがあってもすぐによくなります。しかし、まれにタンパク栓がなかなか排出されずに、胆管・膵管の閉塞状態が続き、強い腹痛や肝機能障害、高アミラーゼ血症が現れることがあり、どのような方に強い症状が出て、どのような方にはあまり症状が出ないかということは、ある程度は分かっていますが、完全には解明されていません。
まれにタンパク栓によって膵管・胆管の閉塞が持続すると、黄疸や胆管炎が悪くなり、胆管内の圧上昇と炎症が重なって、胆管の穿孔(穴が開くこと)を起こし、さらに強く腹痛を起こすこともあります。
アミラーゼ値の上昇は膵炎を起こしているサインなのか?
膵・胆管合流異常を伴う先天性胆道拡張症では、膵液や胆汁の逆流が生じます。膵液や胆汁には、アミラーゼなどの消化酵素が含まれています。
一般的には、膵液や胆汁が逆流することで胆管炎や膵炎が起こり、膵炎によってアミラーゼ値の上昇や、腹痛・嘔吐などの症状をきたすと考えられてきました。
しかし、膵・胆管合流異常による逆流は常に生じているにもかかわらず、腹痛や肝機能異常、高アミラーゼ血症などの症状が出そろう症例は、全体の20~30%にすぎません。
過去の報告では、先天性胆道拡張症の患者さんのうち、約40%強に高アミラーゼ血症が生じるとされています。しかし、高アミラーゼ血症がある患者さんをCTなどで精査すると、多くのケースでは膵炎は起こっていません。
つまり、本当に膵液や胆汁の逆流だけで胆管炎や膵炎が生じるとはいえず、高アミラーゼ血症も、膵炎によって起こっているとは考えにくいことになります。
アミラーゼ値が上昇しても膵炎ではない可能性がある
タンパク栓によって胆汁や膵液の通過障害が起こると、胆汁がうっ滞して、胆汁内の細菌が異常増殖します。さらに、胆管内圧が上昇して、細菌感染した胆汁が胆管から静脈へ逆流(cholangiovenous reflux)します。膵胆管合流異常があると胆汁中にはアミラーゼが多く含まれているので、胆汁中のアミラーゼが胆管から血中に入ることにより、高アミラーゼ血症となり、このような高アミラーゼ血症をcholangiovenous reflux現象といいます。cholangiovenous reflux現象によって高アミラーゼ血症が生じることは、1985年に大川治夫先生(筑波大学)の研究グループによって報告されています。
先天性胆道拡張症や膵・胆管合流異常の患者さんにアミラーゼ値の上昇が見られた場合、膵炎ではなく、膵・胆管合流異常による胆道の通過障害が原因で生じたcholangiovenous reflux現象によるものが多いと考えられます。
アミラーゼ値の異常があるからといっても膵炎とは限らず、アミラーゼが高い患者さん全てに膵炎の治療が必要になるわけではなく、タンパク栓による閉塞に対しての治療を考えるべきだと思います。
名古屋大学で“タンパク栓”は発見された
歴史的に先天性胆道拡張症に力を入れた病院
安藤久實先生(名古屋大学小児外科元教授)がタンパク栓を提唱し、金子先生がこの研究結果を発表するまで、先天性胆道拡張症の症状にタンパク栓が関わるという見方はありませんでした。この研究結果は、現在世界的に認められつつあり、先天性胆道拡張症の解明は名古屋大学で始まったということができます。先天性胆道拡張症の治療研究分野において、名古屋大学病院は一定の信頼を得ていると自負しています。

子どもに繰り返す腹痛が見られるときは先天性胆道拡張症を一度は疑う
小児外科がある施設では、繰り返す腹痛があり、採血で肝機能異常や高アミラーゼ血症が認められれば先天性胆道拡張症を考えて検査が行われます。一方で、先天性胆道拡張症はまれな病気ですので、詳しい病態はあまり知られていません。
子どもはよく「お腹が痛い」といいます。腹痛はさまざまな原因によって起こるため、腹痛の症状のみで先天性胆道拡張症を判断することは困難です。超音波検査は発見への近道ですが、腹痛で受診された方全員に超音波検査をするのも難しいでしょう。成人まで先天性胆道拡張症が見つからない患者さんも多くいますし、ふと「そういえば物心ついたときからずっとお腹が痛かった」と気付いて、この病気による症状だったと分かる方もいます。
症状が治まれば採血しないこともよくあるので、早期発見はどうしても難しいのが現状です。そのため、繰り返し腹痛が見られるときには先天性胆道拡張症の可能性を考えるしかありません。
おかしいと思ったときには、先天性胆道拡張症を疑うよう意識することが大事です。
ここまで、先天性胆道拡張症の病態や症状、タンパク栓の解明についてご説明してきました。記事2『先天性胆道拡張症の検査と治療―合併症のリスクや胆道がんとの関係は?』では、先天性胆道拡張症の検査と治療についてご説明していきます。
内田先生に無料で相談
名古屋大学大学院医学系研究科 小児外科学教授
こんなお悩みありませんか?
- 治療を検討している
- 治療法について不安がある
- 治療費について不安がある
内田 広夫 先生の所属医療機関
名古屋大学医学部附属病院 小児外科 講師、東邦大学医学部 非常勤講師
田井中 貴久 先生日本外科学会 指導医・外科専門医日本小児外科学会 小児外科指導医・小児外科専門医日本がん治療認定医機構 がん治療認定医日本内視鏡外科学会 技術認定取得者(小児外科領域)日本小児血液・がん学会 小児がん認定外科医日本周産期・新生児医学会 認定外科医International Pediatric Endosurgery Group(IPEG) 会員The Pacific Association of Pediatric Surgeons(PAPS) 会員
小児医療の拠点である名大病院で、新生児を含む重症・難治性疾患の外科治療に数多く携わる。特に肝胆膵疾患の経験が多く、2015年には東欧から来日した女児の先天性胆道拡張症再手術に成功。胸腔鏡・腹腔鏡を用いた侵襲度の低い内視鏡手術にも高い技量を持つ。将来の小児医療をさらに発展させるべく様々な角度から日々診療と研究を続けている。
田井中 貴久 先生の所属医療機関
「先天性胆道拡張症」を登録すると、新着の情報をお知らせします
本ページにおける情報は、医師本人の申告に基づいて掲載しております。内容については弊社においても可能な限り配慮しておりますが、最新の情報については公開情報等をご確認いただき、またご自身でお問い合わせいただきますようお願いします。
なお、弊社はいかなる場合にも、掲載された情報の誤り、不正確等にもとづく損害に対して責任を負わないものとします。
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。

