重症低血糖をきたす1型糖尿病に対する膵島移植とは? 治療の流れや効果、注意点などを解説

1型糖尿病の患者さんは、血糖値を安定させるインスリンというホルモンを体内でほとんど作れなくなってしまうため、インスリンを毎日の注射で補うインスリン療法で血糖値をコントロールしています。しかし、中にはインスリン療法を継続しても血糖値が安定せず、低血糖を度々起こして悩まれている患者さんがいます。
そのような1型糖尿病患者さんには「膵島移植という治療があることを知っていただき、検討してほしい」と国立国際医療研究センター病院で膵島移植診療科 診療科長を務める霜田 雅之先生はおっしゃいます。
今回は、1型糖尿病に対する膵島移植の適応や治療の流れ、注意点などについて霜田先生に詳しくお話を伺いました。
※「国立国際医療研究センター病院」は、 2025年4月より「国立国際医療センター」に名称変更しています。
1型糖尿病に対する膵島移植――適応や膵臓移植との違いについて
膵島移植とはどのような治療?
1型糖尿病の患者さんの多くはインスリン療法で血糖値を安定させ、生命を維持しています。しかし、重症の1型糖尿病の患者さんの中にはインスリンというホルモンを体内でほとんど作れないために血糖値が安定せず、低血糖によって失神や意識が朦朧とする状態を繰り返す方がいます。このような重症低血糖をきたしている1型糖尿病の患者さんには、2020年4月に保険適用された膵島移植という治療が検討されます。
膵島移植では、ドナーの方に提供いただいた膵臓からインスリンを分泌する膵島という細胞のみを回収し、局所麻酔下で患者さんの門脈(胃や腸、膵臓などの腹部の臓器から肝臓に流れる静脈)から注入します。膵島は肝臓の中で生着すると血糖値に応じてインスリンを分泌するようになり、血糖値の安定化が図れるようになります。
膵島移植の適応
膵島移植は、日本糖尿病学会認定の糖尿病専門医の下で1年以上インスリン療法を続けても血糖値が安定せず、重症低血糖を繰り返す1型糖尿病の患者さんが対象となる治療です。上記のほか、膵島移植を受けるには同意取得時の年齢が20~75歳であること、本人が手術に同意しているなどの複数の適応基準を満たしている必要があります。ただし、レシピエント(移植希望者)登録後に待機期間があるため手術時には75歳を上回っている方もいます。
膵臓移植との違い
インスリン療法を行っても血糖コントロールが難しい重症低血糖の1型糖尿病の患者さんは、膵臓移植という移植手術も治療選択肢として考えられます。膵臓移植とは、ドナーの方から提供いただいた膵臓を全身麻酔下で移植する開腹手術です。生着すればインスリン療法をやめられるケースが多いものの、患者さんの体への負担が大きい手術といえます。
手術が検討されるような1型糖尿病の患者さんの中には、動脈硬化が起こっていたり、糖尿病性腎不全のために透析療法をしていたりする患者さんもいます。このような糖尿病の合併症によって体力が落ちている方が多くいるために、患者さんの体への負担を軽減できる治療として開発されたのが膵島移植という治療法です。膵島移植はインスリン離脱ではなく、血糖値を安定させて低血糖発作の予防を目標とした治療といえるでしょう。
1型糖尿病に対する膵島移植――レシピエント登録や治療の流れ
ここでは、適応条件を満たす1型糖尿病の患者さんが膵島移植を希望される場合、どのような流れで受診やレシピエント登録を行い、治療が行われるかお話しします。
受診~レシピエント登録まで
受診、診察、精密検査
紹介状を持参のうえ、膵島移植を行っている病院を受診します。診察で膵島移植の適応条件に当てはまるかを確認し、移植の適応になり得る場合には精密検査を実施します。
移植適応の判定、レシピエント登録
検査の結果全ての条件を満たせば、医師が日本膵・膵島移植学会に膵島移植の適応判定を申請します。その後、膵島移植適応検討委員会の審査によって適応の判定がなされます。
移植適応となれば、あらためて患者さんに移植の希望を確認し、移植を希望された場合にはレシピエント登録を行います。
待機期間
レシピエント待機リストへの登録が完了すれば、ドナーの方から臓器提供があるまで待機することになります。待機期間は血液型やドナーの方からの臓器提供のタイミングなどによってばらつきがあります。待機期間の目安を確認したい方は、下記の問い合わせ先にご連絡いただければと思います。
移植手術の流れ
レシピエント候補に選定、術前検査
レシピエント候補に選ばれると、膵島移植を行う病院から連絡がきます。ご本人が移植を希望されれば入院いただき、術前検査を行います。
連絡から入院まで数日猶予があることもあれば、すぐに入院しなければならないケースもありさまざまです。
臓器提供、膵島移植の準備
膵島移植を行う病院の医師がドナーの方がいる病院に行き、膵臓の摘出を行います。提供いただいた膵臓は膵島移植を行う病院に運搬します。その後、膵臓から膵島のみを回収し、移植基準を満たしているか検査を行います。
移植基準を満たすことが確認できたら、患者さんに膵島移植に関する最終的な意思確認を行います。手術の意志を確認した後、患者さんに免疫抑制薬の投与を開始します。これは、ドナーの方の細胞を体に入れることによる拒絶反応を防ぐために実施します。
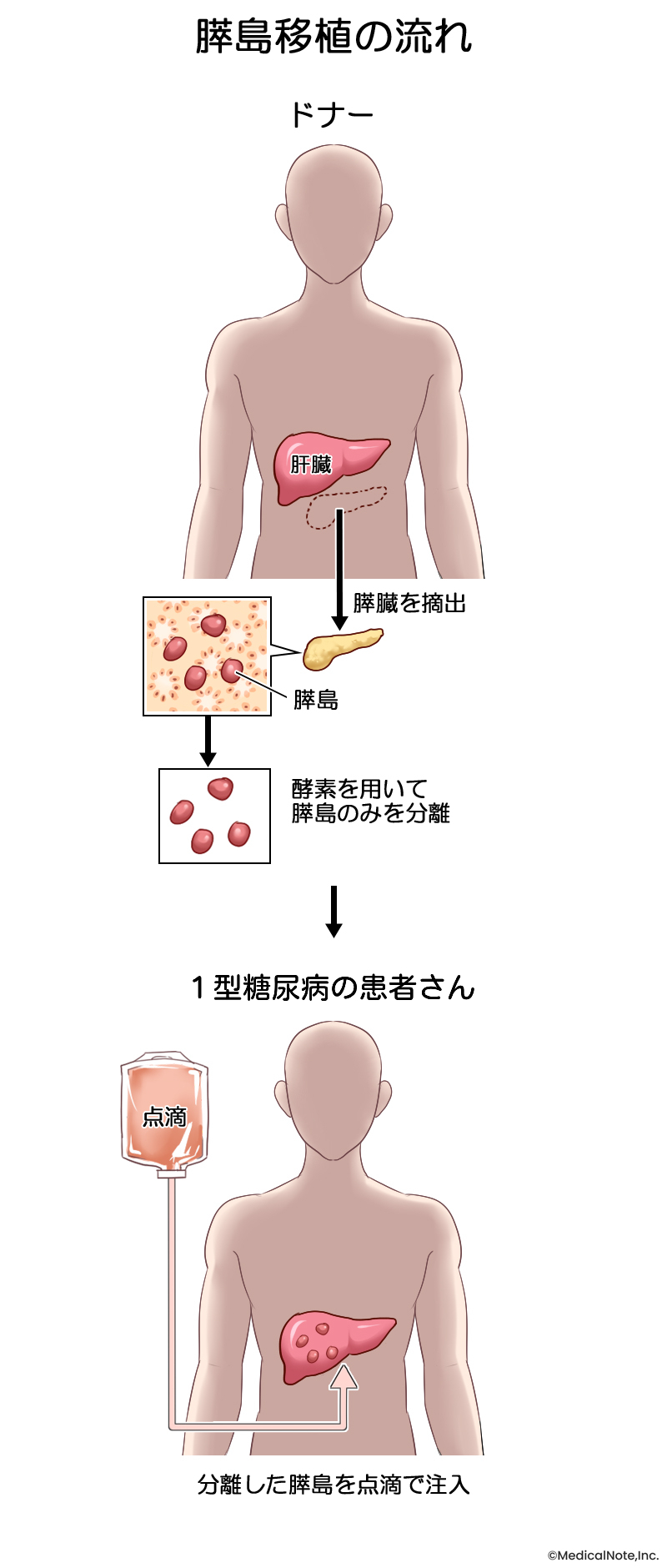
膵島移植の手順
門脈に入れたカテーテルを通して、膵島を点滴で肝臓内に注入します。通常、膵島移植は1~2時間ほどで終了します。
当日は安静に過ごす必要がありますが、特に問題がなければ翌日から食事や歩行も可能です。
移植後の経過
移植後は経過観察や免疫抑制薬の調整などを行い、問題がなければ2~3週間ほどで退院できるでしょう。
ほかの臓器移植と同様に、退院後も免疫抑制薬を使用し続ける必要があります。移植直後は免疫反応が強いものの、術後の経過とともに弱まってくることが多いので、免疫反応の程度に応じて免疫抑制薬の量を調整していきます。
膵島移植で期待できる効果と注意点、課題
期待できる治療効果
膵島移植後は血糖値が安定し、急激な高血糖や低血糖に陥ることが少なくなります。特に重症低血糖発作に関しては、膵島移植を受けた90%以上の患者さんで起こらなくなったというデータもあります。
膵島移植の目的は血糖コントロールの安定にあるため、インスリン離脱率はそれほど高くありません。ただし、2~3回膵島移植を受けた方の中にはインスリン療法を中止できた例もあります。
起こり得る合併症
免疫抑制薬による合併症
免疫抑制薬には免疫力を低下させる作用があり、また長期間使用しなければならないため、膵島移植で特に注意すべき合併症は免疫抑制薬によるものといえるでしょう。特に頻度の高い合併症として、血球減少に伴う感染症や出血、貧血などが挙げられます。
それ以外のまれな合併症
移植手術の手技に伴う合併症は少ないものの、まれに門脈塞栓や出血を起こすことがあります。当院では、門脈の圧力を測定しながら膵島を注入する、血液を固まりにくくする薬を使うなどの対策を講じることでこれらの合併症予防に努めています。
膵島移植の課題
日本国内で1型糖尿病に対する膵島移植を実施できる施設は当院を含め9か所と限られています(2024年1月時点)。そのため、遠方にお住まいの患者さんにとってはレシピエント候補の連絡を受けたとしてもすぐに入院したり、移植後に何度も通院したりするのはハードルが高いかもしれません。
膵島移植を検討されている1型糖尿病の患者さんへ
1型糖尿病の患者さんの中には、インスリン療法を続けても血糖値がなかなか安定せず、特に低血糖で困っている方がいるかもしれません。そのような患者さんに膵島移植という治療法を知っていただき、積極的に検討してほしいと思っています。
本記事を読んで治療の詳細を知りたいと思った方、不明点について質問したいと思った方などは下記に問い合わせいただければ幸いです。
【問い合わせ先】
国立国際医療研究センター病院 膵島移植診療科
診療科長 霜田 雅之
電話:03-3202-7181(内線2776)
メールアドレス:mshimoda@hosp.ncgm.go.jp
国立国際医療センター 膵島移植診療科 診療科長、膵島移植センター センター長、国立国際医療研究センター研究所 膵島移植企業連携プロジェクト プロジェクト長
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
「1型糖尿病」を登録すると、新着の情報をお知らせします
本ページにおける情報は、医師本人の申告に基づいて掲載しております。内容については弊社においても可能な限り配慮しておりますが、最新の情報については公開情報等をご確認いただき、またご自身でお問い合わせいただきますようお願いします。
なお、弊社はいかなる場合にも、掲載された情報の誤り、不正確等にもとづく損害に対して責任を負わないものとします。
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。
