
夏に増える痛風、実は尿酸値が高い人の半数以上が放置―心臓・腎臓へのリスクとは
イーヘルスクリニック新宿院 院長、帝京大学大学院公衆衛生学研究科 非常勤講師、久留米大学医学部公衆衛生学講座 助教
天野 方一 先生
夏は痛風の患者が増えるとされている。この季節に痛風を発症した、という話を身近で聞いたことがある人も多いだろう。
痛風は、国内に推定約130万人の通院患者がいるといわれている。性別で見ると圧倒的に男性に多く、30~40歳代で発症することが多い。まさに働き盛りの男性を、あの「風が吹いても痛い」と表現されるほどの激痛が襲うのである。
そんな痛風について東京都新宿区にある「イーヘルスクリニック新宿院」が全国調査を実施したところ、尿酸値が高いと痛風になりやすいことは比較的知られている一方で、健康診断などで尿酸値が高いと指摘されても、半数以上の人が受診していない実態が明らかになった。
また、尿酸値が高い状態が続くと心臓病の発症リスクが高まることを知っている人は、30~40歳代では3人に1人以下にとどまることも分かった。
調査を行った同院の院長である天野 方一(あまの ほういち)先生に、働き盛り世代の男性を中心に慢性腎臓病や心筋梗塞(しんきんこうそく)といった将来的な合併症のリスクが十分に理解されていない実態について、詳しく話を伺った。
見過ごされがちな「痛風予備群」─高尿酸血症とは
痛風は、血液中の尿酸が増えて結晶化し、それが関節にたまって激しい痛みを引き起こす病気です。特に足の親指の付け根に症状が出ることが多く、患者さんの中には「夜中に目が覚めるほどの痛みだった」と表現される方もいらっしゃいます。
ただ、そうした発作がない時期でも、尿酸値が高い状態──つまり高尿酸血症──は静かに進行しており、血管や腎臓にダメージを与えている可能性があるのです。
尿酸値の高さは、単なる「発作の予兆」ではなく、それ自体が立派な病気です。放置すれば、慢性腎臓病や心筋梗塞といった重大な病気につながるリスクがあることを、もっと多くの方に知っていただきたいと思います。
「痛風は知っているけど……」調査で分かった危険な認知のズレ
我々が今年7月に全国の一般生活者271名を対象に実施した「痛風・高尿酸血症に関する意識調査」では、人々の知識と行動の間に、危険なギャップがあることが浮き彫りになりました。
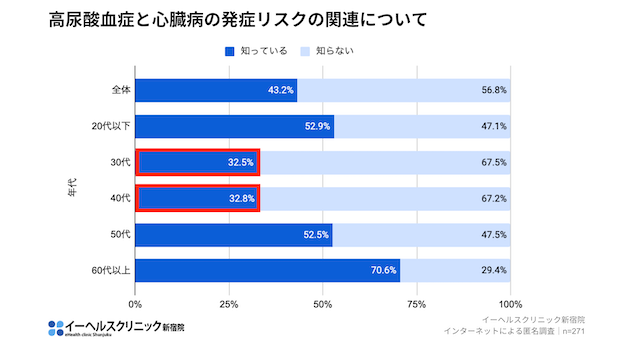
まず、痛風の直接の原因が「高尿酸血症」であることの理解度は63.1%、そしてそれが、食生活などが影響する「生活習慣病」であるという認識は88.2%と、世代を問わず高い水準でした。しかし、その先に待つ合併症への理解は、驚くほど低いものでした。
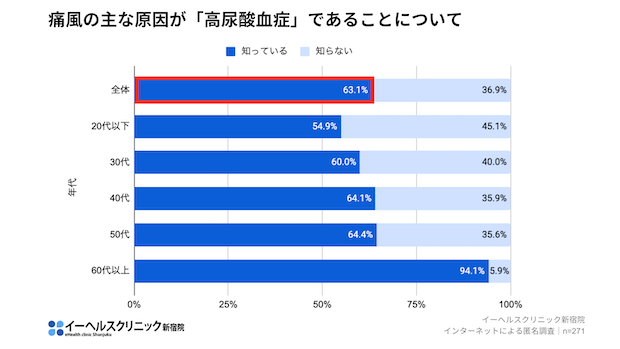
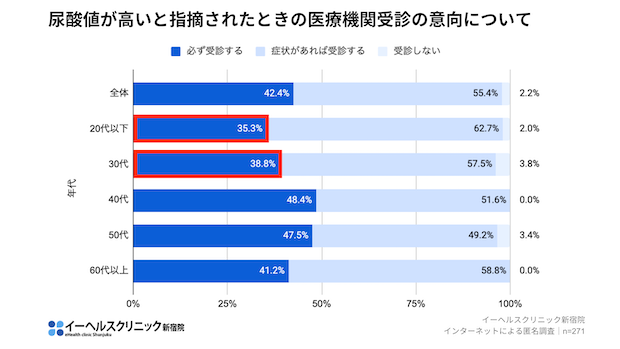
「高尿酸血症が慢性腎臓病のリスクを高める」と知っていた人は55%。しかし、特に働き盛りの40歳代では、「知っている」と答えた人は45.3%と少なくなりました。
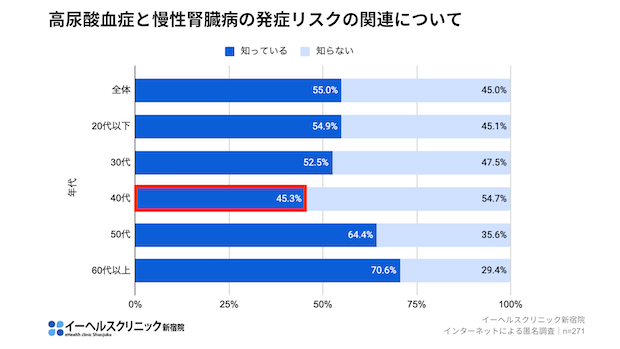
さらに、心臓病のリスクになると知っていた人は、全体でわずか43.2%。30~40歳代ではその認知度は32%程度まで落ち込みます。まさにリスクが高まる年齢層で認知が遅れている現状が明らかになりました。
この世代は、生活習慣が固定化し、体内で静かにダメージが蓄積し始める時期にあたります。
ここでリスクを正しく認識し、軌道修正できるかどうかが、50歳代、60歳代になったときの健康状態を大きく左右します。尿酸値の高さが重大な病気のリスクを高めることを、しっかり認識していただきたいと思います。
「痛くないから大丈夫」と放置する人が半数以上
さらに、尿酸値が高くても医療機関を受診する人は少ないことも分かりました。
健康診断で尿酸値が高いと指摘された際、「必ず受診する」と回答した人は42.4%にとどまり、残りの57.6%は「症状が出たら受診する」か「受診しない」と回答しています。
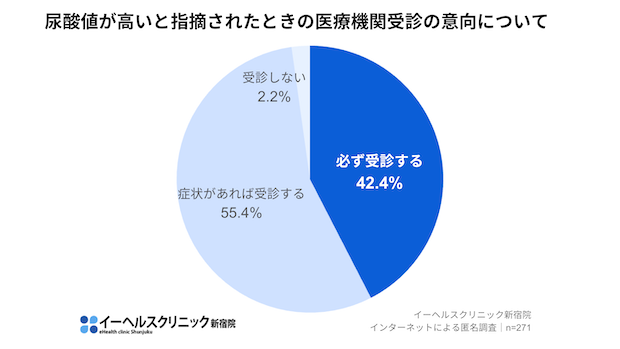
特に20~30歳代ではその傾向が強く、「痛風=激痛のあるときだけの一時的な病気」と誤解されている方も少なくないようです。しかし実際には、無症状でも病気は進行しています。
尿酸値が高い状態は、体内で炎症や血管の障害が進んでいるサインです。症状が出る前に対処して、将来の慢性腎臓病や心臓病のリスクを下げていただきたいと強く思っています。
「プリン体だけが悪者」は誤解。尿酸の本当の姿
痛風や高尿酸血症の合併症リスクが見過ごされる背景には、「尿酸」や「プリン体」への誤解があるのかもしれません。
「プリン体は体に悪いもの」というイメージが先行していますが、本来はあらゆる生物の細胞核に含まれ、遺伝情報を担うDNAの主成分となる、生命維持に不可欠な物質です。そして、そのプリン体が体内で分解されて最後に作られるのが「尿酸」です。実はこの尿酸にも、体内の細胞を傷つける活性酸素から体を守る「抗酸化作用」があることが分かっています。
料理に使う塩と同じで、少しの量なら生命活動に不可欠ですが、ありすぎると害になります。あくまで問題なのはその量が多すぎること、具体的には血液中の尿酸の濃度が7.0mg/dLを超えてしまう状態が問題になるのです。
なぜ「症状がなくても」放置してはいけないのか?
では、なぜ尿酸値が7.0mg/dLを超えた状態を放置してはいけないのでしょうか。その答えは、痛みなどの症状がないうちに、体内で静かに進行する「血管へのダメージ」にあります。
血液中の尿酸値が高い状態が続くと、尿酸そのものや、尿酸が作られる過程で発生する活性酸素が、私たちの血管の内側を覆っている「血管内皮細胞」を絶えず攻撃し、傷つけてしまいます。
この血管内皮細胞が傷つくと、血管本来のしなやかさが失われ、表面がザラザラになります。これが「動脈硬化」の始まりです。
ザラついた血管の壁にはコレステロールなどがくっつきやすくなり、「プラーク」と呼ばれる塊ができて血管が狭くなってしまうのです。この動脈硬化が心臓の血管で起これば心筋梗塞、脳の血管で起これば脳卒中のリスクとなります。
痛風発作という痛みは、いわば「氷山の一角」。水面下ではより深刻な血管の老化が静かに、しかし着実に進行しているのです。
あなたはどれ? 高尿酸血症の3つのタイプと対策法
高尿酸血症は、原因によって大きく3つのタイプに分けられます。体内で尿酸が作られすぎる「産生過剰型」、尿酸を体の外へうまく排出できない「排泄低下型」、そしてその両方が合わさった「混合型」です。
高尿酸血症の治療に際しては、ご自身のタイプに合わせた対策を取ることが重要です。
「産生過剰型」は、レバーなどの内臓肉や、エビ、イワシの干物といったプリン体を多く含む食品の取りすぎが主な原因です。また、果糖ブドウ糖液糖が多く含まれる清涼飲料水なども尿酸値を上げる要因になります。これらの食生活を見直すことが対策の基本となります。
「排泄低下型」では、肥満、特に内臓脂肪が増えてインスリンが効きにくくなる状態(インスリン抵抗性)になることや、アルコールを摂取することが、腎臓から尿酸を排出する力を弱める主な原因になります。
インスリンが効きにくいと、体はそれを補うためにインスリンを過剰に分泌します。この過剰なインスリンが、腎臓での尿酸の再吸収を促し、排泄を妨げてしまうのです。体重を落とし、アルコールを控えることが重要です。
そして、「混合型」の場合は「産生過剰型」と「排泄低下型」の対策をどちらも行うことになります。混合型の方は特にアルコールの摂取に注意してください。
また、アルコールについては注意していただきたいことがあります。実はアルコールは、肝臓で分解される際に尿酸が作られるのを促すはたらきがあると同時に、腎臓からの尿酸の排泄を妨げるはらたきもあります。つまり「産生増+排泄減」のダブルパンチで尿酸値を上げてしまうのです。たとえば「プリン体ゼロ」をうたっている商品もありますが、お酒の種類にかかわらず飲酒量そのものを適度にすることが何より大切です。
健康診断は、未来の健康への羅針盤
痛風発作という激しい痛みは、高尿酸血症がもたらす分かりやすい症状の1つに過ぎません。怖いのは、自覚症状がないまま進行し、ある日突然、命に関わる病気として姿を現す腎臓や心臓、血管へのダメージなのです。
健康診断で示された「尿酸値が高い」という結果は、単なる数字ではありません。それは、あなたの体からのSOSであり、未来の健康を守るための羅針盤です。症状がない今の段階で対策を始めることこそ、最も効果的な投資といえるでしょう。
健診で指摘を受けたら放置せず、まずはかかりつけ医やお近くの医療機関を受診し、専門家にご相談ください。自分の体の状態を正しく知り、適切な対策を始めることが、あなたの未来の健康を守るための一歩となります。
取材依頼は、お問い合わせフォームからお願いします。
新宿の診察室から 定点“患”測の連載一覧
- 【花粉症】「仕事の効率低下」を感じる人は8割、治療して症状がほぼ出ない人は6%……重症化を防ぐ新たな治療とは
- 【男性更年期】「症状あり」65%でもすぐ受診する人はわずか6%? 働き盛りを襲う不調の正体
- 【糖尿病デー】「糖尿病性腎臓病」認知27%、健診受診23% 腎臓病のリスクを遠ざける早期発見・受診の重要性とは
- 夏に増える痛風、実は尿酸値が高い人の半数以上が放置―心臓・腎臓へのリスクとは
- 5人に1人が罹患している慢性腎臓病(CKD)、認知度は約14% ―新たな国民病の脅威を知り早期発見を
- 腎臓を守る習慣、できていますか? 世界腎臓デーに学ぶ 慢性腎臓病(CKD)の予防と改善方法
- 花粉症で1人あたり年間19万円の損失!? 諦める前に知っておきたい新しい治療「オマリズマブ」
- イライラや性欲減少―男性にも起こる更年期障害 治療法と生活習慣改善のポイントとは
- 待望のエイズ予防薬が日本で承認―曝露前予防(PrEP)の効果と使用方法とは
- 暑い時期に増える痛風、ならないためにどうすればよい?
- サプリメントを飲んでいる方へ―紅麹サプリメントの健康被害から学ぶべきこと
- 花粉症の根治を目指す―“舌下免疫療法”を今から始めるべき理由
- 花粉症の根治を目指すなら今が始めるタイミング “舌下免疫療法”の効果とは
- 5月17日は「高血圧の日」 放置すれば命の危険も…最新知見に基づく対策開始を
- 重い花粉症の方に朗報!花粉症の最新治療で快適な生活を手に入れよう
イーヘルスクリニック新宿院 院長、帝京大学大学院公衆衛生学研究科 非常勤講師、久留米大学医学部公衆衛生学講座 助教
天野 方一 先生
埼玉医科大学卒業後、都内の大学附属病院で研修を修了。東京慈恵会医科大学附属病院、足利赤十字病院、神奈川県立汐見台病院などに勤務、研鑽を積む。2016年より帝京大学大学院公衆衛生学研究科に入学し、2018年9月よりハーバード大学公衆衛生大学院(Harvard T.H. Chan School of Public Health)に留学。予防医療に特化したメディカルクリニックで勤務後、2022年4月東京都新宿区に「イーヘルスクリニック新宿院 (eHealth clinic 新宿院)」を開院。複数企業の嘱託産業医としても勤務中。