がんの進行度が、治療選択肢や治療後の生活の質に影響する子宮頸がん。そのため、予防に有効なHPVワクチンや、早期発見につながる子宮頸がん検診についてしっかりとご理解いただき、早期発見に取り組むことが大切です。
今回は、国立国際医療研究センター病院 産婦人科において第二婦人科医長を務める冨尾 賢介先生に子宮頸がんの治療と予防についてお話を伺いました。
※「国立国際医療研究センター病院」は、 2025年4月より「国立国際医療センター」に名称変更しています。
子宮頸がんの治療選択肢
子宮頸がんの治療は、手術と放射線治療に大きく分けられます。なお、手術後や放射線治療と併せて化学療法(抗がん剤治療)を行うこともあります。
患者さんは治療に対してさまざまな希望を持っています。病気について事前に調べてから受診される患者さんも多くいらっしゃいますから、まず初診時にどういった治療を望んでいるか、どういった悩みを抱えているかについて確認することが大切です。そのうえで、患者さんのがんの進行度(ステージ)や組織型(悪性度)に応じた治療方法について説明し、相談しながら治療方針を決めていくことが重要であると考えています。
子宮頸がんの手術
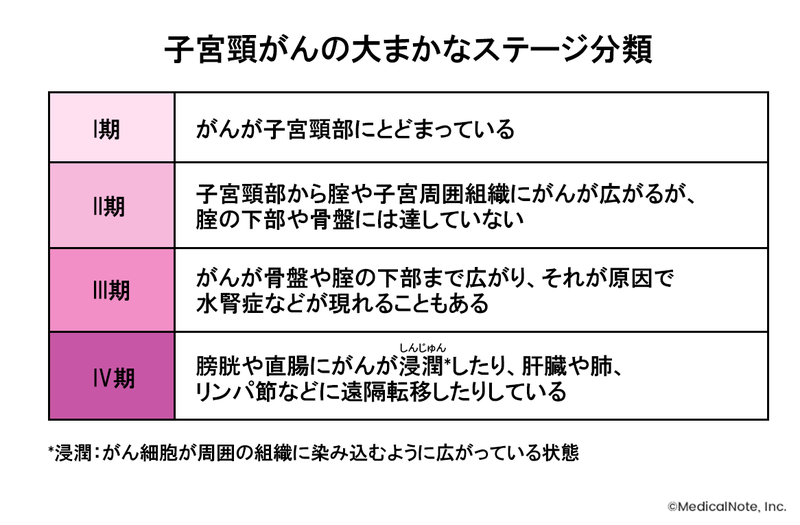
子宮頸がんの治療選択肢は、がんの進行度や組織型によってある程度定められています。日本ではIIB期といわれるステージまで、要するにある程度安全に切除できる大きさであれば手術が治療選択肢と考えられます。がんが周囲に広がっていて手術では安全に切除することが難しい、あるいは取り残しが出てくるだろうという状態の場合には放射線治療を選択するということになります。ただし、病気の進行度や組織型のほかに、患者さんの年齢や持病の有無などによっても治療選択肢は変わってくるということは知っておいていただきたいです。
妊娠の希望の有無によっても治療選択肢は変わってくる
妊娠の希望がある場合には、安全に子宮を残せるかどうかということが問題になります。上皮内がんおよび微小浸潤がんというごく初期の段階までであれば、円錐切除術で子宮頸部の病巣を切除して経過を見ながら妊娠を考えていくことは可能です。しかし、それ以上がんが進行している状態であった場合には再発の恐れがありますので、一般的には子宮全摘出術が推奨されます。
近年、子宮頸部のみを摘出し、子宮体部を温存して妊娠の可能性を残す広汎子宮頸部摘出術を行った後に無事妊娠・出産に至ったという症例が積み上がってきています。したがって、見つかった時点で円錐切除術だけでの治療が難しい場合でも、広汎子宮頸部摘出術で子宮を残せる可能性があります。ただし、広汎子宮頸部摘出術を実施できる施設は限られていますので、まずは担当の医師に相談いただくとよいでしょう。
卵巣を残せるかどうかで術後の生活の質が変わる
子宮頸がんの手術で卵巣を切除することになると、それをきっかけに更年期の状態になる可能性があります。そうなると、ほてりやのぼせといった自覚症状に加えて、骨粗しょう症の発症やコレステロールの値が上昇するなど目に見えない部分での変化が現れます。また、患者さんによっては抑うつなどの精神的な症状が出る方もいらっしゃいます。
このように卵巣を切除した場合、子宮頸がんが治ったとしても手術によって健康寿命を短くしてしまう恐れがあります。近年、子宮頸がんをはじめとする婦人科がんの手術後にホルモン補充療法を積極的に行う流れになってきているのはこのためです。もちろん、がんの進行度や組織型によっては残せないケースもありますが、残せるのであれば卵巣を温存し、手術によって生活の質が低下することを防ぐことが望ましいと考えられます。
手術を受けるうえでの注意点
円錐切除術
円錐切除術は妊娠の可能性を残すことができる手術ですが、流産や早産につながるリスクがあるということは事前に知っておいていただきたいです。病巣を部分的に切除する円錐切除術は入院期間が短いため、患者さんの負担が少ない手術といえますが、術後しばらくは出血が多くなることがあるなどの注意点もありますので、担当の医師と相談しながら決めていくのがよいでしょう。
子宮全摘出術
子宮全摘出術には、単純子宮全摘出術・準広汎子宮全摘出術・広汎子宮全摘出術の3つの術式がありますが、広汎子宮全摘出術の場合はがんの取り残しがないように子宮周囲の組織を大きく切除するため、排尿障害などにつながる恐れがあります。また、リンパ節を切除する場合には、術後にリンパ浮腫(リンパ液の流れが悪くなり、足や下腹部がむくむ状態)にならないように、普段の生活から気を付ける必要があります。
子宮頸がんの放射線治療
放射線治療には、手術に代わる“根治照射”と手術後に放射線治療を行う“術後照射”があります。
根治照射
子宮頸がんのIIB期よりも進んだ状態や、手術が難しい場合には根治照射の適応となります。また、高齢や持病などの理由で手術が難しい場合にも検討される治療です。
術後照射
術後照射は再発リスクが高い場合に適応となり、化学療法と併用して実施されることもあります。ただし、同じ場所に再び放射線を照射すると正常な組織へのダメージが大きくなるため、1度放射線を当てた場所に再発が見つかった場合には化学療法や手術が適応となります。
放射線治療の副作用
放射線治療では、吐き気、だるさに加え、放射線の影響で膀胱や腸に炎症が起こると血尿や下血(腸からの出血によって便に血が混じる)などの症状をきたすことがあります。近年は治療機器も進歩しているため、従来と比べて副作用は減ってきていますが、数年経ってから症状が出ることもあるため注意は必要です。
子宮頸がんの化学療法
化学療法、いわゆる抗がん剤治療だけでがんを消し去ることは難しいですが、薬が血液の流れによって全身を巡るため、再発のリスクとなるがん細胞の増殖抑制やリンパ節転移をはじめとする転移がんにも効果が期待できます。また、放射線治療の効果を高める作用も知られています。そのため、放射線治療と同じ時期に行ったり、再発がんや転移がんの治療に使用されたりしています。
がんの進行度や患者さんの年齢などによって治療選択肢は異なるため、担当の医師と相談しながら治療を行ってください。なお、化学療法に関しても吐き気や神経障害、脱毛などの副作用があります。
子宮頸がんの予防
HPVワクチン
HPVワクチンとは?
HPVは性交渉によって感染するウイルスですから、HPVワクチンは初交前に接種することでもっとも効果が期待できます。すでに海外では、HPVワクチンを接種した場合に9割ほど子宮頸がんの発症が抑えられたという報告もされています。
現在日本で承認されているHPVワクチンは、2価・4価・9価という3種類です。2価であれば、16型・18型の2種類のウイルス感染を防ぎ、4価であればそれらに加え6型・11型の4種類のウイルス感染を防ぐ効果があります。9価ワクチンは9つのウイルスの感染を防ぐワクチンですが、まだ日本で広く普及するには至っていません(2021年11月時点)。
HPVワクチンを接種するうえでの注意点
HPVワクチンは、接種後に具合が悪くなったことが以前問題になりました。接種後には気分が悪くなったり、アナフィラキシーショックなどが起こったりする可能性がありますが、これはHPVワクチンだけに限った症状ではありません。接種後にこれらの症状が現れる方もいますので、そういった注意点を事前にしっかりと説明を受けることが大切です。また、接種後に休む場所や、帰宅後の連絡方法なども整備されている医療機関で接種することをおすすめします。
子宮頸がんの検診
子宮頸がんの検診は、専用の器具を用いて子宮の出入口をこすって採取した細胞を調べる検査です。日本では、20歳から2年に1回の受診が推奨されています。
冨尾 賢介先生からのメッセージ
子宮頸がんは早期に見つけてしっかりと治療をすれば治癒率が高い病気です。しかし、子宮全摘出術などの大きな切除を伴う手術になると、更年期障害や性交障害といった目に見えない部分で生活に支障をきたすこともあるため、患者さんの負担も大きい治療といえるでしょう。そのため、円錐切除術で治療できる段階で見つけることが非常に重要です。
子宮頸がんの検診を受けていない方も少なくありません。しかし、子宮頸がんの検診は早期発見につながる効果的な方法ですので、2年に1度の検診はぜひとも受けていただきたいと思います。
国立国際医療センター 第二婦人科 医長
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
冨尾 賢介 先生の所属医療機関
「子宮頸がん」を登録すると、新着の情報をお知らせします
本ページにおける情報は、医師本人の申告に基づいて掲載しております。内容については弊社においても可能な限り配慮しておりますが、最新の情報については公開情報等をご確認いただき、またご自身でお問い合わせいただきますようお願いします。
なお、弊社はいかなる場合にも、掲載された情報の誤り、不正確等にもとづく損害に対して責任を負わないものとします。
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。

