気温が高い日々が続くこの季節は、体調を崩す方が急増するシーズンです。真夏日にめまいや頭痛、吐き気などに襲われたとき、「自分は熱中症なのではないか?」と心配になる方も多いでしょう。これらの症状は本当に熱中症の症状なのでしょうか。また、夏場の下痢と熱中症に関連性はあるのでしょうか?
熱中症の典型症状や注意が必要な行動、町中や職場で倒れた人をみかけたときの応急処置について、国際医療福祉大学成田病院 救急科部長の志賀隆先生に教えていただきました。
頭痛や吐き気は熱中症の症状?

7月の中旬から8月上旬にかけて発症のピークを迎える熱中症は、体内における熱の産出と体外への熱の放散のバランスが崩れてしまい、体温が上昇してしまう状態を指します。
かつて熱中症は症状から分類されており、軽度の症状のものから順に「熱けいれん」「熱失神」「熱疲労」「熱射病」と呼ばれていました。「熱射病」という言葉に馴染みがある方も少なくはないでしょう。
しかしながら、熱中症は症状にとらわれることなく早期に発見(認識)し、治療しなければ重症化してしまうケースもあることから、近年では診断基準に変更が加えられています。
具体的には、暑い環境(暑熱環境)にいる、もしくはいた後に、以下のような症状が現れている場合、熱中症の可能性を考えます。
【熱中症の症状】 (『熱中症診療ガイドライン2015』より一部改訂して引用)
前述のように暑い環境にいたあとに、これらの症状を呈しており、なおかつ他の原因疾患は考えられないという場合には、熱中症と診断します。
熱中症で足や腕がつる? 意外と知らない熱中症の症状「全身のこむら返り」
熱中症の典型的な症状のひとつに「こむら返り」(つること)があります。
あまり知られていませんが、こむら返りの原因にはナトリウムなどのミネラル不足もあるため、暑熱環境で多量に汗をかいた際に起こることが多いのです。
比較的軽症の場合は腕や足などが部分的につり、酷くなると全身のこむら返りが起こります。全身のこむら返りが起こっているときは、ご自身での移動も難しく、また医療機関の受診が必要と考えられるため、救急車を呼んでもよいでしょう。
下痢が熱中症の症状であることは少ない
胃腸炎や風邪との鑑別が必要
真夏に下痢をしている場合、熱中症なのではないかと考える方も多いようですが、実は熱中症でお腹を下すというケースは少なく、熱中症と下痢に関連性があると断言することはできません。
私たち医師は、患者さんが下痢、特にスープのような水分がほとんどの「水下痢」を呈しているときや、下痢に嘔吐を伴っているときには、胃腸炎や風邪など他の疾患を疑って検査を行います。
熱中症によるうつ熱と風邪などによる発熱は別物
熱中症は「体に熱がこもる」
熱中症の症状には、体温が著しく上昇する「高体温」も挙げられます。重症例では、元気だった高齢の方が真夏の屋外で1~2時間活動したあと、40度ほどにまで体温が上がってしまうこともあります。
こういった体温の上昇は熱中症の症状の代表例であるため、「熱中症の症状=発熱」というイメージが浸透していますが、厳密には「発熱」と熱中症に起因する「高体温(うつ熱)」は異なります。
発熱とは、体外から侵入したウイルスや細菌による感染症と戦うために、発熱物質であるサイトカイン(プロスタグラジンE2など)が作り出され、脳の視床下部から全身へと「熱を上げろ」という命令が出されることにより起こるものです。この指示により皮膚の血管が収縮するなどし、熱の放散は抑えられます。
一方、熱中症で体温が上がるのは、体外から取り込まれた熱が体内にこもってしまい、放散できないからです。このような熱の上昇を「うつ熱」と呼びます。
風邪による発熱のように、脳は熱の放散を抑えようとはしておらず、むしろ多量に発汗することで熱を逃がそうとしているのですが、外気温が高いため熱放散は小さくなります。また、体温調節機能が十分でない高齢の方の場合、外気温が高くても十分な汗をかけず、熱を体から逃がせないということもあります。
若い方とお年寄りの熱中症の違いについては、次項以降で詳しくご説明していきます。
休日に多い大人の熱中症
日中のフットサルやサッカーなど屋外スポーツに注意
熱中症は、若年や中壮年の男性に多い「労作時熱中症」と、高齢者に多い「非労作時熱中症」に大別されます。労作時とは、「体を動かしているとき」という意味であり、若い男性においてはスポーツ中の発症が多くみられます。
特に、日ごろ特別な運動をしていないごく普通の社会人の方が、休日の日中にフットサルやサッカーなどスポーツを行っている最中、熱中症で調子がわるくなることが多いので注意が必要です。
熱中症の発症時刻のピークは12時および15時前後とされていますので、激しいスポーツを行う場合は昼間の時間帯を避け、朝夕など比較的涼しい時間帯に実施しましょう。
熱中症になりやすい職業と対策
中年・壮年男性の「仕事中の発症」が多い

労作時熱中症の特徴は、今まで元気だった健康な人が、外気温に晒されることで短時間のうちに発症するということです。
中壮年の男性の場合は仕事中の発症頻度が高く、屋外の工事現場などで作業されている方や、分厚い衣服を着て訓練を行う消防士の方などが多くみられます。
仕事中の熱中症予防のためにできること
熱中症は重症化してしまうと入院なども必要になるため、高温多湿な環境で働かれている方は日ごろから予防を徹底することが大切です。
具体的には、次のことを心掛けるようにしましょう。
●休憩の頻度を増やす
●こまめに水分と電解質(ナトリウムなど)を補給する
●夜しっかりと寝て疲労回復に努める
●飲酒は疲労・脱水の原因となるため控えめに
熱中症予防や応急処置に牛乳が効くというのは本当?
メディアなどでは現在、「牛乳が熱中症予防に効果的である」といった情報が注目を浴びていますが、科学的な根拠が乏しいため、あまりおすすめはできません。
『熱中症診療ガイドライン2015』では、熱中症の応急処置において牛乳の摂取をすすめるアメリカの文献についてとりあげてはいるものの(※1)、世界最大級の医学文献データベースである「PubMed(パブメド)」で牛乳と熱中症の関連性を裏付ける論文を探してみると、ほとんど情報がみつからないというのが現状です。
後段でも述べますが、熱中症対策や応急処置に際しては、OS-1などの経口補水液や、ポカリスエット、アクエリアスなど、水分と電解質(ナトリウムなど)の補給に適した市販飲料を摂ることをおすすめします。
※1:Markenson D, Ferguson JD, Chameides L, etal:Part 17: first aid: 2010 American Heart Association and American Red Cross Guidelines for First Aid.
認知症の患者さんが徘徊中に熱中症になることが多い
高齢者の熱中症の注意点
毎年夏になると、エアコンがないご自宅内で重度の熱中症を発症されるお年寄りが増えます。ニュースなどで、このような高齢者の「非労作時熱中症」による死亡例の報道を目にした機会のある方もいることでしょう。非労作時熱中症とは、日常生活の中で徐々に進行する熱中症であり、労作時熱中症よりも重症化しやすいという特徴があります。また、高齢化と温暖化に伴い、現在日本で増加している熱中症でもあります。
室内で発症する非労作時熱中症は、高齢の女性や一人暮らしの方に多く、精神疾患や高血圧、糖尿病や認知症などの持病があると重症化しやすいと報告されています。
特に認知症の方が真夏に徘徊し、倒れてしまうというケースが多く、実際に当科にもこのような患者さんが運ばれてくることがあります。
認知症患者さんのご家族の方には、ぜひこういった事例もあるということを知っていただき、患者さんの行動を注意してみていただきたいとお伝えしたいです。
高齢者の熱中症予防
「お茶」は水分補給にふさわしい飲み物とはいえない
お年寄りの方はご自身の脱水に自分で気づきにくい傾向があり、さらに、水分補給の際、塩分が少ない「お茶」を飲むという特徴的な嗜好があります。
そのため、水分を摂っているつもりでも、熱中症対策に必要な電解質(ナトリウムなど)が十分に補えているとは限りません。
上述した経口補水液などのほか、塩分を豊富に含む梅昆布茶やみそ汁なども熱中症予防に有効とされているため、日ごろから意識的に摂ることをおすすめします。
子どもの熱中症の診断で大切なこと
子どもが夏場に「なんだかだるそう」にしていたら?

小児の場合、熱中症を発症していたとしても、自分の感じている症状を周りの大人や医師にうまく伝えることができません。これは高齢者の方にも共通していえることで、患者さんご本人が「(自分は)熱中症かもしれない」とおっしゃることは決して多くはありません。
ですから、夏場に「なんだかだるい」と訴えていたり、ぐったりしているお子さんが来院された場合には、医療者サイドが積極的に熱中症を疑い、鑑別診断にあげることが肝要になります。これは夏特有の小児の診察時の注意点といえます。
熱中症になったらどう対処すればよい?熱中症の応急処置

ポカリスエットは薄めて飲むべき?
ご自身や近くにいた人が軽い熱中症状態にあると思われる場合、まずは木陰など涼しい場所に移動し、ポカリスエットやアクエリアスなど、入手しやすい市販飲料で水分補給しましょう。このとき、ポカリスエットを薄める必要はありません。これらの飲み物には、熱中症の応急処置に有効な塩分のほかに糖分も含まれているため、飲みやすいという利点があります。
熱中症で救急車を待っている間にできる応急処置
職場や町中などで熱中症で倒れてしまった方をみかけた場合、まずは涼しい場所に連れていき、「回復体位」をとらせましょう。
回復体位の目的と方法…気道確保と姿勢の安定
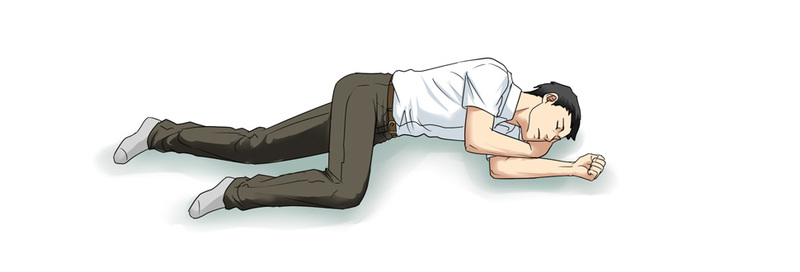
- 患者さんを横向きに寝かせ、下側の腕を前方へ出し、上側の腕を曲げて患者さんの顔を上側の手の甲にのせます。
- 顎を上げるように前に出して気道を確保します。
- 上側の足の膝を直角に曲げ、前方に出して体を安定させます。
意識がない人に無理に水分を飲ませるのは危険
患者さんの意識がない場合、水を飲ませようとすると肺に入ってしまうことがあるため、無理に水分摂取させる必要はありません。
濡らしたタオルや、ハンカチでくるんだ保冷材など、冷やせるものがある場合は、首の前側(頸動脈が通っている部分)や脇の下など、太い血管が通っている部位にあてて体を冷やします。足の付け根のそけい部も、冷やす部位として適しています。
職場などで熱中症患者が出たらご家族に連絡しよう-救急医からのお願い
真夏の病院では、町中で熱中症を起こした方が搬送されてきたときに、「ご家族に連絡はいっているのだろうか?」と、救急医が患者さんの私物などからご家族と思われる方を推測し、連絡をせざるを得ないこともあります。また、時にはすぐに患者さんのお名前や緊急連絡先がわからないこともあります。
もしも職場など、患者さんのご家族と連絡がとれる環境下であれば、ご家族にも一報を入れ、病院に来ていただけるよう伝えてもらえると大変に助かります。
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。

