脳動脈瘤とは、脳の血管にできた瘤を指し、くも膜下出血の原因の多くを占めます。くも膜下出血を発症すると、そのうちの3分の1が命にかかわるといわれていますが、治療によってその転帰は大きく変わる可能性があります。本記事では脳動脈瘤に対する手術について解説します。
脳動脈瘤の検査
脳動脈瘤の有無を確認し、より詳細に動脈瘤の状態を把握する
脳動脈瘤を疑う場合、体への負担を考慮し、まずは造影剤を用いない検査から順に実施します。
(1)MRA(磁気共鳴血管撮影)
MRA(磁気共鳴血管撮影)では、脳動脈瘤の有無を確認します。MRAとは、磁気と電磁波を用いて血管の状態をみる検査です。
(2)CTA(CT血管撮影)
MRAで脳動脈瘤がみつかった場合、脳動脈瘤の状態(瘤の形状、場所、周辺の血管との関係など)を詳しく調べるために、造影剤を用いてCTA(CT血管撮影)を行います。
CTAで脳動脈瘤の状態を把握し、適応となった場合には、そのまま開頭手術に移行する場合もあります。
(3)DSA(デジタルサブストラクション血管造影)
CTAで判断できない場合などは、DSA(デジタルサブトラクション血管造影)を実施します。DSAとは、X線を用いた血管造影検査です。DSAでは、頭部の血管に造影剤を流しX線撮影を行うことで、頭蓋骨内の血管の状態を詳細に調べることができます。
脳動脈瘤の手術適応
脳動脈瘤の破裂率と治療リスクの関係
一般的に、人口の2〜6%の方が脳動脈瘤を持っているといわれています。
脳動脈瘤の破裂率は、年間0.5〜1%とされています。たとえば動脈瘤が発見されてから経過観察を選んだ場合、その後1年間で破裂する確率が0.5〜1%(つまり100〜200人に1人)ということです。さらに10年間経過観察を行うと、脳動脈瘤の破裂率は5〜10%(年間破裂率0.5〜1%×10年)となります。
一方、脳動脈瘤を治療した場合、動脈瘤の破裂率や合併症(ある病気を原因として起こる別の症状)などを含むリスクは1.9〜12%前後といわれます。 脳動脈瘤の治療選択は、これらのリスクを考慮して行います。
年齢、健康状態、瘤の大きさ、発生箇所、形状などを考慮して治療を検討
未破裂の脳動脈瘤がみつかったときには、前項の考え方に基づき、患者さんの年齢、健康状態、瘤の大きさ、発生箇所、形状などを考慮して、脳動脈瘤の治療を検討します。
破裂しやすい脳動脈瘤
一般的には、以下のような脳動脈瘤は破裂するリスクが高いとされます。
- 大きさが5mm以上
- 大きさが5mm未満であっても
- 症候性(何らかの症状が出ている)
- 前交通動脈、および後交通動脈などの部位に存在する脳動脈瘤
- 不整形(いびつ)である、ブレブ(動脈瘤からさらに小さいコブが生じた形状)を有するなどの形態的特徴を持つ脳動脈瘤

脳動脈瘤に対する手術
脳動脈瘤の手術には、開頭クリッピング術とコイル塞栓術という2つの方法があります。なお、ケースによっては経過観察を選択する可能性もあります。
これらの手術には、それぞれにメリットやデメリットがあります。脳動脈瘤の手術を考える際には、可能であれば、2つの術式を採用している病院できちんと説明を受け、治療法を選択することが望ましいでしょう。また、セカンドオピニオン*を利用するという方法もあります。
*セカンドオピニオン:患者さんが納得して治療法を選択できるよう、治療の進行状況や治療選択などについて、現在診療を受けている担当医とは別に、違う病院の医師に「第2の意見」を求めること。
(1)開頭クリッピング術
開頭クリッピング術とは、頭蓋骨を開き、動脈瘤のネック(根元)をチタン性のクリップで挟みこむ治療法です。動脈瘤への血流を止めることで、破裂を防ぎます。
一般的に、開頭クリッピング術には4〜5時間の手術時間を要します。
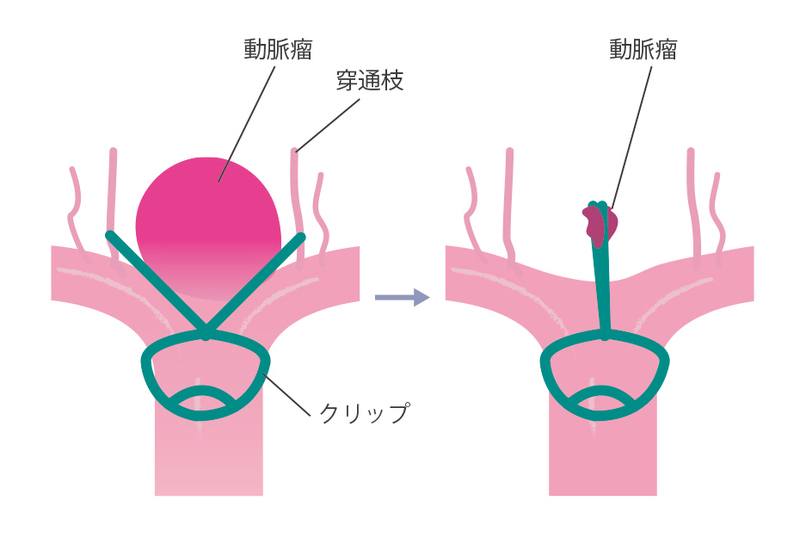
メリット
開頭クリッピング術のメリットは、実際に目視して行うため確実性が高く、手術中に動脈瘤が破裂しても迅速に対応できる点です。また、長期間の成績が出ていることもメリットといえるでしょう。
デメリット
開頭クリッピング術の最大のデメリットは、頭蓋骨を開ける必要があるため、患者さんの肉体的・精神的な負担が大きいことです。
(2)コイル塞栓術(脳血管内手術)
コイル塞栓術とは、足の付け根からマイクロカテーテルを挿入し、動脈瘤の内部にプラチナコイルを留置する治療法です。コイルを留置することで動脈瘤の血液が徐々に固まり、破裂を回避します。一般的に、コイル塞栓術には2時間ほどの手術時間を要します。
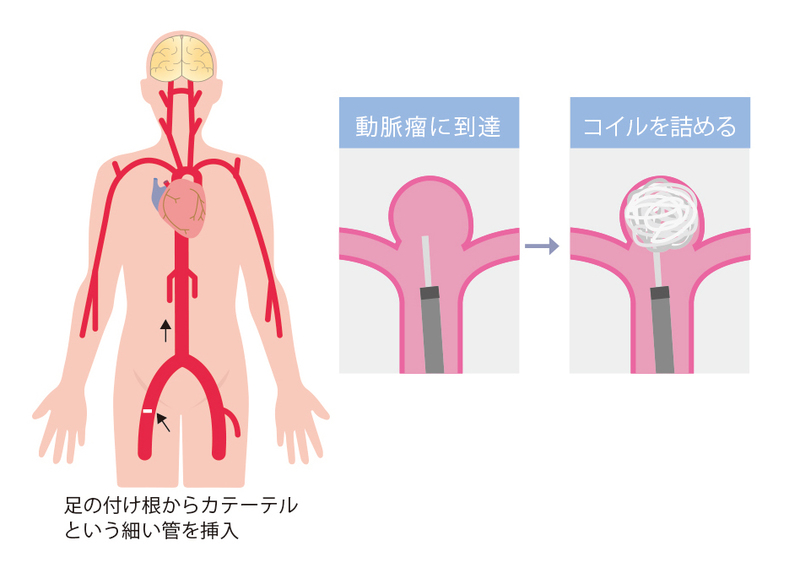
メリット
コイル塞栓術の最大のメリットは、開頭せずに行うため低侵襲(患者さんの肉体的な負担が少ない)である点です。術後の肉体的ストレスも少なく回復も早いため、もとの生活に戻りやすい点もメリットといえるでしょう。
デメリット
コイル塞栓術は遠隔操作で行うため、手術中に出血したときに対応が遅れる可能性があります。また、コイル塞栓術ではヘパリンという抗凝固剤(血液の凝固を阻害する薬)を使用するため、脳出血を合併している患者さんの場合は選択できないこともあります。
経過観察では、定期的な検査や血圧管理などを行う
経過観察となった場合には、定期的に検査を行います。また、日常生活のなかでは血圧管理や禁煙指導などを通じて、脳動脈瘤の破裂リスクをコントロールします。
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連の医療相談が13件あります
未破壊脳動脈瘤の予防処置について
開頭クリッピング術とカテーテルによるコイル術の違いを教えてください
めまいで受診したところ脳動脈瘤が見つかり、経過観察と言われた
半年ぐらい前からめまいがひどく、横から殴られたようにぐらついたり、視界が揺れたりしていたため、 耳鼻咽喉科を受診したところ、異常なしと診断を受けたが、脳神経外科の受診を勧められた。 その後、脳神経外科を受診したところ、脳動脈瘤という診断を受けたが、めまいの直接的な原因ではないと言われた。 脳動脈瘤の方はまだ大きくはないので経過観察だが、若いので念のため半年おきにMRIを撮るという流れになった。 この場合、めまいに対しては何科を受診したらよいのか。 また、脳動脈瘤に関しては引き続き同じ脳神経外科でMRIを撮りに行った方が良いのか。それとも一度別の病院にかかった方が良いのか。
未破裂脳動脈瘤の治療に関して
10年ほど前に脳底動脈に脳動脈瘤を指摘され、高血圧、高脂血症の薬を内服中でございます。頸部の動脈狭窄もあるため、抗凝固剤も内服しております。 ここ数年で動脈瘤の大きさが2倍くらいになり、現在の大きさは5~6mmです。大きさはさほど問題は無いようなのですが、瘤の形が突き出ている角?のようなものが数カ所あり、それも大きくなっているとのことで、何らかの治療を勧められました。 しかし、動脈瘤の位置が開頭では確認しにくい位置にある為クリッピングは難しく、コイリングが最も良いだろうと言われました。コイリングに関しても、これ以上ネックが大きくなったら難しくなるとのことです。 一番問題なのが、ヨード過敏症があると言うことです。 40年以上前の腎結石の際の造影で、全身に湿疹が出来、ヨード過敏を指摘されました。そのため、どこの病院に行っても治療は出来ないと言われてしまいます。 何か良い方法はないものかと悩んでおります。 私の叔母が40歳代でくも膜下出血で、母が脳出血で亡くなっていること、高血圧の持病もあり、時々血圧が220以上まで跳ね上がる事もあるため、何とか治療できたらと願っております。 何か良い方法があればご教授頂きたく、ご相談させて頂きました。 よろしくお願いいたします。
クモ膜下出血はどのような人がなるのでしょうか?
先日、友人のお母さんがクモ膜下出血で亡くなったという話を聞きました。発見が遅く、発見されたときにはすでに亡くなっていたそうです。私には一人暮らしの母が地元にいるのですが、この話を聞いてから母が突然、倒れるのではないかと心配になることがあります。クモ膜下出血って、そもそもどのような人がなるのでしょうか?ならないように気を付けることができるのでしょうか?
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「脳動脈瘤」を登録すると、新着の情報をお知らせします

![メディカルノート編集部 [医師監修]](http://carbon-assets.medicalnote.jp/uploads/doctor/image/0/740/s200x200_5c2d6660-6479-496b-a4d5-a475eca85c88.png)