概要
膠原病とは、皮膚、骨、血管、内臓などを形成するタンパク質の一種である“コラーゲン”に炎症や変化が生じることによって全身のさまざまな臓器に病変を引き起こす病気の総称です。現在、30以上の病気が膠原病に含まれていますが、もっとも患者数が多いのは関節リウマチです。
これらの膠原病は病気の種類によって皮膚、筋肉、各臓器などに特徴的な症状が現れるだけでなく、共通して痛みやこわばり、発熱、倦怠感などの全身症状が現れます。
膠原病は、本来は微生物など非自己に対して作動する免疫システムが自分の組織を攻撃してしまう“自己免疫”によって引き起こされることが分かっています。治療の進歩により多くの患者さんが通常と同じ日常生活が送れるようになっていますが、治療効果が十分に得られない難治性病態も残されています。

膠原病で合併しやすい肺の病気
痰の伴わない咳、日常生活の動作で息が切れる…間質性肺疾患のサインかも?
もっと詳しく見る

あてはまる方は要チェック
軽い運動での息切れ、痰の出ない咳が続く等の症状、気になってませんか?
もっと詳しく見る
原因
直接的な病気の原因は分かっていませんが、生まれつきの遺伝素因と環境要因が複数関わって発症することが分かっています。同一家系内に膠原病の患者さんが複数見られることはしばしばありますが、膠原病は遺伝病ではなく、がんや糖尿病と同じように膠原病になりやすい体質が存在すると理解されています。病気によって発症と関連する環境要因は異なりますが、喫煙、歯周病、粉塵吸入、ウイルス感染、紫外線への曝露などが知られています。
膠原病では“自己免疫”が病態の中心であることが分かっています。私たちの体には、細菌やウイルスなどの病原体が体内に侵入すると、それを攻撃して排除し体を守る“免疫”という仕組みが備わっています。免疫システムは多くの細胞やサイトカインと呼ばれる物質の複雑なネットワークで制御されています。このシステムに異常が生じることによって、本来は攻撃対象でない自分自身の細胞や組織が攻撃を受けてしまい、その結果さまざまな症状が引き起こされるのが膠原病です。
症状
膠原病の症状は病気の種類によって異なります。しかし、膠原病は体内で免疫反応、炎症が長く続くため発熱、倦怠感、食欲低下、関節痛、筋肉痛などの症状が共通して見られます。また、起床時の手のこわばり感、寒い場所で手指が紫色や白色に変化するレイノー現象、目や口の乾燥、発疹なども膠原病に頻度の高い症状です。そのほか、病気によって障害される部位は異なりますが、皮膚、関節、腎臓、肺、心臓、神経、筋肉、消化管、目、血管、血液などがダメージを受けることにより症状が引き起こされます。
膠原病の初期症状は微熱、倦怠感、こわばりや関節・筋肉の痛み、指先の冷えなど、ほかの病気でよく見られる症状しか現れないことも少なくありません。そのため発見が遅れることもありますが、これら症状が持続する場合や、発疹や関節の腫れが出現する場合は膠原病の可能性が考えられるため、早めに病院を受診して検査・治療を受けることが大切です。
膠原病では、病気に伴ってさまざまな臓器障害が起こります。たとえば、膠原病による肺の変化の中でもっとも頻度が高く注意が必要なのは“間質性肺疾患”です。間質性肺疾患とは、肺の中に複数ある直径0.1mm程の風船状の“肺胞”という部分の壁に炎症が起こることで、本来は柔軟である壁が硬くなり、膨らみづらくなった結果、酸素を取り込みにくくなってしまいます。初期は無症状ですが、病気の進行とともに労作時の息切れや咳などの症状が現れます。
膠原病の中でももっとも頻度の高い関節リウマチは、最近、高齢者の発症が増えています。高齢者では加齢によって筋肉が衰えるサルコペニアや、介護は必要ないものの活動が弱まるフレイル、腎機能の低下、感染症、骨粗鬆症、貧血などの合併症が生じやすいため注意が必要です。また関節リウマチに血管炎による関節以外の臓器障害が現れる病型を “悪性関節リウマチ”と呼び、国の指定難病になっています。
検査・診断
膠原病が疑われるときには、症状が現れている部位や症状のタイプによって次のような検査が行われます。
血液検査
膠原病を引き起こす自己免疫や炎症の有無は血液検査で調べることができます。また、感染症など似た症状を起こすほかの病気の除外、膠原病の重症度や治療効果の判定にも役立ちます。
画像検査
膠原病は肺、消化管、心臓などさまざまな臓器に病変を起こす病気です。そのため、病気毎に障害の生じやすい臓器の状態をX線、超音波(エコー)、CT、MRIなどの画像検査で評価します。
尿検査
膠原病の中には腎臓にダメージを与える病気もあります。それらの病気が疑われる場合は尿検査を行います。
治療
膠原病の治療では、自己免疫とそれによって生じた炎症を抑える治療が行われます。免疫抑制、抗炎症作用のある副腎皮質ホルモンであるステロイドが広く用いられますが、多面的な作用による副作用が必発なため、可能な限り少ない用量、短期間の使用を原則とします。そのため、免疫に特異的に作用する免疫調節薬、免疫抑制薬を組み合わせて、ステロイドの使用を極力減らす試みが行われています。
最近は、病気に直接関わる免疫細胞やサイトカインなどに対してピンポイントで作用する分子標的療法が次々に開発され、治療成績は大幅に向上しています。
膠原病の治療で重要なことが、一度よくなった後も病気が再び悪くなる“再燃”を防ぐことです。そのために、最小限の治療を長期に渡って継続する必要があります。
予防
膠原病は遺伝素因に加えて環境要因が複数積み重なって発症します。多くの研究で、関節のこわばり、レイノー現象などの症状に加えて血液検査での免疫異常などがあっても膠原病を発症してない前段階があることが分かっています。最近は検診などによって前段階で見つかるケースが増えていますが、禁煙などの生活習慣の改善が膠原病の発症が防げるかは分かっていません。
肺の合併症
提供:日本ベーリンガーインゲルハイム株式会社
監修:北海道大学大学院医学研究院 免疫・代謝内科学教室 教授 渥美 達也先生
膠原病の方が注意すべき間質性肺疾患を知っていますか
膠原病の合併症の1つに、 間質性肺疾患という肺の病気があります。間質性肺疾患が進行すると、肺がだんだん硬くなって(肺の線維化)呼吸機能が低下していく可能性があり、一度線維化した部分は元の状態に戻ることはありません。

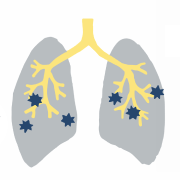
初期は無症状でも、進行すると息切れや痰の伴わない咳(空咳)などが現れます。呼吸の苦しさから疲れやすくなり、体重減少がみられることもあります。
“軽い運動でも息切れがする”“坂道や階段を上るだけでも息苦しくなる”などの変化を感じたら医師に相談してみましょう。病気の進行を防ぐためには早期発見・治療が重要です。
間質性肺疾患の相談ができる病院を調べる
エリアから探す

「膠原病」に関する
最新情報を受け取ることができます
処理が完了できませんでした。時間を空けて再度お試しください
「膠原病」に関連する記事
 膠原病で注意すべき肺の合併症――間質性肺疾患は早期発見と早期治療が重要国立病院機構横浜医療センター 臨床研究部...井畑 淳 先生
膠原病で注意すべき肺の合併症――間質性肺疾患は早期発見と早期治療が重要国立病院機構横浜医療センター 臨床研究部...井畑 淳 先生 膠原病に伴う“間質性肺疾患”の特徴――注意すべき症状・診断・治療法について解説総合病院浦河赤十字病院 特別顧問/北海道...渥美 達也 先生
膠原病に伴う“間質性肺疾患”の特徴――注意すべき症状・診断・治療法について解説総合病院浦河赤十字病院 特別顧問/北海道...渥美 達也 先生 血管に炎症が起こる「ANCA関連血管炎」とはどんな病気?顕微鏡的多発血管炎を含む膠原病(こうげんびょう)の一種杏林大学医学部第一内科学教室(腎臓・リウ...有村 義宏 先生
血管に炎症が起こる「ANCA関連血管炎」とはどんな病気?顕微鏡的多発血管炎を含む膠原病(こうげんびょう)の一種杏林大学医学部第一内科学教室(腎臓・リウ...有村 義宏 先生 膠原病とは?画像でみる膠原病の症状と種類、検査、治療法[医師監修]
膠原病とは?画像でみる膠原病の症状と種類、検査、治療法[医師監修] 巨細胞性動脈炎(側頭動脈炎)とは―膠原病として数少ない緊急疾患沖縄県立中部病院 総合内科 リウマチ・膠...金城 光代 先生
巨細胞性動脈炎(側頭動脈炎)とは―膠原病として数少ない緊急疾患沖縄県立中部病院 総合内科 リウマチ・膠...金城 光代 先生