- 膠原病とは?
- 膠原病のメカニズムや原因は?
- 膠原病の代表的な症状
- 膠原病は検査でわかる?血液検査や画像診断、生検の内容は?
- 膠原病の種類には何がある?症状は種類によって違う?
- 膠原病の種類と症状1:関節リウマチ
- 関節リウマチが進行したらどう治療する?写真からみる治療法
- 膠原病の種類と症状2:全身性エリテマトーデス(SLE)
- 膠原病の種類と症状3:混合性結合組織病(MCTD)
- 膠原病の種類と症状4:ANCA関連血管炎ー血管に炎症が起こる病気
- 膠原病の種類と症状5:高安動脈炎
- 膠原病の種類と症状6:強皮症(全身性強皮症)
- ※膠原病と似た症状の病気:臓器特異的自己免疫性疾患・天疱瘡について
- 膠原病の治療には症状を抑える免疫抑制薬が使用されることも
膠原病とは、いったいどのような病気なのでしょうか?
膠原病の定義は、「からだの2つ以上の臓器が同時に障害され、どの臓器が病変の中心であるかを特定することができない病気」とされます。1942年にアメリカの病理学者Paul Klemperer(ポール・クレンペラー)が提唱しました。
膠原病には様々な種類があります。代表的な病気は、関節リウマチ、全身性エリテマトーデス(SLE)、強皮症、皮膚筋炎、リウマチ性多発筋痛症、巨細胞性動脈炎、血管炎(ANCA関連血管炎)などです。
今回は、膠原病の中から3つの疾患(関節リウマチ、全身性エリテマトーデス(SLE)、強皮症)の症状を、写真や画像を含めて紹介します。
膠原病とは?
皮膚や関節、血管などが炎症を起こす免疫系の病気の総称
膠原病は、本来ならば体を病原体などから守ってくれる免疫システムが誤作動を起こすことにより、自分の体を攻撃してしまう病気です。「全身性自己免疫性疾患」とも呼ばれ、その名の通り全身のあらゆる部分に障害をもたらします。
膠原病は病名ではない
膠原病とは自己免疫性疾患の総称であり、病気の成り立ちの観点から見た分類です。その内訳には関節リウマチや全身性エリテマトーデス(SLE)、全身性強皮症、皮膚筋炎、結節性多発性動脈周囲炎などさまざまな病態が含まれており、膠原病という名称自体は病名ではありません。そのため、膠原病のうち、どの病気であるかが重要となります。
膠原病のメカニズムや原因は?
自己抗体が膠原病発症の可能性を高める
膠原病の原因はかつてより不明な点が多く、現在も原因がはっきり分かっていない部分もあるのですが、医学的な研究が進むにつれて少しずつ膠原病の原因も解明されてきています。
現在膠原病の原因として有力なのは、膠原病の患者さんの血液中に自己の身体を構成する成分に反応する「リンパ球」や「自己抗体」が多く出現しており、これによって膠原病が引き起こされるというものです。
このように原因が究明されていく中で、膠原病も「原因不明で治療法が確立されていない難病」というイメージがある一方、患者さんの生命予後も大きく改善されています。
膠原病の代表的な症状
症状は皮膚や関節、血管など全身に現れる
様々な自己免疫性疾患の総称が「膠原病」ですが、これらの病気に共通する症状があります。具体的には以下の症状が挙げられます。
- 全身症状…発熱・関節炎・全身倦怠感
- 皮膚症状(膠原病の皮膚症状は画像を含めて後述します)
- 筋症状
- 内臓症状
膠原病は検査でわかる?血液検査や画像診断、生検の内容は?
血液検査では白血球や赤血球値のほか、CRPや自己抗体を調べる
膠原病は複雑な症状や病態を示すため一つの検査結果から診断できるものではなく、診断するためには様々な検査を行う必要があります。
問診の結果膠原病が疑われた場合、一般的にはまず血液検査で白血球数やCRP、赤沈などの程度を調べます。また、抗核抗体(遺伝子情報を含んだ細胞核に対する抗体)が陽性であるかどうかも重要な指標となります。自己抗体の種類により、後述する膠原病の様々な種類(抗DNA抗体など)を診断するのに役立つ場合があります。
血液検査のほかには、レントゲン検査などの画像診断を行い、骨や臓器に異変が起こってないかを調べることもあります。関節リウマチや全身性エリテマトーデス(SLE)などの診断に役立ちます。
さらに、尿検査や生検なども必要に応じて行います。
膠原病の種類には何がある?症状は種類によって違う?
膠原病には関節リウマチや皮膚筋炎、全身性エリテマトーデス、強皮症など様々な種類があります。
代表的なものは下図のとおりです。
この項では、膠原病に含まれる病気「関節リウマチ」「全身性エリテマトーデス(SLE)」「強皮症(全身性強皮症)」をひとつずつ紹介します。
膠原病の種類と症状1:関節リウマチ
症状は「関節のこわばり」から始まる

「小冊子:関節リウマチの薬物治療ハンドバック(ファイザー/武田薬品発行)」から転載
関節リウマチの初期症状と画像、写真
関節リウマチの場合、初期症状から病状が進行した末期状態になるまで、症状は変化していきます。また、病状の進行にともなって様々な合併症を生じることが一般的です。
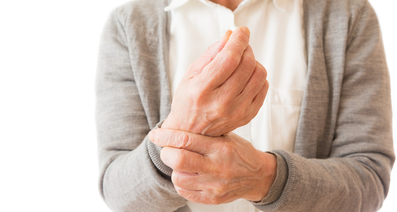
関節リウマチで最も初期に見られる症状は「起床時の関節のこわばり」です。
起床時に少なくとも1時間以上関節がこわばった感じが治まらない場合、関節リウマチの初期症状が起きている可能性が考えられます。
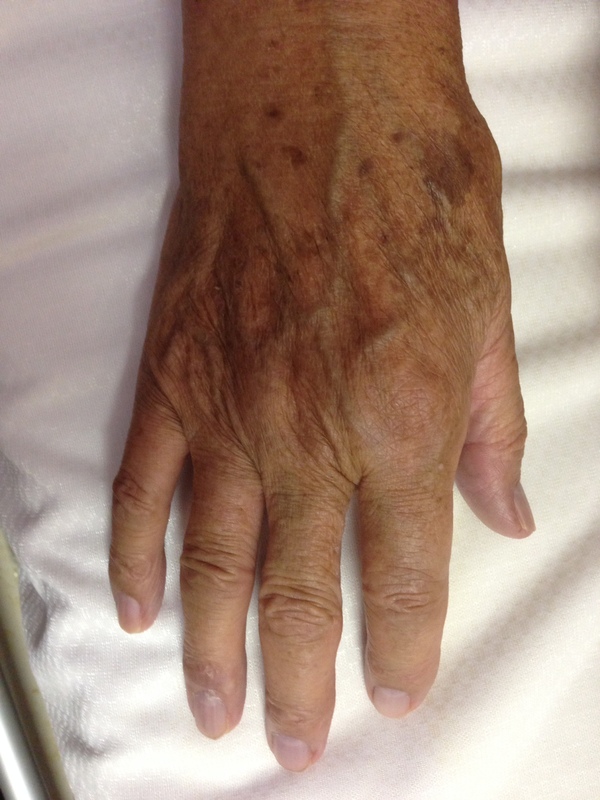
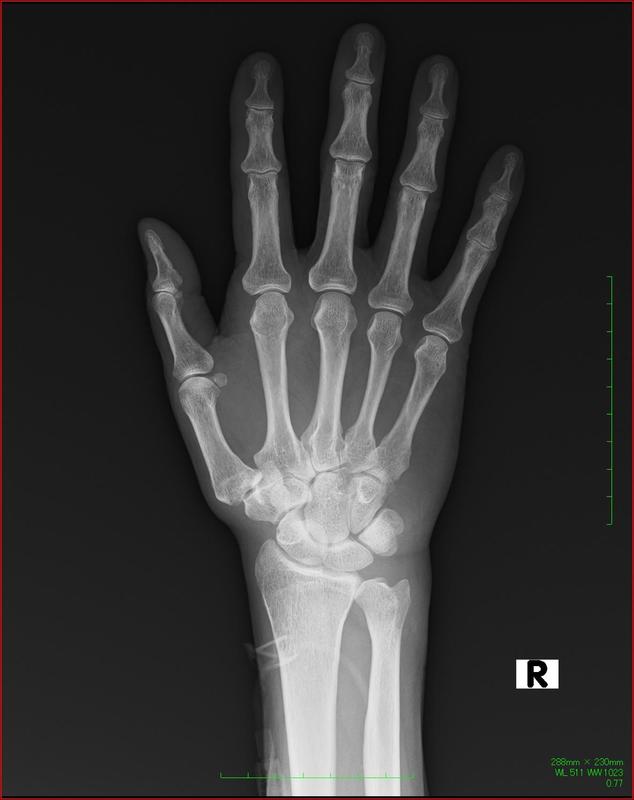
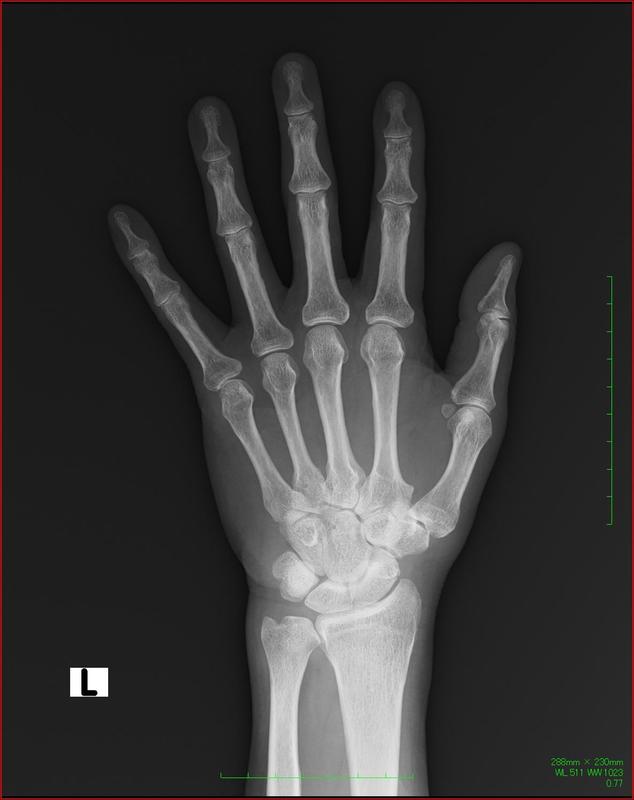
関節リウマチの主な症状
さらに関節痛、関節の腫れなども起こります。ただし関節リウマチの関節痛や関節の腫れは左右対称・複数の関節に起こるという特徴を持ちます。また、腫れている部分は外傷などとは違って柔らかくなっています。
さらに関節リウマチの患者さんのうち9割以上が手足の指の関節や膝・肘・肩・足首などにも痛みが出ます。そのなかでも特に上肢の関節に強く痛みが出る傾向があります。膝や足首に腫脹や熱感が起こることも珍しくありません。また、まれに足の指など下肢の関節にだけ腫れが生じている場合もあります。
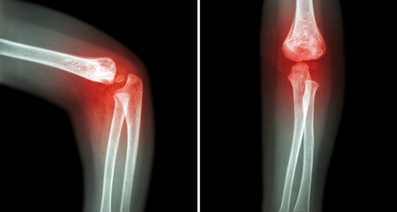
関節リウマチの末期症状と写真
末期状態になるまで炎症が進むと、関節本来の運動機能が徐々に損なわれます。さらに病状が進行すると、関節内の軟骨と骨が破壊されます。具体的には骨粗しょう症を起こして骨がもろくなり、圧迫骨折などを引き起こす可能性も高くなります。
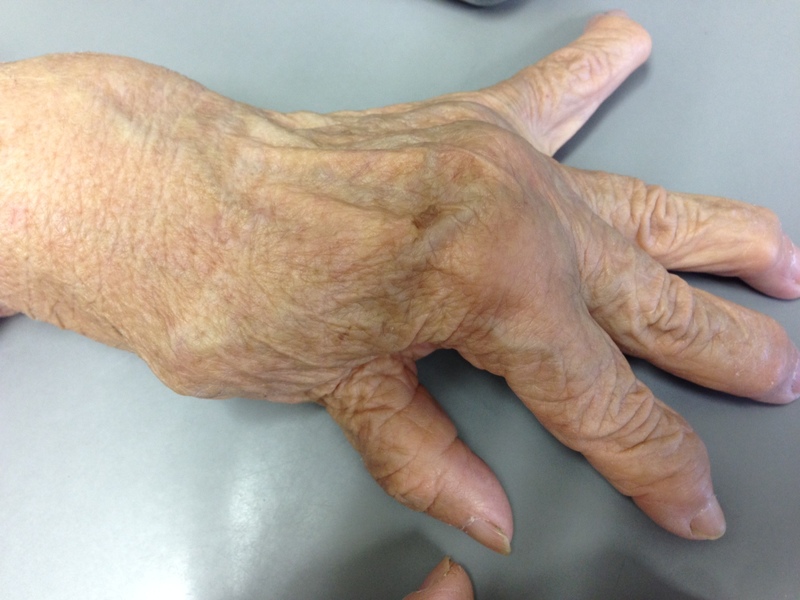
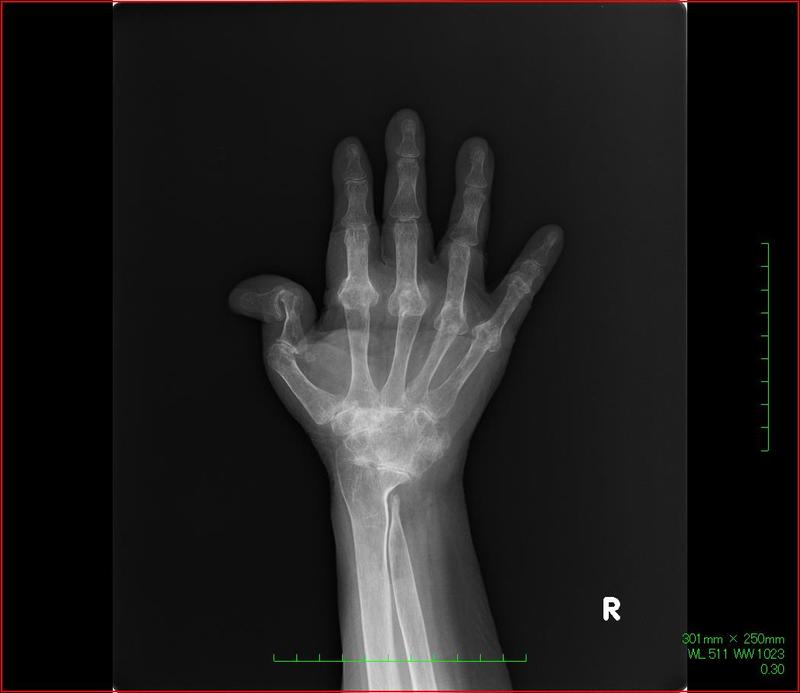
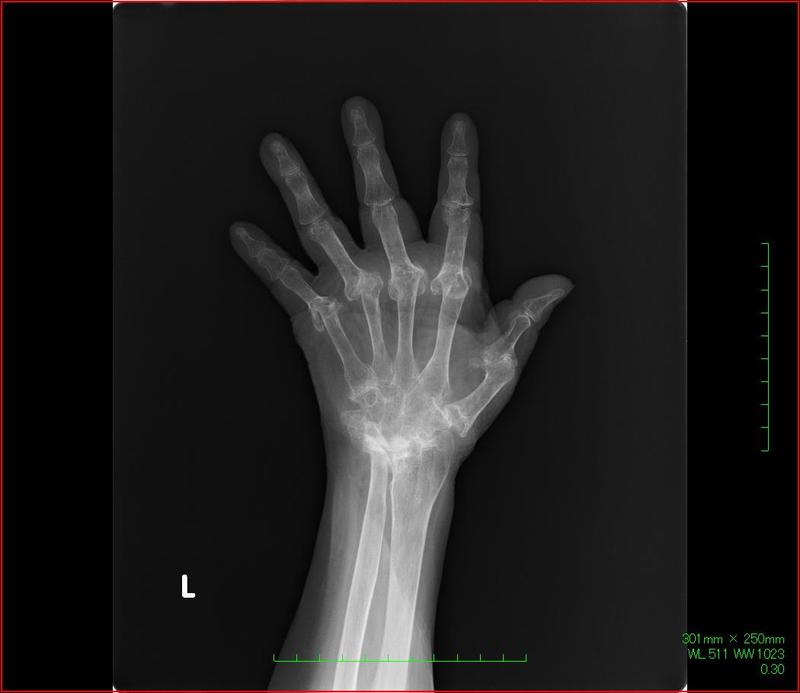
関節リウマチが進行したらどう治療する?写真からみる治療法
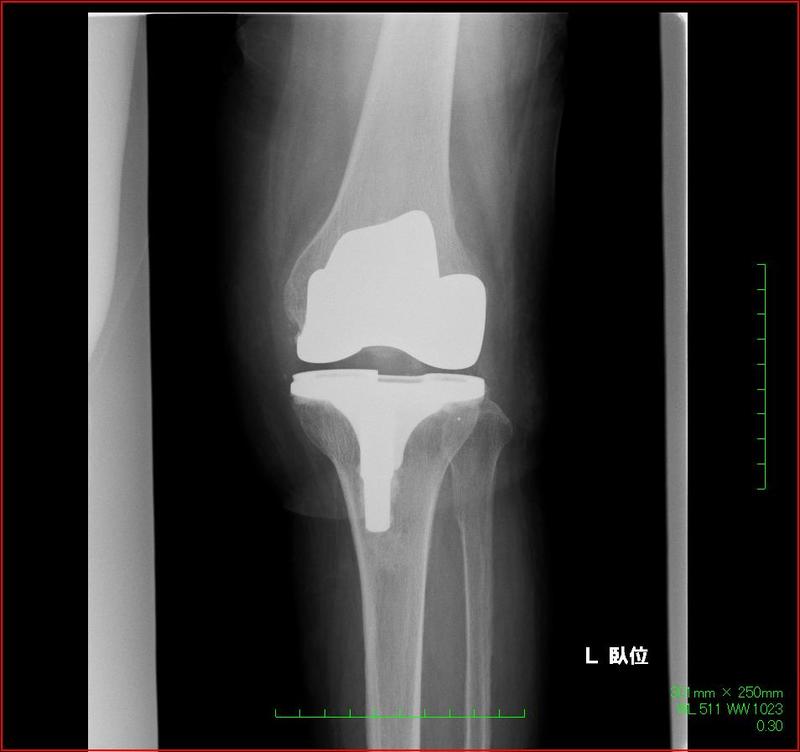
関節リウマチの症状が進み、膝や指の関節が曲がって、著しく日常生活に支障をきたしてしまう場合は手術が行われることがあります。
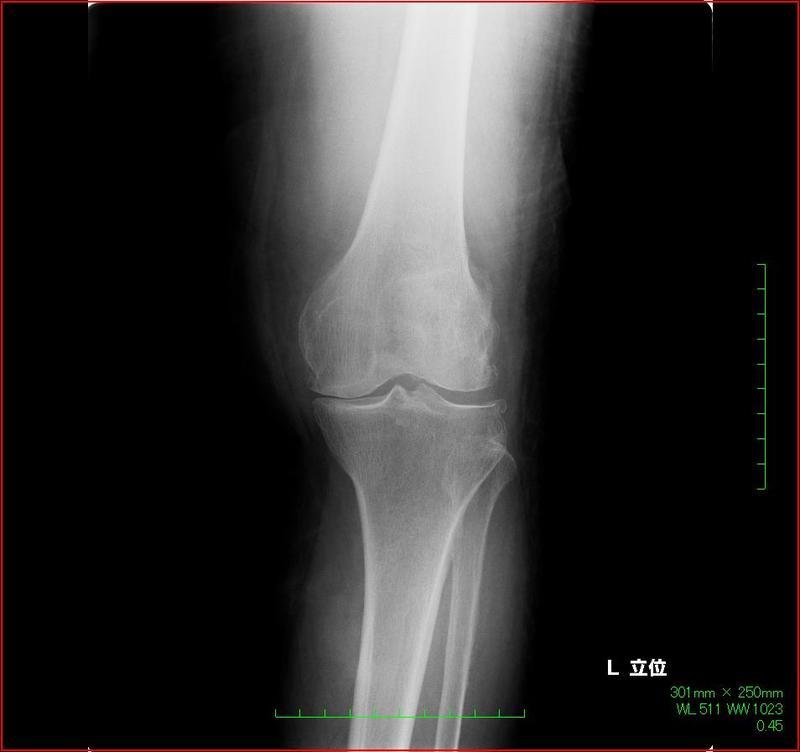
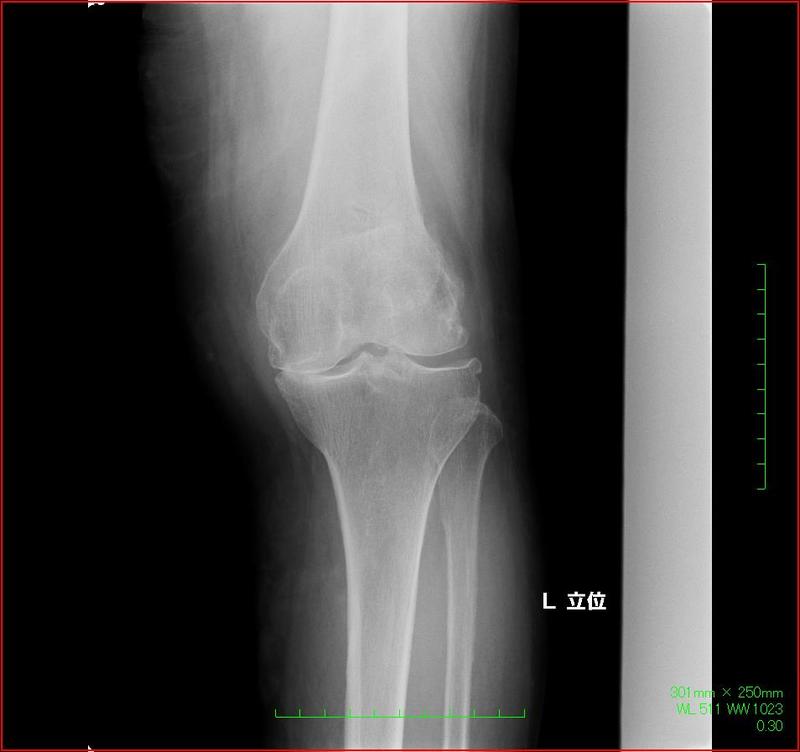
下図のように人工関節を挿入し、変形した関節部分を除去して正常な状態に戻します。
指関節の場合も同様に、変形した部分の指関節に人工関節を挿入する手術が行われます。

膠原病の種類と症状2:全身性エリテマトーデス(SLE)
皮膚に生じる皮疹が特徴
全身性エリテマトーデス(SLE)は正式には“systemic lupus erythematosus”といい、その頭文字を取ってSLEと略されます。免疫システムの異常によって、あらゆる臓器や箇所に様々な症状を引き起こす病気です。主に薬物治療が行われます。
全身性エリテマトーデス(SLE)の症状と写真
全身性エリテマトーデス(SLE)ではありとあらゆる症状があらわれるため、最初は何の病気なのかわからず、診断に時間がかかってしまうケースも少なくありません。
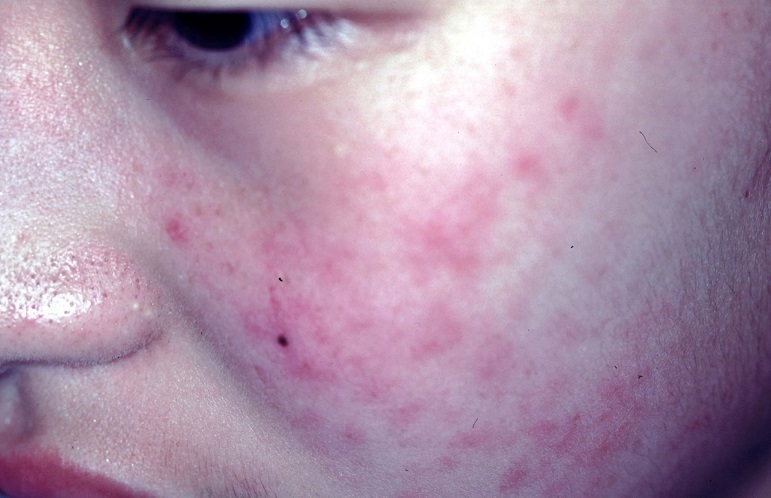
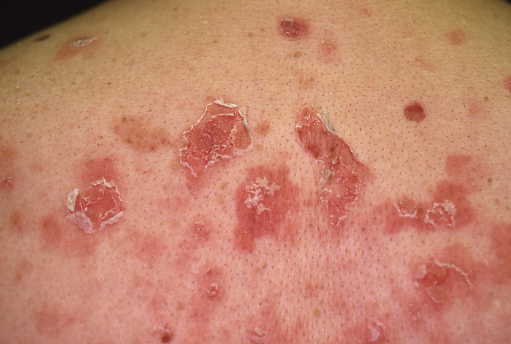
具体的な症状には、全身症状として発熱、全身倦怠感、食欲不振などがみられると同時に、関節症状や特徴的な皮膚症状(蝶形紅斑、レイノー現象など)もあらわれます。その他光線過敏症(強い紫外線を浴びた後で皮膚に発疹や水ぶくれが出てしまう)や口内炎、脱毛も見られ、さらに重症化すると腎障害などの臓器障害を発症する場合もあります。

全身性エリテマトーデス(SLE)の症状における最大の特徴は皮疹
皮疹とは皮膚に生じる疾患の総称で、発疹ともいいます。全身性エリテマトーデス(SLE)の場合、代表的な皮疹は以下のとおりです。
膠原病の種類と症状3:混合性結合組織病(MCTD)
全身性エリテマトーデス、強皮症、多発性筋炎/皮膚筋炎の症状が混在する病気
混合性結合組織病は、前項で述べた全身性エリテマトーデス(SLE)、後述する強皮症、そして多発性筋炎・皮膚筋炎の症状が合わさって発症する膠原病の一種です。複数の膠原病が合併しているため、その症状も多岐にわたります。
混合性結合組織病(MCTD)の症状と写真
混合性結合組織病の代表的な初期症状としては、レイノー症状と手指の腫脹が挙げられます。また、患者さんの1割は肺高血圧症(肺動脈の末梢血管が狭窄して血圧が高くなる病気)を合併する恐れがあります。
・レイノー症状(Raynaud症状)
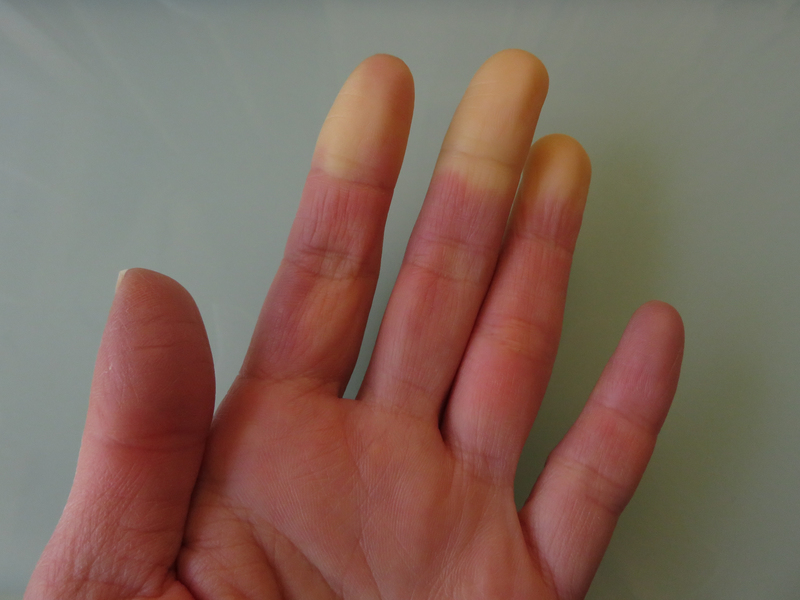
レイノー症状とは、寒冷刺激や精神的緊張等によって手や指の先端が蒼白または真っ白に変化し、いったん暗紫色や紅潮になったあとで元の肌色に戻る現象です。レイノー症状による指色の変化は数分~数十分間かけて起こり、患部の冷えやしびれを伴うこともあります。
■手の甲・指の腫脹
手の甲や指の腫れは混合性結合組織病の大多数の患者さんにみられる症状です。
全身性エリテマトーデス(SLE)、強皮症、多発性筋炎/皮膚筋炎に似た症状(混合所見)
混合性結合組織病では、全身性エリテマトーデス(SLE)、強皮症、多発性筋炎/皮膚筋炎に類似した症状がそれぞれ現れます。3種の疾患の強さによって出現する症状の程度や重症度は異なります。
混合性結合組織病のSLE、強皮症、多発性筋炎/皮膚筋炎に似た主な症状と発現頻度
SLE様症状
強皮症様症状
- 強皮症様症状
- 手指に限局した皮膚硬化
- 肺線維症
- 食道運動機能の低下
- 消化管病変の発現(食道以外も含む)
多発性筋炎/皮膚筋炎
- 近位筋の筋力低下
※難病センター「混合性結合組織病」より
肺高血圧症の症状と写真―検査では肺高血圧症の有無を必ず確認する
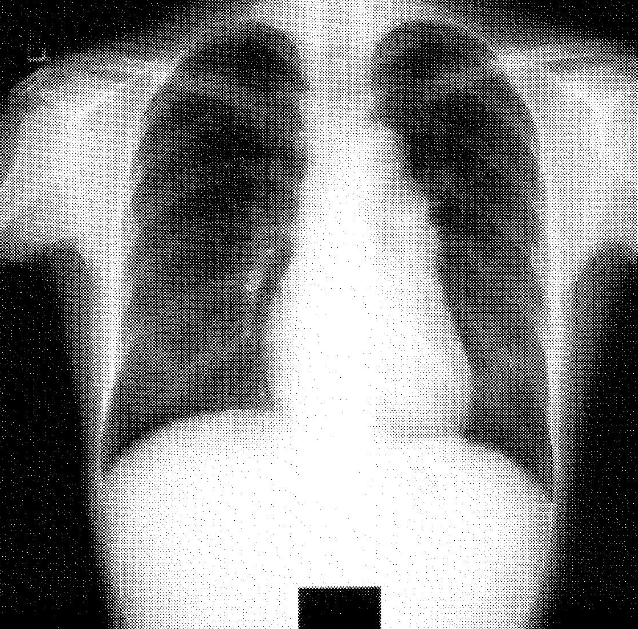
肺高血圧症を合併した場合、肺動脈に血液を送っている右心室に過度の負荷がかかります。負荷のかかりすぎた右心室は徐々にその機能を低下していき、進行すると心不全に至る可能性があります。命にかかわる恐れがあることから、混合性結合組織病の患者さんには必ず肺高血圧症の有無を確認する検査(心臓超音波検査や心臓カテーテル検査など)が行われます。
混合性結合組織病では髄膜炎や三叉神経障害が現れるケースも
混合性結合組織病の患者さんのうち1~2割には無菌性髄膜炎や三叉神経障害(顔面片側性の知覚・味覚障害など)が起こることもあります。
混合性結合組織病では患者さん個々の症状を緩和する治療が行われる
混合性結合組織病の根治療法はまだありません。混合性結合組織病によって生じる、全身性エリテマトーデス(SLE)や強皮症、多発性筋炎などに類似した症状を緩和・進行抑制するための治療が中心です。
膠原病の種類と症状4:ANCA関連血管炎ー血管に炎症が起こる病気
血管炎とは?
元々血管は血液を各所に運ぶための「道路」の役割を果たしています。主に大動脈とその主要分岐(大型血管)、腎動脈などの各臓器につながる血管と臓器内の主分岐(中型血管)、さらに臓器の中で分岐を繰り返し毛細血管となる細い血管(小型血管)の3種類から成り立ち、これらの血管が体の隅々まで行き渡ることで全身の細部に血液が運ばれる仕組みになっています。
血管炎は、この「血管」に炎症が起こる病気です。肺炎や脳炎などの病気では各臓器ごとに炎症が起こりますが、血管炎の場合、血管が体中に分布しているので、あらゆる臓器に炎症が起こり「臓器障害」をきたす可能性があります。つまり、血管炎は全身性の疾患といえるのです。
ANCA関連血管炎とは?
「ANCA」とはanti-neutrophil cytoplasmic antibodyの略称で、抗好中球細胞質抗体のことを指します。ANCA関連血管炎とは好中球のなかにある細胞質(核以外の物質)に対する抗体が陽性になる頻度の高い小型血管炎の総称です。
ANCA関連血管炎はさらに3つのタイプに区別されます。
- 顕微鏡的多発血管炎(microscopic polyangiitis, MPA)
- 多発血管炎性肉芽腫症(granulomatosis with polyangiitis, GPA)
- 好酸球性多発血管炎性肉芽腫症(eosinophilic granulomatosis with polyangiitis, EGPA)
ANCA関連血管炎の症状では鼻が凹むことも?
ANCA関連血管炎の症状はタイプによって異なりますが、多発血管炎肉芽腫症では、肉芽腫と血管炎が主な症状として挙げられます。
発症初期には耳や眼、鼻などの上気道に肉芽腫や血管炎が起こり、鼻の病変が進行すると鞍鼻(あんび:鼻の軟骨が障害されて鼻が凹んだ状態になる)になるのも特徴です。
また、眼の部分に肉芽腫ができると眼球が突出する場合も、難聴になる場合もあります。さらに病状が進行すると肺や腎臓にも肉芽腫や血管炎が発生します。血痰や息切れがみられたり、腎臓の働きが悪くなり透析治療が必要になる場合もあります。
膠原病の種類と症状5:高安動脈炎
高安動脈炎とは
高安動脈炎は若い女性に多発し、大動脈を中心とした大型血管に原因不明の血管炎を生じます。血管炎の分類のうち、「大型血管炎」に該当します。大型血管炎では主に心臓から出てくる動脈(大動脈)と大動脈から枝わかれして体の主要な場所(頭、腕、足)に行く太い動脈(頸動脈、上腕動脈、大腿動脈)が侵され、若い女性に多いという特徴を持ちます。また、高安動脈炎は東洋に多く発生するという特徴もあります。
さらに、一部の患者さんでは特異的な遺伝的な要素(HLAなど)が関係しているのではないかとも推測されています。
高安動脈炎の症状

高安動脈炎では障害された血管の部位によって症状が変わり、様々な異変が現れます。
一般的に、初期には発熱や全身倦怠感、食欲不振、体重減少など、風邪をひいたようなはっきりしない症状から始まることが多いです。
また、高血圧症を合併する方もいらっしゃいます。高血圧は高安動脈炎の予後に大きく関連しているといわれています。
血管炎が進行すると、炎症によって血管が狭窄や閉塞、拡張し、血液がうまく行き渡らなくなってきます。たとえば頭に血液を運ぶための血管(頸動脈)に炎症を起こると、めまいや立ちくらみ、難聴や耳鳴り、歯の痛み、頸部痛失神、ひどい場合には脳梗塞や失明をきたすこともあります。また、腕に分布する血管(上腕動脈)に炎症が起こると、腕が疲れやすかったり脈が触れなかったりします。脈が触れにくいことから、高安動脈炎は「脈なし病」とも呼ばれています。
高安動脈炎の患者さんのうち、約3分の1では心臓の大動脈弁付近にも炎症が及んで大動脈弁閉鎖不全症という弁膜症(べんまくしょう)という病気を合併することが知られています。
弁膜症の程度によっては、心臓の働きに問題が生じることがあります。さらに、腎臓に向かう血管(腎動脈)が障害された場合は、腎臓の働きが低下したり、高血圧になることがあります。また、下肢に栄養を運ぶための血管が障害された場合は歩行困難になることもあります。このように、高安動脈炎は重要な臓器の機能低下をきたす可能性が高い疾患なのです。
膠原病の種類と症状6:強皮症(全身性強皮症)
症状は指先が青白くなる「レイノー現象」から現れる
強皮症(全身性強皮症)とは
強皮症には限局性強皮症と全身性強皮症の2種類があります。膠原病に分類されるのは、このうち全身性強皮症です。全身性強皮症では皮膚や内臓の硬化・もしくは線維化が生じ、皮膚、肺、腎臓などの全身の臓器にも変化が起こっていきます。
症状からみる強皮症(全身性強皮症)のチェック
強皮症のチェックリスト
⑴身体が冷えたとき(冬、屋外に出たとき、朝起きたとき、冷房の強い部屋に入ったときなど)、手指を冷やしたとき(冷水で洗い物をしたとき、冷凍食品に触ったときなど)、サッと手指が白くなったり、紫色になったりしませんか。※下図1参照
⑵朝、起きたとき、しばらく手指がこわばった感じがしませんか。
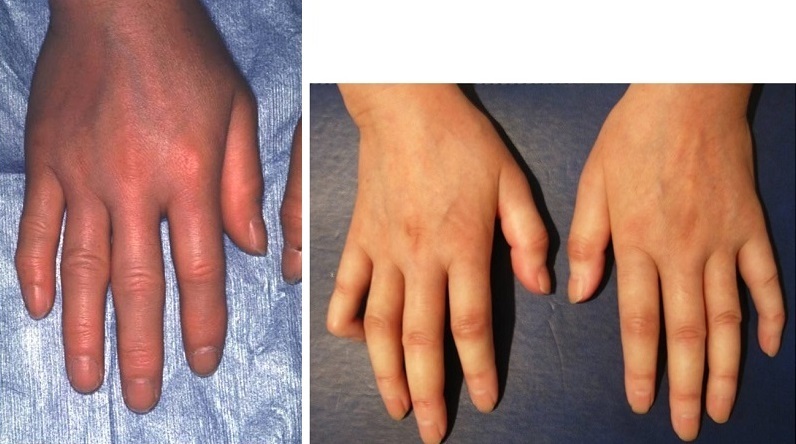
⑶最近、指輪が入りにくくなったなど、手指が腫れた感じ、むくんだ感じがしませんか。※下図2参照
⑷胸焼けや、食事の時に食べ物が胸につかえる感じがしませんか?また、一度胃に入った食べ物が食道に逆流する感じはありませんか。
⑸爪の根元の甘皮に黒い点がありませんか。※下図3参照
1の症状があり、2から5の症状のうち2個以上あれば、医師の診察を受けられることをお勧めします。特に1はレイノー現象特有の症状であり、初発症状としては最多です。ただし、急速な病状の進行がみられる場合は後から出現することもあります。
(※強皮症の症状:東京大学医学部皮膚科学教室のホームページより引用)
関連記事:佐藤伸一先生記事『強皮症の症状-強皮症を疑うチェックリスト』
※図1:写真でみる強皮症のレイノー現象の様子
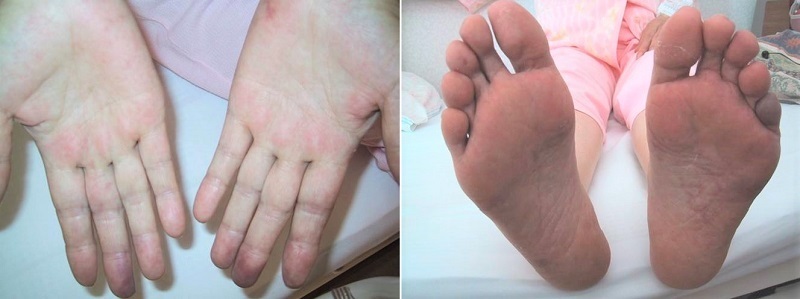
突然冷たい刺激を受けることによって末梢の動脈が収縮し、血液の流れが妨げられてしまうことによって、手足の指の皮膚が蒼白状に変色してしまう現象のことをいいます。レイノー現象は全身性エリテマトーデス(SLE)や混合性結合組織病(MCTD)などの場合にも生じます。
※図2:爪の甘皮毛細血管が破綻することで起こる強皮症の「出血点」の写真
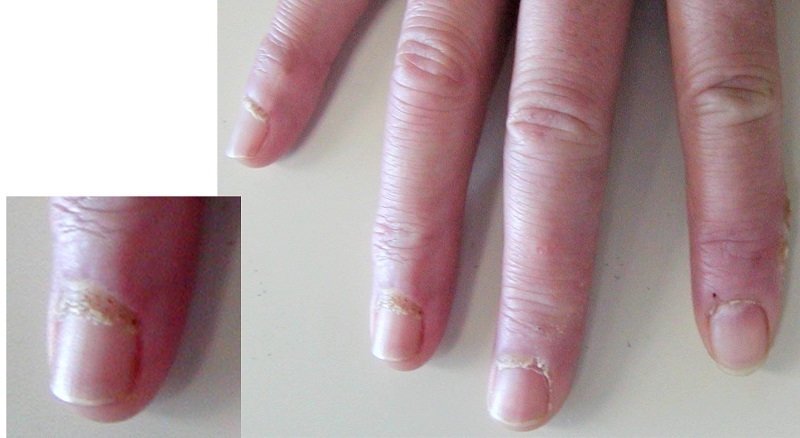
※図3:強皮症で皮膚が固くなる前段階「Puffy fingers」(手指腫脹)の写真
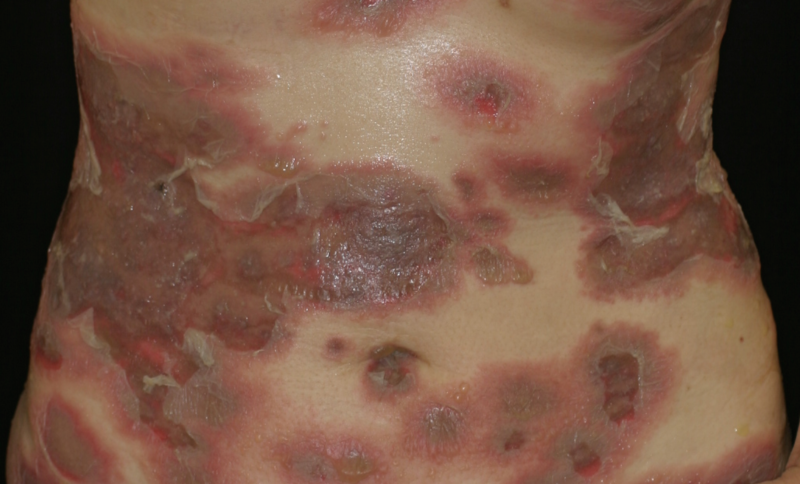
※膠原病と似た症状の病気:臓器特異的自己免疫性疾患・天疱瘡について
天疱瘡の皮膚症状と画像
天疱瘡(てんぽうそう)とは、自己免疫性水疱症と呼ばれる病気の一種です。
人の上皮細胞(皮膚の表面の細胞)を接着している分子(デスモグレイン)に対して抗体ができることにより、体の免疫システムが皮膚に含まれるたんぱく質を誤って攻撃してしまいます。
その結果、皮膚や粘膜などに水疱(水ぶくれ)やびらん(表皮細胞がはがれてただれ、内側が見えてしまう状態)を発症します。
自己免疫疾患には、全身性自己免疫性疾患と臓器特異的自己免疫性疾患の2種類があります。これまでご説明してきた「膠原病」は全身性自己免疫性疾患に分類され、天疱瘡は後者の臓器特異的自己免疫性疾患に分類されます。
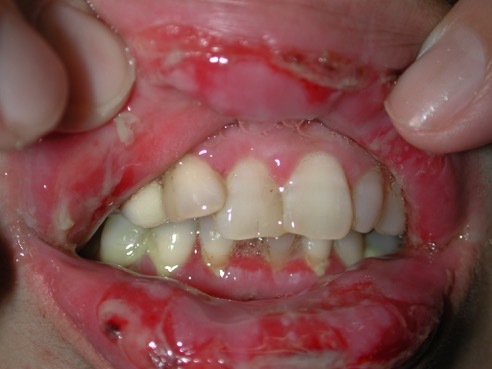
天疱瘡は、尋常性天疱瘡(じんじょうせいてんぽうそう)と落葉性天疱瘡(らくようせいてんぽうそう)の2種類に大きく分けられます。尋常性天疱瘡は口腔内を中心に症状が出現します。一方、落葉性天疱瘡は主に皮膚症状が出ることが特徴です。
膠原病の治療には症状を抑える免疫抑制薬が使用されることも
膠原病の治療にはステロイドや生物学的製剤などの免疫作用を抑える薬が用いられます。
最近では「リツキシマブ」という新しい治療薬が導入され、膠原病治療に効果が高いと様々な医療施設で適応されはじめています。
膠原病においては早くから治療をする必要があるとともに、寛解という症状が一時的に落ち着いた状態になった後にもメンテナンス治療(維持治療)をしていく必要があります。現在では治療法が確立されている病気も多く、しっかりと治療を行えば病気と付き合って生きていくことが可能な段階にまで来ています。
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連の医療相談が44件あります
リウマチと蜂窩織炎で入院中、家族がコロナ感染
現在リウマチと蜂窩織炎で3週間入院し、3日後退院します。その間家族が2人新型コロナ感染し、私の退院時、感染13日目、14日目となります。抗原検査では陰性となったようですが、若干咳と鼻詰まりがあるそうです。熱は2人とも2、3日で治りました。大丈夫だと思うのですが、私の退院後感染する可能性はありますか?注意することはありますか?教えてください。よろしくお願い致します。
両肩の痛みと指先の痺れ痛みと足の裏の腫れについて
高齢の母が、2ヶ月前両肩が痛くなり、着替のとき痛みがある程度でした。その後寝返りがうてなくなりました。今は両手の指先痺れて痛みが一日中あるようで、痛みがあるときは指先は冷たくなってます。手の甲も腫れてます。年齢的なことや症状からリウマチ性多発筋痛症ではないかと思いましたが、診断は関節リウマチでした。血液検査は、リウマチ因子13、抗CCP抗27、MMP-3は200.でした。CPR10です。ただ、手の関節レントゲンをとってもとても綺麗で異常ありません。関節リウマチという診断は、正しいですか。
左右の人差し指を曲げると痛くて曲がらない。
数ヶ月前から右人差し指が痛くて曲がらなかなり、左も同じ症状で困っています。先日、整形外科に行きました。レントゲンも異常は無く、リウマチ検査も異常無しでした。 原因不明ということでした。 他の膠原病の疑いがあるかもしれないので、生活に支障があるなら、専門医に行くよう言われました。
全身性エリテマトーデスについてのお伺い
10年以上前から関節リウマチの治療をしている母親なのですが、3年前に13万近くあった血小板が半年位で6万くらいになり現在3万位に減ってきました。2018年9月から関節リウマチの薬(リウマトレックス)を止めプレドニゾロンを2㎎から徐々に増やし8㎎まで増やし、血小板の変化を診てもらいましたが変化なく、今年に入りてんかん重積発作で3度救急搬送されました。 検査の結果、MRI、MRA、CT、髄液検査、ウイルス検査、特に問題なし。強いて言うならMRIの画像で脳の表面にベトっとした影があるが解らないとの診断でした。 血小板が減少してしまう症状は外来診察して原因を見つけている間にてんかん重積発作を起こした為原因不明の状態です。 そこでお伺いしたいのが、 全身性エリテマトーデスと言う疾患についてなのですが、現在関節リウマチの治療をしていましたが、自己免疫の変異により全身性エリテマトーデス(中枢神経ループス)を合併する事はあるのでしょうか。 全身性エリテマトーデス(中枢神経ループス)は脳神経への影響がありけいれん、意識障害、精神症状、血小板減少症状が現れ、蝶型紅斑も特徴的だと思うのですが、母親は頬に少し赤みが出てり手のひらが真っ赤になったり、血小板減少し始めてから脱毛、昨年末頃首の痛みや腰の痛みにより寝たきりになる事も多く発熱する事もあり痙攣重積発作も発症しましたが脳卒中や脳外傷、ウイルスも検出されなかったことから全身性エリテマトーデスではないかと予測したのですが可能性はありますでしょうか。 現在は3度目の重積発作後薬による副作用なのか発作の後遺症なのか全身性エリテマトーデスの進行による意識、神経、精神障害なのか解りませんが、寝たきり状態でこちらからの問い掛けにもたまに返答する程度で良く話していた母親ですが今では別人の様に無表情になってしまいました。 今強い抗てんかん薬を投与していますが、もし全身性エリテマトーデスが原因で現在の状況になっているのであれば薬の変更など可能なのでしょうか。 宜しくお願い致します。
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「関節リウマチ」を登録すると、新着の情報をお知らせします

![メディカルノート編集部 [医師監修]](http://carbon-assets.medicalnote.jp/uploads/doctor/image/0/740/s200x200_5c2d6660-6479-496b-a4d5-a475eca85c88.png)