関節リウマチは、関節の骨が少しずつ溶けてしまう病気です。発症すると、関節の腫れや痛みが現れたり、眼や肺など関節以外の場所に症状が起こったりすることがあります。現在は食事療法と運動療法、薬物療法によって完治を目指せる病気になってきていますが、そのためには早期発見・早期治療が重要です。
今回は、近森病院 リウマチ・膠原病内科 部長の公文 義雄先生に、関節リウマチの原因や症状、治療法から、関節リウマチの治療で大切にしていることまでお話を伺いました。
女性に多い“関節リウマチ”とは?
関節内の“滑膜”が増殖し、小さな骨を溶かす病気
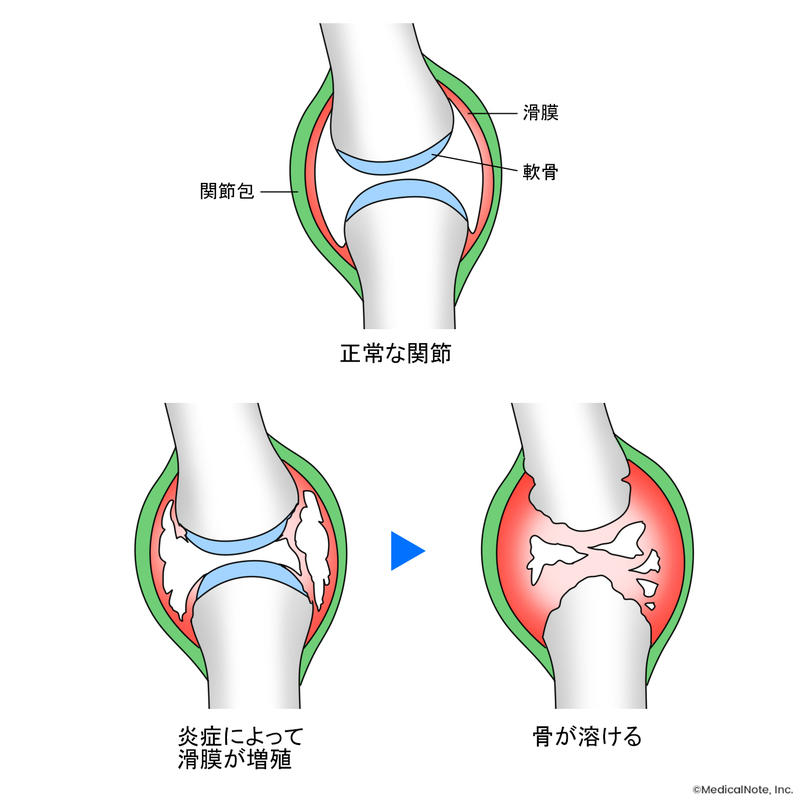
関節リウマチは、免疫の異常によって関節の一部である“滑膜”という軟らかい膜が必要以上に増殖することで炎症が起こり、近くにある骨を溶かしてしまう病気です。本来は細菌やウイルスと戦う免疫が異常をきたし、誤って自分自身を攻撃するようになることで皮膚や内臓などに炎症が起こる膠原病の1つです。
一般的に、骨は硬いイメージがあると思います。なぜ軟らかい膜が硬い骨を壊すかというと、実は骨は常に代謝していて、作っては壊されるというのを繰り返しているからです。骨が壊された部分に滑膜があると、新しい骨が増殖できずに穴が空いてしまいます。中でも小さな骨は壊れやすいため、手指の関節は特に溶けやすいといえます。
関節リウマチの特徴的な症状として、関節を動かしにくくなる “こわばり”をイメージされる方もいると思いますが、実はこわばりは高齢者一般にみられ、関節リウマチに必ずしも特異的なものではありません。骨が溶けるのに付随する症状の1つとして、こわばりが現れていると考えるとよいでしょう。
どんな患者さんが多い? 年齢や性別の特徴
日本における関節リウマチの発症率は、約0.7%といわれています。患者さんの男女比は1:4程度で、女性に多い病気です。関節リウマチの発症には女性ホルモンが密接に関与していることが明らかになっており、30~50歳代の女性に多くみられます。ただし、高齢で発症する場合は男性の割合が増えることも分かっていますが、高齢になると男性患者さんが増える要因は十分に明らかになってはおりません。
私は年間のべ4,000人ほどのリウマチ・膠原病の患者さんを診ていますが、その約半分は関節リウマチの患者さんです。私が所属する近森病院は、救急医療に積極的に取り組んでいます(2022年11月時点)。関節リウマチ は慢性疾患であるものの、関節の痛みを訴えて救急科を受診される方を診療することもあります。
関節リウマチの原因――喫煙・肥満との関係
関節リウマチの発症には、主に遺伝因子と環境因子が関与していることが分かっています。代表的な環境因子として喫煙が挙げられますが、非喫煙者の中でも関節リウマチの発症が増えていることから、喫煙以外にも要因があると考えられます。また、現在考えられている要因の1つが肥満です。お腹の脂肪が、炎症を引き起こす原因物質である“サイトカイン”の分泌と関わっている可能性があります。
そのほか、ホルモン代謝や腸内細菌も関節リウマチに関与していることが分かってきました。たとえば女性ホルモンと関連が深いことから、ホルモンのはたらきが活発になる若年〜中年の女性の発症が多くなっています。
関節リウマチの進行――代表的な3つの進行パターン
関節リウマチの進行パターンは、大きく3種類に分けられます。
1つ目は、発症してすぐに症状が急速に現れて、その後症状が改善するパターンです。実際に診察をしていると、治療を始めることで一気に症状が改善する患者さんもいます。
2つ目は、症状の改善と悪化を繰り返しながら徐々に進行するパターンです。現在、当院に来られている患者さんの多くがこのパターンに当てはまります。
3つ目は、発症後急速に悪化してしまうパターンです。
関節リウマチの症状――関節に起こるものと、関節以外に起こるもの
関節リウマチの症状には、関節に起こるものと関節以外に起こるものがあります。必ずしも関節の症状から病気が発見されるわけではないため、気になる症状がある場合は一度病院で相談することをおすすめします。
関節に起こる症状――関節の腫れ・痛み
関節リウマチでは、関節の腫れや痛みが基本的な症状になります。関節の骨が溶けて炎症を起こすので、手や足の指のような小さな骨から症状が出始めることが多いでしょう。症状は左右対称に起こるといわれており、完全な左右対称ではないものの、たとえば右手の人差し指と左手の薬指に症状が現れるといった対称性がみられるのです。
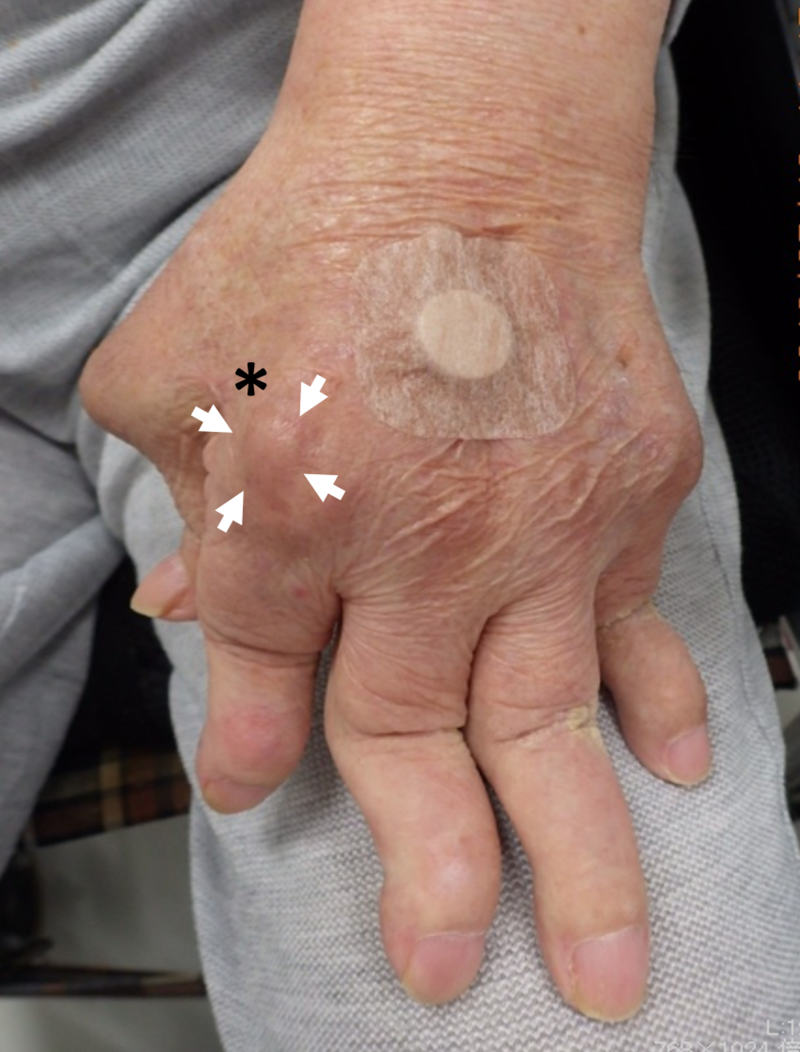
病気が進行すると、関節がどんどん破壊されて紡錘形状(真ん中が太くなること)に腫れたり、指が変形したりします。“スワンネック変形”と呼ばれる、指の付け根の関節が屈曲し、中の関節がまっすぐ伸び(過伸展)、指先の関節が屈曲する変形なども特徴的です。また、手首の関節がずれて変形することもあります。
関節以外の場所に現れる症状――肺や眼に現れることも
関節リウマチは滑膜が勝手に増殖する病気なので、滑膜があるところに症状が現れます。滑膜は関節以外に腱にも存在しているため、腱が炎症を起こして手首が痛む“腱鞘炎”になることも少なくありません。
また、炎症が肺や眼に起こることもよくあります。肺は“肺胞”と呼ばれるブドウの房状になった小さな袋が集まって形成されています。肺胞に炎症が起こると、肺の壁が硬くなる間質性肺疾患を引き起こしてしまうのです。間質性肺疾患では、空咳(乾いた咳)や動いたときの息切れなどを生じることがあります。眼に症状が出る場合は、眼球の外側を覆っている強膜に強い炎症が起こり、眼が真っ赤に充血して痛みを伴う強膜炎を引き起こします。
ほかには、“リウマトイド結節”ができることもあります。これは、指などの関節周辺や肘など、圧力や刺激を受けやすい部分によくみられる瘤です。大きさは触ると分かる程度のものから、見た目ではっきりと分かるものまでさまざまです。リウマトイド結節以外に皮膚に現れる症状として、指先の爪の甘皮に点状の出血や皮膚の黒い点(壊死)が現れることもあります。
これらのような関節以外の症状がきっかけで、関節リウマチと診断されることはまれではありません。関節の痛みはないけれど咳が出たり、急に足が痺れてきたり、動かなくなって麻痺が出たりする例もあります。

関節以外の症状は、“悪性関節リウマチ”と呼ばれる重症なケースに多くみられます。 悪性関節リウマチとは、血管炎を伴う予後の悪い関節リウマチのことです。関節リウマチの患者さんは男性より女性に多いものの、重症な事例は男性に多くみられます。なお、悪性関節リウマチは指定難病の1つであり、重症度分類で3度以上の場合は治療費のサポートを受けることが可能です。
関節リウマチの早期発見のポイント――受診すべき症状は?
関節リウマチの重症化を防いだり、悪性関節リウマチの急激な進行を抑えたりするためには、早期発見・早期治療が大切です。
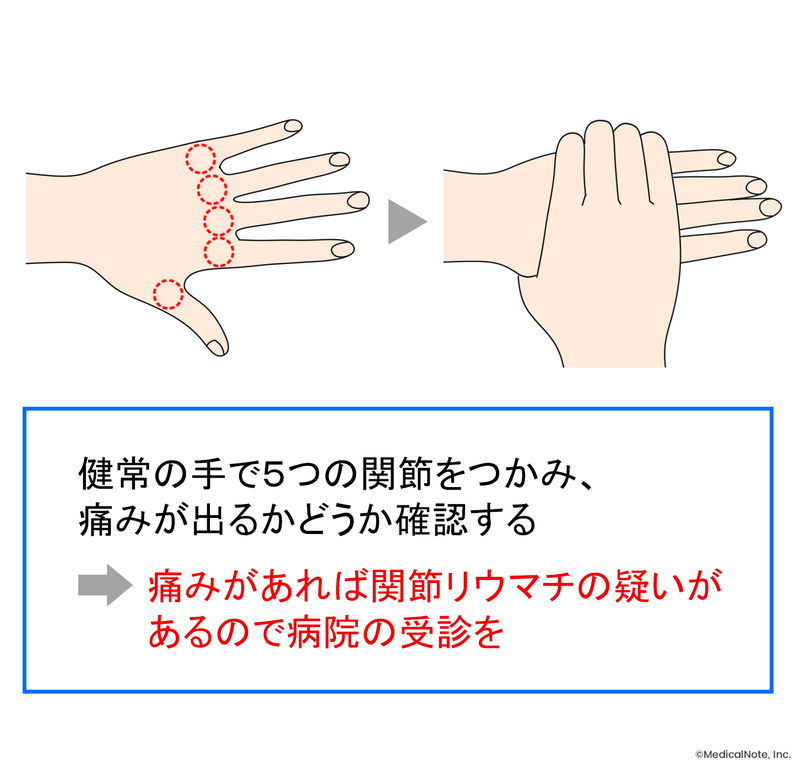
早期発見のポイントは、わずかな関節の異常と血液検査の異常です。関節の異常は、手足の指のような小さな関節から起こりやすくなっています。具体的には、関節に痛みがあり手をグーに握れない、指の根元の関節をつまむと痛みがあるといった症状が挙げられます。このような症状がある場合は、一度病院を受診してください。
関節リウマチを疑う場合は、専門医*に相談することをおすすめします。もしかかりつけ医がいる場合は、かかりつけ医からリウマチの専門医を紹介してもらうことが早期治療への近道といえるでしょう。
*日本リウマチ学会認定のリウマチ専門医を指す。以下、“専門医”とある場合はこれを指す。
関節リウマチの主な治療法
関節リウマチの治療は薬物療法が中心です。食事療法と運動療法を基本としながら、それぞれの患者さんに適した薬物療法を患者さんと相談しながら決めるようにしています。
主な治療の選択肢
食事療法・運動療法
関節リウマチの治療の中心は薬物療法ですが、基礎療法として食事療法と運動療法も重要です。関節リウマチを発症して関節に痛みがあると、意識しなければ運動量が減ってしまいます。運動不足になると体力が低下し、骨粗鬆症など多くの問題が出てきてしまうため注意が必要です。今までどおりの生活を維持できるように歩いたり、特に体幹を鍛える運動を重点的にしたりするよう伝えています。
食事では栄養を意識した、いわゆる“健康食”といえるような食事を心がけることが大切です。特に減塩は重要で、塩分を控えることで病気の活動性が低下するというデータも出ています。

薬物療法
基礎療法に加えて、薬物療法も非常に重要です。実は20年ほど前は、関節リウマチに対する治療薬はあまり効果的なものがなく、一つひとつ薬を試していくしか方法がありませんでした。しかし現在は、効果が期待できる複数の治療薬が開発されています。
関節リウマチの治療薬として、治療の中心となるメトトレキサートをはじめ、DMARDsと呼ばれる抗リウマチ薬、生物学的製剤、JAK阻害薬などが挙げられます。関節リウマチは発症から最初の2年ほどで病気が進行すると分かっているため、2年間で徹底的に治療することが大切です。そのため、現在は治療の初期段階で複数の薬を一気に投与して、3か月を目安に症状が抑えられているかどうかを判断する方法が主流になっています。もし治療開始から3か月経っても状態が改善されなければ、生物学的製剤やJAK阻害薬を使った治療に切り替えます。
関節リウマチの治療にはステロイドが使われることもありますが、私は可能な限りステロイドを使わず、使用する場合も最小限の量に抑えて治療しています。ステロイドによって骨粗鬆症、糖尿病や感染症のリスクが上がってしまうためです。合併症のリスクをできる限り避けるために、最近はステロイドの代わりに生物学的製剤やJAK阻害薬を積極的に使用しています。生物学的製剤とは、細胞培養技術や遺伝子組換え技術によって製造された薬のことを指し、炎症の原因となる分子に作用します。生物学的製剤は点滴か皮下注射で投与しますが、JAK阻害薬は内服が可能な経口薬です。
ステロイド以外の治療薬にも、副作用のリスクはあります。たとえば、関節リウマチの代表的な治療薬であるメトトレキサートは、もともと肺疾患をもっている方の場合は間質性肺疾患を引き起こす可能性を考慮しなければなりません。腎機能が低下している方であれば、メトトレキサートの腎からの排泄が低下し、血液障害などの重篤な副作用につながる可能性があります。そのほかの薬もそれぞれにリスクがあるため、合併症による副作用については常に考えながら治療法を検討することが重要です。
治療法はどのように決定する?
最終的にどのような方向で治療を進めていくかは、患者さんと相談しながら決定します。関節リウマチは女性に多い病気なので、若い女性の場合は妊娠や出産の希望も伺いながら治療を進める必要があります。妊娠を希望されている女性の場合は、胎児への影響が少なく、妊活を続けながらでも使用できる薬で治療を進めます。また、高齢の方であれば肺の合併症や感染症、糖尿病などほかの病気との兼ね合いも考えながら治療法を決定します。
治療中の受診頻度は?
当院では、治療を始めたら、最初は1週間に1回程度の頻度で通院していただき集中的に治療を行いますが、徐々に2週間〜1か月に1回程度の通院頻度に減らしていきます。当院には遠方から通院されている方もいるので、3か月に1回程度まで通院頻度を下げることも少なくありません。
関節リウマチの治療で大切にしていること
関節リウマチの治療を進めるうえで大切なことは、患者さんのご家族も巻き込んで、治療に適した環境を整えていくことだと考えています。治療の重要性と必要性を患者さんのみならずご家族にも理解して参加していただき、改善に向けて努力できる状態を作ることが重要です。
患者さんのための取り組み
患者さんとご家族に治療戦略を理解してもらう
関節リウマチの治療は以前と比べて大幅に改善しました。適切に治療することで、リウマチから離脱といえるほど症状が改善する患者さんもいるほどです。とはいえ、理想的な形で治療を進めるためには、私たちの治療戦略を患者さんに理解してもらい、患者さん自身にも努力してもらうことが大切です。
たとえば、合併症のリスクを最小限に抑えるために、予防接種は必ず受けるよう伝えています。肺炎球菌やインフルエンザ、帯状疱疹の予防接種の重要性をリスクに応じて説明するようにしているのです。また、治療後に病気がよくなるイメージを明確に持てるくらいまで、どうすればよくなるかをしっかりと患者さんに説明することも大切だと考えています。
さらに、患者さんだけでなくご家族とのコミュニケーションも重要なポイントです。特に高齢の患者さんの場合には、薬の飲み忘れに注意する必要があります。たとえばメトトレキサートは、1週間に1回飲む薬です。飲み忘れはもちろん、誤って連日飲んでしまうと命を落とすような副作用につながることもあります。このため、正しく服用することの重要性を本人だけでなく家族にも理解してもらうよう心がけています。関節リウマチの治療を通して、“家族の絆づくり”ができればと考えているのです。
生物学的製剤の治療では自己注射をおすすめしている
治療で生物学的製剤を使う場合は、患者さん自身で注射する方法をすすめています。おすすめしている理由は2つあり、1つは経済的な理由です。たとえ病院の近くに住んでいて通院しやすい方であっても、病院で毎週注射を打つよりは自分で打ってある程度期間を空けて通院したほうが経済的なメリットは大きくなります。
もう1つ目の理由は、自己注射をとおして、体調管理をするための知恵をつけることができるからです。自分で薬の管理をするとなると、今日は注射を打ってもよいのか、ある程度自分たちで見極める必要があります。そのために熱を測ったり、本人だけでなくご家族も知識や知恵を身につけたりしなければなりません。治療をとおして、患者さんを取り巻く環境ごと変えていく、すなわち安全面に配慮し有効な注射のタイミングを見極めることができる“プロの患者さん”になっていただくことが大切だと考えています。
当院では、何かあったときはいつでも相談できるよう、“ホットライン”と称した関節リウマチの患者さん向けの電話相談窓口も設置しています。患者さんやご家族に寄り添うことを大切にしており、困りごとがあれば対応できる体制を整えており、これがチーム医療のポイントです。

研究の一環としてサルコペニアの評価方法の検討も
当院では、関節リウマチの治療と並行して、加齢による筋肉量の低下である“サルコペニア”の評価も、研究の一環として行っています。関節リウマチの治療に運動療法が重要であることから、筋肉量の評価は非常に大切なポイントです。
その反面、現状の筋肉量を評価するための検査は煩雑で、実臨床でサルコペニアの評価をするのは難しい側面があります。できるだけ簡便に筋肉量の評価ができないかと考えて、超音波を使った検査方法を検討している段階です。
関節リウマチ治療におけるモットー
私はもともと、コレステロールをはじめとした脂質代謝と糖代謝を専門にしていました。そこで、炎症の急性期に産生される急性期タンパク質と、脂質に関連があることを知ったのです。炎症性の病気をなんとか治したいという思いがあり、実臨床ではリウマチ診療を行うことにしました。
同じ関節リウマチを抱えていても、病気の状態はそれぞれの患者さんで異なります。患者さんを診なければ解決策は浮かばないので、できる限り患者さんのお話を聞くことが大切だと考えています。日々の診療で患者さんから多くのことを学んでいるのです。
私自身が糖代謝に興味をもっていることと、リウマチと糖尿病は深い関連性があることから、当院では糖尿病診療も行っています。リウマチの悪化には免疫細胞が関わっているので、免疫細胞を動かすエネルギーをコントロールすることで、リウマチが改善することもあるのです。
実際に患者さんから「私、特定の食べ物を食べるとリウマチが悪くなるんです」と言われたことがありました。たとえば多くの女性が好きな甘いものは、エネルギーとして利用されやすいという特徴があります。甘いものが悪いわけではありませんが、時として過剰な糖質の摂取は病気にとって悪い方向にはたらくこともあると、実体験から学びました。
関節リウマチの治療に期待すること
関節リウマチの治療は、この20年で目覚ましい発展を遂げてきました。昔は分かっていなかった関節リウマチの病態が少しずつ明らかになり、治療法も確立されてきています。将来的には今よりもさらによい治療ができるようになると期待してよいでしょう。
とはいえ、症状の程度や治療に対する反応は患者さんによってさまざまです。関節リウマチだと判断して治療していても、病態が似ている別の病気が併存している可能性もあります。変形性関節症や脊椎関節炎など、リウマチとは似て非なる病気との鑑別も重要だと考えています。
公文先生からのメッセージ――明けない夜はないので早期の受診を

関節リウマチは、適切な治療をすれば治る可能性が高い時代になってきました。まずは専門医に相談してほしいと思います。比較的簡単に治る例もありますが、重症化する場合には、生物学的製剤やJAK阻害薬などを用いる例もあります。特にこのようなケースでは、治療にお金がかかることも事実です。
私は患者さんには「関節が痛いからといって仕事を辞めないでください」と伝えています。今は仕事をしながら治療を進めることも可能なので、経済的に不安がある方ほど医師に相談してほしいと思っています。医療制度に関する情報収集にも一緒に取り組みながら、治療を進めていきましょう。明けない夜はありません。関節リウマチを疑う場合は、早期に専門医を受診してください。
(社医)近森会近森病院 リウマチ・膠原病内科 部長
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
(社医)近森会近森病院 リウマチ・膠原病内科 部長
公文 義雄 先生日本内科学会 認定内科医・内科指導医日本リウマチ学会 評議員・リウマチ専門医・指導医日本糖尿病学会 学術評議員・糖尿病専門医・研修指導医日本動脈硬化学会 評議員・指導医・産業医・実地医家部会 会員日本脊椎関節炎学会 評議員・理事日本フットケア・足病医学会 中国四国地方会 地方会評議員・地方会監事
内科医であり、リウマチ科、膠原病内科、糖尿病内科、内分泌内科、代謝内科、内科、動脈硬化などの内科一般の領域の病気を対象に薬物療法を行っている。リウマチ疾患の診療には、通常の薬物療法に加え、免疫代謝学の知識に基づいた安全で効率的な治療を心がけている。
公文 義雄 先生の所属医療機関
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連の医療相談が44件あります
リウマチと蜂窩織炎で入院中、家族がコロナ感染
現在リウマチと蜂窩織炎で3週間入院し、3日後退院します。その間家族が2人新型コロナ感染し、私の退院時、感染13日目、14日目となります。抗原検査では陰性となったようですが、若干咳と鼻詰まりがあるそうです。熱は2人とも2、3日で治りました。大丈夫だと思うのですが、私の退院後感染する可能性はありますか?注意することはありますか?教えてください。よろしくお願い致します。
両肩の痛みと指先の痺れ痛みと足の裏の腫れについて
高齢の母が、2ヶ月前両肩が痛くなり、着替のとき痛みがある程度でした。その後寝返りがうてなくなりました。今は両手の指先痺れて痛みが一日中あるようで、痛みがあるときは指先は冷たくなってます。手の甲も腫れてます。年齢的なことや症状からリウマチ性多発筋痛症ではないかと思いましたが、診断は関節リウマチでした。血液検査は、リウマチ因子13、抗CCP抗27、MMP-3は200.でした。CPR10です。ただ、手の関節レントゲンをとってもとても綺麗で異常ありません。関節リウマチという診断は、正しいですか。
左右の人差し指を曲げると痛くて曲がらない。
数ヶ月前から右人差し指が痛くて曲がらなかなり、左も同じ症状で困っています。先日、整形外科に行きました。レントゲンも異常は無く、リウマチ検査も異常無しでした。 原因不明ということでした。 他の膠原病の疑いがあるかもしれないので、生活に支障があるなら、専門医に行くよう言われました。
全身性エリテマトーデスについてのお伺い
10年以上前から関節リウマチの治療をしている母親なのですが、3年前に13万近くあった血小板が半年位で6万くらいになり現在3万位に減ってきました。2018年9月から関節リウマチの薬(リウマトレックス)を止めプレドニゾロンを2㎎から徐々に増やし8㎎まで増やし、血小板の変化を診てもらいましたが変化なく、今年に入りてんかん重積発作で3度救急搬送されました。 検査の結果、MRI、MRA、CT、髄液検査、ウイルス検査、特に問題なし。強いて言うならMRIの画像で脳の表面にベトっとした影があるが解らないとの診断でした。 血小板が減少してしまう症状は外来診察して原因を見つけている間にてんかん重積発作を起こした為原因不明の状態です。 そこでお伺いしたいのが、 全身性エリテマトーデスと言う疾患についてなのですが、現在関節リウマチの治療をしていましたが、自己免疫の変異により全身性エリテマトーデス(中枢神経ループス)を合併する事はあるのでしょうか。 全身性エリテマトーデス(中枢神経ループス)は脳神経への影響がありけいれん、意識障害、精神症状、血小板減少症状が現れ、蝶型紅斑も特徴的だと思うのですが、母親は頬に少し赤みが出てり手のひらが真っ赤になったり、血小板減少し始めてから脱毛、昨年末頃首の痛みや腰の痛みにより寝たきりになる事も多く発熱する事もあり痙攣重積発作も発症しましたが脳卒中や脳外傷、ウイルスも検出されなかったことから全身性エリテマトーデスではないかと予測したのですが可能性はありますでしょうか。 現在は3度目の重積発作後薬による副作用なのか発作の後遺症なのか全身性エリテマトーデスの進行による意識、神経、精神障害なのか解りませんが、寝たきり状態でこちらからの問い掛けにもたまに返答する程度で良く話していた母親ですが今では別人の様に無表情になってしまいました。 今強い抗てんかん薬を投与していますが、もし全身性エリテマトーデスが原因で現在の状況になっているのであれば薬の変更など可能なのでしょうか。 宜しくお願い致します。
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「関節リウマチ」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。