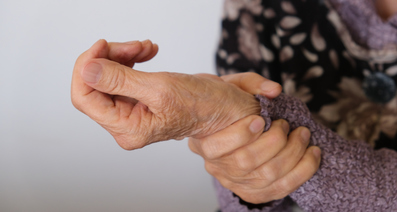
関節リウマチは、免疫の異常によって関節に炎症が起こる病気です。進行すると骨が破壊されたり、肺や血管などの関節以外にも症状をきたしたりすることがあるため、早期に治療を開始することが重要です。今回は、和歌山県立医科大学 医学部 リウマチ・膠原病科学講座 教授 兼 和歌山県立医科大学附属病院リウマチ・膠原病センター長の藤井 隆夫先生に、関節リウマチの治療法や考え方、病院の取り組みについてお話を伺いました。
関節リウマチとは?――決してまれな病気ではない
進行すると関節の骨が壊れ、溶けてしまう病気

関節リウマチは自己免疫疾患*の1つで、関節に炎症が起こり、痛みや腫れ、赤み、こわばりなどの症状が現れる病気です。がんのように悪性ではなく、基本的に良性の病気であるものの、進行すると関節の骨が壊れてしまう、溶けてしまうといった症状をきたします。特に手指や手首に症状が出ることが多いですが、進行すると全身のさまざまな関節に、痛みや腫れなどの症状が現れます。また関節以外にも、肺や血管などに全身性の合併症を引き起こすことがあります。
*自己免疫疾患:本来は外からの病原体に対して身を守る役割の免疫に不具合が生じて、自分の体を攻撃してしまう病気。
患者数は日本国内に約83万人と推定される
日本国内において、関節リウマチの患者さんは約83万人いると推定され、決してまれな病気ではありません。また女性に多い病気で、男性の3~4倍といわれています。
これまでは40~50歳代の患者さんが多いといわれていましたが、最近は高齢で発症する患者さんが増えており、ピークの年齢が上がっているような印象を受けます。しかし高年齢の患者さんがずば抜けて多いわけではなく、30〜40歳代の患者さんもいらっしゃり、なだらかな年齢比といえます。
当院では1,000人ほどの関節リウマチの患者さんが外来を受診されており、新規で外来を受診される方も年間120~150人ほどいらっしゃいます(2023年1月時点)。
発症の原因は分かっていないが、リスク因子の解明は進んできている
関節リウマチを発症する原因はいまだ不明ですが、病気の発症や進行に関係する“リスク因子”は分かってきており、遺伝的な素因と後天的な素因に分けられます。
遺伝的な素因の中で代表的な因子は白血球の型であるHLA(Human Leukocyte Antigenの略)に関係するものです。白血球は免疫に関わる細胞で、赤血球のA型やB型と同じように血液型があります。専門的な内容になりますが、HLAの型の中でHLA-DR4遺伝子(HLA-DRB1の0401や0405)が関節リウマチの発症や重症化に関わります。ただし、発症リスクとなるものの、そのような遺伝子を持っていても必ず発症するわけではありません。
重要なのは、後天的な環境素因です。喫煙、歯周病などの感染症、腸内細菌のバランスの変化などが関係しているといわれています。腸内細菌に関しては、関節リウマチの患者さんの便の中にプレボテラという菌が多いことは分かっていますが、発症との関係やバランスを改善するための食事法などは、まだ十分な検討がされていません。
自己免疫疾患は遺伝的な素因と後天的な素因が組み合わさって発症することが分かっています。中でも関節リウマチは、先ほどのHLA-DR4遺伝子と喫煙の組み合わせによって、発症のリスクが高まるという報告もあります。
関節リウマチの症状と受診の目安
関節の症状のほか、全身性の合併症が起こることも
関節リウマチの主な症状は、関節の痛みや腫れ、軽度の赤み、こわばりなどです。症状は手首や手指などの小さい関節に現れることが多く、発症初期は1つの関節のみでも、進行すると複数の関節に現れます。また、手指でも左右で異なる関節に症状が現れることもあり、必ずしも左右対称ではありません。
また関節リウマチは全身性の病気でもあることから、微熱や全身倦怠感、血管の障害、皮膚の症状など関節以外の合併症が起こることもあります。関節以外の合併症を起こさないようにするため、病気が進行する前に診断と治療を行うことが重要です。
慢性的な痛みや腫れ、朝のこわばりが受診の目安
思い当たる原因がないのに、手首や手指などの小さい関節が痛くなったり、赤く腫れたりする症状が数週間ほど続く場合や、朝のこわばり(関節の動かし始めがうまくいかないこと)が午前中いっぱい続く場合は、関節リウマチを疑う目安になります。上記の症状があって、ご家族に関節リウマチの方がいらっしゃる方、健康診断で関節リウマチの反応が陽性だといわれたことがある方は、早めに自己免疫疾患を専門とする医師に相談するとよいでしょう。
関節リウマチの治療のすすめ方――医師と患者さんとが協力して選択する

関節リウマチは早期治療が大切な病気
関節リウマチの治療薬は自己免疫疾患を専門とする医師でもどれを選べばよいのか迷うほど、たくさんの選択肢があります。患者さんがしっかり治療する気持ちをお持ちであれば、自分に合う治療を適切に選択して寛解(薬は必要であるが、同年代の方と同様の生活が送れるようになること)を目指せる病気です。
しかし受診や診断、治療が遅れると、病気が進行して関節が変形したり関節の間が狭まって動かなくなったりします。また関節以外の合併症をきたして命に関わることもあります。進行のスピードはその方の持つ遺伝的な素因や後天的な素因の数などによって決まるため、患者さんによってさまざまなのです。
シェアード・ディシジョン・メイキング(SDM)の考え方が大切
私は治療法を選択するとき、シェアード・ディシジョン・メイキング(SDM)を意識することが大切だと思っています。SDMとは日本語では“協働的意思決定”と呼ばれ、治療法を検討する際に医療者が適切な選択肢を患者さんに示し、医療者と患者さんが協力して最終決定を行うという考え方のことです。その実現のためには、医師は患者さんと治療目標のほかにも、ライフスタイルや価値観などを共有することが必要です。たとえば、仕事をしていない80歳代の患者さんは、治療の効果を優先するよりも合併症や副作用のリスクが少ない薬を使ってほしいと希望されるかもしれません。また若い患者さんであれば、育児や仕事などやらなければならないことが多いため、もちろん副作用に注意しながらではありますが、治療の効果を最優先することが目標になるかもしれません。このように医師の自己満足ではなく、患者さんご自身も納得できる治療をすることが必要だと考えています。
関節リウマチの治療の選択肢
関節リウマチの治療では、短期的に痛みを改善する方法だけではなく、関節の変形や破壊を抑える方法が行われます。
抗リウマチ薬による薬物療法が第一選択肢
関節リウマチの薬物療法は、抗リウマチ薬が第一選択肢となります。抗リウマチ薬は、関節リウマチの原因である異常を抑えて病気の進行を抑制する薬で、代表的なものに葉酸の代謝を阻害する作用のあるメトトレキサートがあります。患者さんにとって適切な量を処方しますが、妊娠中の方や肺や腎臓の機能が著しく低下している方などは服用できません。そのような患者さんはほかの抗リウマチ薬(以下の生物学的製剤を含む)を代わりに使用することとなります。
効果が十分でなければ、生物学的製剤やJAK阻害薬を選択
抗リウマチ薬による治療が有効かどうかの判定は3~6か月かけて行われ、十分な効果が得られない患者さんには生物学的製剤やJAK阻害薬の併用が検討されます。
生物学的製剤は、関節リウマチを引き起こしているタンパク質を中和して体内から取り除き、関節の破壊を強く抑制する薬です。点滴または皮下注射で投与し、投与する間隔は1週間に1回、1か月に1回など、薬によって異なります。
JAK阻害薬は、関節リウマチを悪化させる免疫系を遮断するはたらきがあり、生物学的製剤と同様、関節の破壊を強く抑える効果があります。少し痛みが残っている部位でも変形の抑制が期待できるため、原因に対する治療に近い薬とされています。飲み薬となり、毎日服用することが基本となります。
補助的治療薬(非ステロイド抗炎症薬、ステロイド)を併用
非ステロイド抗炎症薬は痛みや腫れの症状を和らげる効果のある薬ですが、関節リウマチの根本的な治療にはなりません。抗リウマチ薬などによる治療が効果を発揮し、関節の炎症が落ち着くまでの補助薬として併用されています。
ステロイドは炎症を抑える作用と免疫抑制作用があり、特に早期に痛みを軽減する目的で使います。ただし長期的な使用は副作用のリスクがあるため、抗リウマチ薬や生物学的製剤、JAK阻害薬などが有効な場合は速やかに減薬し、いずれは中止する必要があります。一方で、肺や血管、皮膚の炎症といった関節以外の症状に対してステロイドの投与が必須となる場合もありますので、主治医とよく相談して使用することが重要です。
症状によって手術、運動療法(リハビリテーション)を行う
すでに変形したり、動かなくなったりした部位は、生物学的製剤やJAK阻害薬を服用しても元の状態に戻すことが難しくなります。特に足が障害されて下肢に毎日痛みが続く場合や、歩くのが困難な場合は手術療法が選択肢となり、障害された関節を人工の関節に入れ替える関節置換術などの手術が行われます。
また、体の機能の維持と回復を目指すリハビリも症状に合わせて行われます。
関節リウマチの治療中の注意点
副作用がないか、定期的なモニタリングが大切
当院では、急性期で痛みの強い患者さんには2~3週間おきに来院していただき、薬の効果を判断しています。ある程度症状が落ち着いている患者さんは、数か月に1回ほどの来院頻度となる場合もあります。ただし、関節リウマチの治療中は副作用のモニタリングが非常に重要です。高齢の方や合併症をお持ちの方、糖尿病の方など副作用が現れやすい患者さんは高頻度に来院いただくなど、適切な頻度は患者さんによって異なります。
感染症を防ぐために気を付けたいこと

関節リウマチの治療中に、特に気を付けていただきたい副作用は感染症です。感染症を防ぐためには、肺炎球菌ワクチンや帯状疱疹のワクチンを接種するなどの対策が有効です。また、手洗い、うがい、マスクなどの基本的な感染症対策も重要となります。
関節リウマチの病気の勢いが強い状態のときは免疫機能が低下しやすいため、感染症のリスクが高まります。そのため、治療薬をご自身の判断で減量したり中止したりしないように注意してください。感染症にかかったときは、一時的に薬を中止したほうがよいのか、中止せず飲み続けてよいのかは薬によって異なります。診察の際に、感染症にかかった場合の薬の服用の仕方や注意すべき点などを主治医から聞いておくとよいでしょう。
関節リウマチの診療における課題と和歌山県立医科大学附属病院の取り組み
地域の整形外科医との連携、若手の育成が課題
関節に痛みがあるとき、ほとんどの患者さんがまず整形外科を受診しているという現状があります。患者さんが整形外科を受診されたときに適切な初期治療を行ったり、関節リウマチや膠原病を専門とする医師へ紹介したりできるよう、地域の整形外科医の関節リウマチへの理解と連携が重要だと考えています。当院では現在、研究会への参加や当院で開催する会などを通して、お互いによい連携ができないか探っているところです。
また関節リウマチや膠原病を専門とする内科医は、ほかの病気を専門とする医師と比べるとまだまだ少ない状況です。そのような中で若手を育成するためには、関節リウマチや膠原病の診療の奥深さや重要となるポイントを若手医師や学生に伝えて、興味を持ってもらえるように努めることも大切だと感じています。
患者さんと関節リウマチについて学ぶ会を開催
当院では新型コロナウイルス感染症が流行する以前、患者さんとの勉強会を定期的に開催していました。薬の特徴や患者さんに注意していただきたいことなど一般的な治療に関する内容のほか、リハビリや手術、それに伴う医療費など、一部の患者さんが対象となるような内容についても説明していました。個別の質問を希望される患者さんもいらっしゃるため、新型コロナウイルス感染症の状況が落ち着いたら対面形式で再開ができればと考えています。ほかにも患者会と連携した活動を行っています。
関節リウマチの治療にかける思い
常に勉強しながら日々診療に取り組む
私が大学を卒業した1989年頃は関節リウマチの治療は今のように進歩しておらず、よい治療法がありませんでした。そのため、全身性エリテマトーデス*や強皮症**などの免疫の異常が関係する難病の治療をして患者さんを救いたいという気持ちで、膠原病内科を希望しました。現在は生物学的製剤やJAK阻害薬といった効果の高い薬が開発され、関節リウマチは寛解を目指せる病気になっていますが、当時はこのようになるとは夢にも思いませんでした。本当に驚くべき変化だと思います。ただし、効果の高い薬は副作用の懸念があるため、私たちも常に勉強していく必要がありますし、まだまだ解決すべき問題があると思いながら診療に取り組んでいます。
*全身性エリテマトーデス:関節や皮膚、神経など全身のさまざまな臓器に炎症や障害を起こす自己免疫疾患。
**強皮症:皮膚や、肺、心臓など全身のさまざまな内臓が徐々に硬くなる線維化や手足の血行が悪くなる末梢循環障害を特徴とし、免疫の異常が関わっているとされる病気。
正しい情報を届けること、しっかり調べて診療することが大切
京都の病院で勤務していた時、京都北部に住む患者さんで「関節リウマチは治らない病気かと思い諦めて放置していた」という方がいらっしゃいました。また、東京でしか治療することができない病気だと思われていて、東京の病院に行ったのち、私が勤めている病院を紹介された患者さんもいらっしゃいました。その患者さんたちが来院された時には、病気はすでに進行していました。このような経験から、関節リウマチという病気や治療に関する正しい情報が行き届いていない患者さんはまだまだいらっしゃる、と思ったのを記憶しています。
また、関節リウマチの診断がついた患者さんの関節以外の症状を関節リウマチの合併症だと思っていたところ、違う膠原病が合併していたことがありました。関節リウマチは多様な症状を引き起こすため、その合併症だと考えがちなのですが、関節以外の症状に関しては異なる膠原病が合併している可能性もあるということを忘れずに、しっかり調べる必要があると感じています。
個々の患者さんに合わせた治療で目標達成を
関節リウマチは患者さんの関節の痛みを改善するだけではなく、副作用や合併症などに注意しながら、金銭的な問題も含めて患者さんと相談して治療を進めることが大切です。
関節リウマチのような慢性的な病気は、患者さんのクオリティ・オブ・ライフ(生活の質)を重視しながら、長期的な目標を立てて根気よく治療する必要があります。患者さんが求めていることは年齢やライフスタイルによって異なるため、なるべく多くの情報を収集して適切な治療を受けていただきたいと思います。
ただし、患者さんの意見を全て受け入れるだけでは目標が達成できないこともありますので、医師はガイドラインに沿いながら患者さんに合う治療を提供できるように努力することも大切だと考えています。
発症前から治療の介入を――関節リウマチの治療の個別化に期待
今後の関節リウマチの治療に期待することは、精密医療(precision medicine)により、患者さんごとにもっとも適した治療を選べるようになることです。
患者さんの体質や病気に関連している遺伝子を細かく調べることにより、それぞれの患者さんに合った治療を行うことができれば、目の前の患者さんにとって効果が高く、コストが低く、さらには副作用が少ない薬の選択が可能となる未来が来ると考えています。
先ほどもお伝えしましたが、関節リウマチは決してまれな病気ではなく、発症する方は多くいらっしゃいます。発症する方を減らせるように発症する前の段階で、たとえば予防につながる食事など生活上で工夫できることはないか、また早期に服用しておくことで重症化や発症を抑制できる薬はないかということなども今後の研究テーマになるのではないかと思います。
藤井先生からのメッセージ――目標達成に向けて積極的に治療を
これまでお話してきたように、関節リウマチの治療は専門的であり、患者さんが多くいらっしゃる専門の医療機関とそうでない医療機関とでは使用できる薬の種類や使い方などが異なります。関節リウマチを治療中の方で、ご自身の治療目標が達成できていない、望む治療がされていない、もっとよくなりたいと思われている患者さんは、専門の医療機関への受診を検討いただき、ガイドラインに沿った形で積極的に治療してもらうべきだと思います。
そして、関節の痛みがあるからといって関節リウマチだとは限らないため、別の全身性の自己免疫疾患が隠れていることもあります。数週間にわたって同じ関節に症状が出ている場合は早めに受診し、検査を受けてほしいと思います。
和歌山県立医科大学附属病院 リウマチ・膠原病センター長、和歌山県立医科大学医学部 リウマチ・膠原病科学講座 教授
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連の医療相談が44件あります
リウマチと蜂窩織炎で入院中、家族がコロナ感染
現在リウマチと蜂窩織炎で3週間入院し、3日後退院します。その間家族が2人新型コロナ感染し、私の退院時、感染13日目、14日目となります。抗原検査では陰性となったようですが、若干咳と鼻詰まりがあるそうです。熱は2人とも2、3日で治りました。大丈夫だと思うのですが、私の退院後感染する可能性はありますか?注意することはありますか?教えてください。よろしくお願い致します。
両肩の痛みと指先の痺れ痛みと足の裏の腫れについて
高齢の母が、2ヶ月前両肩が痛くなり、着替のとき痛みがある程度でした。その後寝返りがうてなくなりました。今は両手の指先痺れて痛みが一日中あるようで、痛みがあるときは指先は冷たくなってます。手の甲も腫れてます。年齢的なことや症状からリウマチ性多発筋痛症ではないかと思いましたが、診断は関節リウマチでした。血液検査は、リウマチ因子13、抗CCP抗27、MMP-3は200.でした。CPR10です。ただ、手の関節レントゲンをとってもとても綺麗で異常ありません。関節リウマチという診断は、正しいですか。
左右の人差し指を曲げると痛くて曲がらない。
数ヶ月前から右人差し指が痛くて曲がらなかなり、左も同じ症状で困っています。先日、整形外科に行きました。レントゲンも異常は無く、リウマチ検査も異常無しでした。 原因不明ということでした。 他の膠原病の疑いがあるかもしれないので、生活に支障があるなら、専門医に行くよう言われました。
全身性エリテマトーデスについてのお伺い
10年以上前から関節リウマチの治療をしている母親なのですが、3年前に13万近くあった血小板が半年位で6万くらいになり現在3万位に減ってきました。2018年9月から関節リウマチの薬(リウマトレックス)を止めプレドニゾロンを2㎎から徐々に増やし8㎎まで増やし、血小板の変化を診てもらいましたが変化なく、今年に入りてんかん重積発作で3度救急搬送されました。 検査の結果、MRI、MRA、CT、髄液検査、ウイルス検査、特に問題なし。強いて言うならMRIの画像で脳の表面にベトっとした影があるが解らないとの診断でした。 血小板が減少してしまう症状は外来診察して原因を見つけている間にてんかん重積発作を起こした為原因不明の状態です。 そこでお伺いしたいのが、 全身性エリテマトーデスと言う疾患についてなのですが、現在関節リウマチの治療をしていましたが、自己免疫の変異により全身性エリテマトーデス(中枢神経ループス)を合併する事はあるのでしょうか。 全身性エリテマトーデス(中枢神経ループス)は脳神経への影響がありけいれん、意識障害、精神症状、血小板減少症状が現れ、蝶型紅斑も特徴的だと思うのですが、母親は頬に少し赤みが出てり手のひらが真っ赤になったり、血小板減少し始めてから脱毛、昨年末頃首の痛みや腰の痛みにより寝たきりになる事も多く発熱する事もあり痙攣重積発作も発症しましたが脳卒中や脳外傷、ウイルスも検出されなかったことから全身性エリテマトーデスではないかと予測したのですが可能性はありますでしょうか。 現在は3度目の重積発作後薬による副作用なのか発作の後遺症なのか全身性エリテマトーデスの進行による意識、神経、精神障害なのか解りませんが、寝たきり状態でこちらからの問い掛けにもたまに返答する程度で良く話していた母親ですが今では別人の様に無表情になってしまいました。 今強い抗てんかん薬を投与していますが、もし全身性エリテマトーデスが原因で現在の状況になっているのであれば薬の変更など可能なのでしょうか。 宜しくお願い致します。
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「関節リウマチ」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。