関節リウマチとは、本来は細菌やウイルスなどの外敵と戦って体を守るはずの免疫に異常が生じ、関節に腫れや痛みなどの症状が現れる病気です。原因はいまだ不明ですが、女性に多く、遺伝的な要素や、喫煙などいくつかの環境因子が重なって起こると考えられています。
今回は山口医院 院長の山口 眞一先生に、関節リウマチの原因や症状、主な合併症から、治療法や関節リウマチ診療のモットーまでお話を伺いました。
関節リウマチとは? 発症のしくみと患者さんの特徴
関節の軟骨や骨が破壊される病気
関節リウマチは関節で炎症が起こり、軟骨や骨が破壊される病気です。適切な治療を行わなければ、最終的に日常生活を送ることが難しくなるケースもあります。
以前と比較すると、適切な診断・治療ができれば進行を抑えられるようになってきていますが、治療を中断したり治療薬の副作用などで治療が続けられなかったりする場合には、進行を抑えられない可能性があるため注意が必要です。
現在日本には、人口のおよそ0.5~1%、60~100万人の患者さんがいると考えられています。私が院長を務める山口医院では、年間約300人程度の関節リウマチの患者さんを診療しています。
患者さんの特徴――高齢発症が増加傾向に
関節リウマチは、30~50歳代で発症することが多く、男女比はおおよそ1:4程度と女性に多い病気といわれてきました。しかし最近では70~80歳代で発症するケースも増えてきています。若年~中年期の発症と比べて、高齢期の発症では男女差がない点が特徴です。
関節リウマチの原因――遺伝子、歯周病、喫煙などとの関係
関節リウマチの明らかな原因はいまだ分かっていませんが、一般的に発症のリスク因子といわれているものには主に遺伝子や家族歴、歯周病、喫煙があります。遺伝子に関しては、HLA-DRB1という遺伝子などが発症リスクを上昇させるといわれています。
このため、ご両親や祖父母など家族内に関節リウマチの方がいる場合には、お話ししたような遺伝子が代々受け継がれている可能性があるため発症しやすいケースもあると考えられます。私が診療している患者さんの中にも、お母さんも関節リウマチを発症されているという方がいらっしゃいます。このような家族歴がなくとも発症する例はあるため、遺伝子で全てが決まるわけではありませんが、近親者に関節リウマチの方がいる場合には注意が必要です。
また、発症しやすくなる環境因子として喫煙と歯周病があります。そのため当院では、受診される患者さんへ歯周病の治療と禁煙を指導するようにしています。
関節リウマチの症状――関節と関節外に起こる主な症状
関節に起こる痛み・腫れ
関節リウマチの症状はさまざまですが、特に発症初期に現れやすいものは関節の痛みや腫れといった関節症状です。痛みは朝方に強く現れるのが特徴で、痛みのために目が覚めるという患者さんもいます。また、皮膚のしわが見えなくなってしまうほど腫れるのも特徴です。
ある程度病気が進行すると関節の変形が起こり、ひどくなると関節を動かすことができなくなるケースもあります。
関節以外の場所に現れる症状
関節以外に起こる症状には、環軸椎亜脱臼があります。これは首の骨のうち、もっとも頭に近い場所にある環椎と、上から二番目にある軸椎という骨のつながりがずれてしまうものです。自覚症状としては、頭痛、手のしびれや痛みが起こることがあります。
また、進行すると皮膚に“リウマトイド結節”という皮下結節(皮下にできるこぶのようなしこり)を生じることがあります。しこりを圧迫するとひどく痛む点が特徴です。
かなり進行してしまった場合には、そのほかの臓器にも炎症が起こり、“悪性関節リウマチ”と呼ばれる状態になります。過去には悪性関節リウマチまで進行してしまうケースも少なくありませんでしたが、現在では治療を受けている方でそこまで進行する例は少なくなっています。
早期発見につながる“朝のこわばり”の特徴
関節リウマチでもっとも特徴的な症状は、朝方の関節の痛みと腫れです。こういった症状が2週間以上続く場合や、関節が固まり動かしづらくなる“こわばり”が朝に1時間以上続くようであれば医療機関を受診することをおすすめします。
関節がこわばってしまうと、自分がイメージしている以上に関節を動かせなくなってしまい、日常生活や仕事にも支障が出てきてしまいます。

関節リウマチの診断――症状やレントゲン検査などから判断
関節リウマチは、分類基準を基に症状などから総合的に診断します。病気を疑う場合は、まずは診察で腫れて痛みのある関節の数を数えます。そして、手足のレントゲン写真を撮影し、関節炎によって骨が溶けている所見(骨びらん)があるか、関節が狭くなり変形していないかを確認するのです。
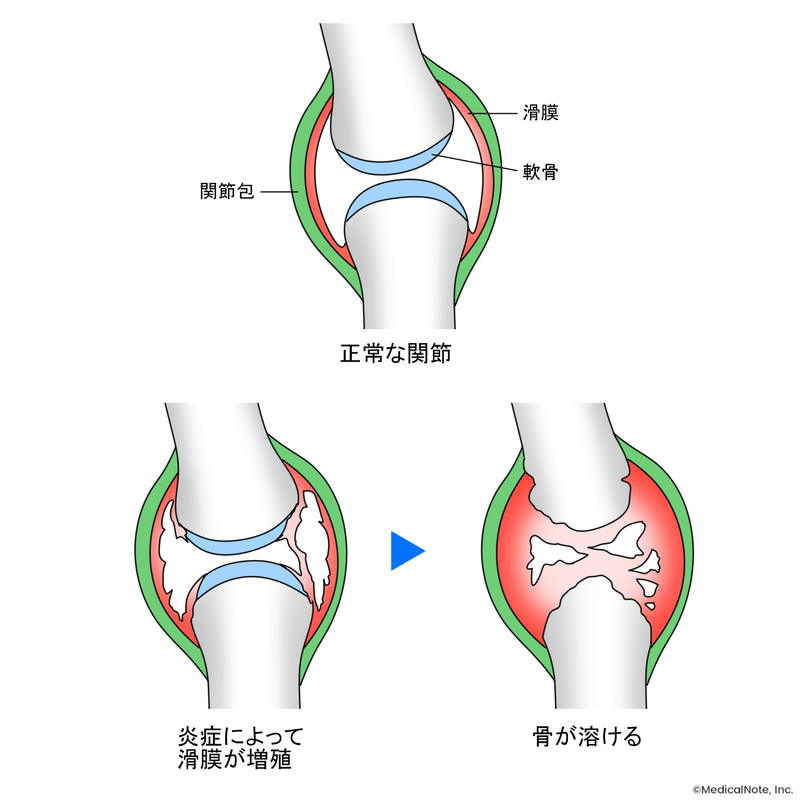
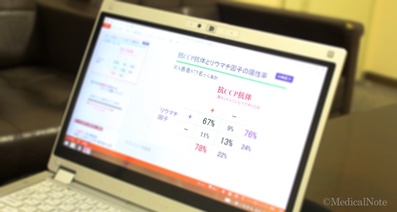
さらに、血液検査によってリウマチ因子や抗CCP抗体、CRP、赤血球進行速度といった炎症反応の程度などを調べます。これら診察や検査の結果を総合的に点数付けしたうえで、その点数をもとに関節リウマチの診断を行います。
関節リウマチの治療と、治療中の注意点
主な治療の選択肢
薬物療法
関節リウマチの関節破壊は、発症から2年以内に急速に進行することが分かってきたため、早期から抗リウマチ薬による治療を開始することが推奨されています。当院でも診断がつき次第、DMARDsという抗リウマチ薬や、免疫抑制薬よりやや効果の弱いサラゾスルファピリジンという免疫調整薬など、飲み薬による治療を開始します。
このうち当院で最初に使用することが多いサラゾスルファピリジンは、アレルギー症状として薬疹(薬剤投与による湿疹)が出る可能性があります。そのため、当院では内服開始後1週間を目途に必ず受診してもらうようにしています。ただし、サラゾスルファピリジンは主に肝臓で代謝されるため、肝機能障害を合併している患者さんには使用することができません。
治療を始めてから1か月以内で病気の勢いが強い場合や、骨びらんがある場合、そのほかにも症状の悪化が認められる場合には、免疫調整薬から免疫抑制薬であるメトトレキサートへの変更を検討します。免疫抑制薬を使用する前には、感染症の合併症がないか検査で確認する必要があります。メトトレキサートは関節リウマチによく使用される薬の1つですが注意点がいくつかあり、腎臓の機能が悪い方や75歳以上の高齢の方では使用できないケースがあります。使用できない場合は、早期に生物学的製剤やJAK阻害薬の使用が可能か検討が必要です。
メトトレキサートによる治療を開始したら3か月を目安に経過観察を続けますが、それでも炎症のコントロールがつかない際にはステロイドによる治療を行い、症状の経過や副作用に注意しながら治療を進めていきます。
生物学的製剤の特徴とは?
ステロイドを増量しなければいけないほど炎症が強い場合は、早期に生物学的製剤による治療を検討します。生物学的製剤とは体の中のサイトカインという情報伝達物質のはたらきを抑える薬のことです。
関節リウマチをはじめとする自己免疫疾患の病態は、免疫の異常による炎症です。炎症とともに、細胞でサイトカインが産生されることで病状が進行していきます。関節リウマチには、特にTNFαやIL-6といったサイトカインが関わっており、生物学的製剤はこれらのはたらきを抑えることで効果を発揮します。
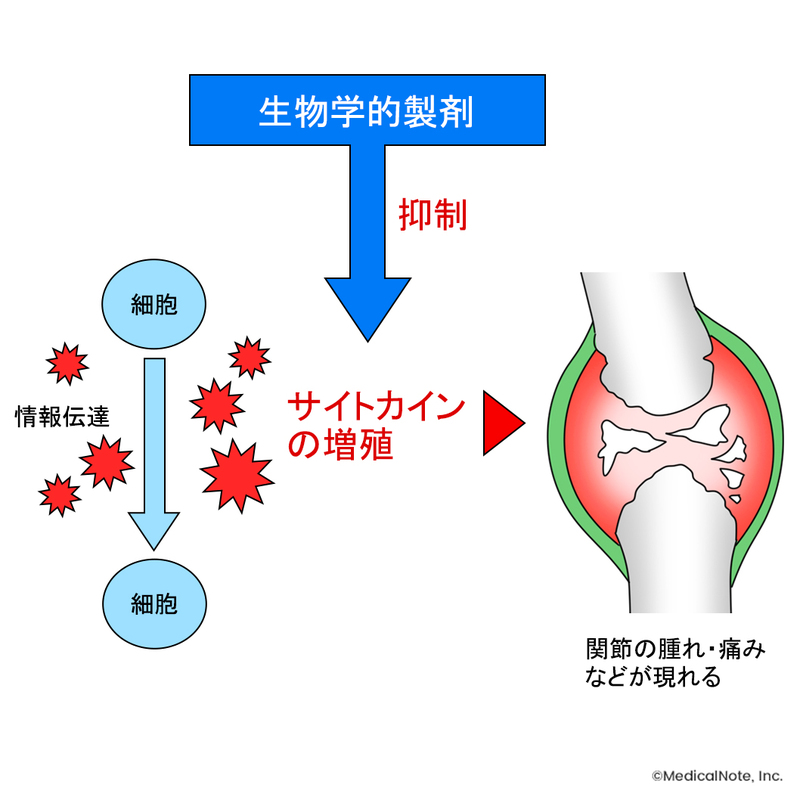
この薬は肝臓や腎臓など内臓への負担は比較的少ないといわれていますが、免疫のはたらきを抑えてしまうため、かぜや肺炎などの感染症にかかりやすくなるという特徴があります。感染症対策などの注意が必要です。
リハビリテーション
お話ししたような薬物療法と併用して、リハビリテーション(以下、リハビリ)を行うことがあります。具体的には、運動療法や装具療法を実施するケースがあるでしょう。運動療法では、関節の可動域(動かせる範囲)を広げたり筋力を改善したりするための運動を指導します。関節が痛むために動かさないでいると、関節の可動域の制限や筋力の低下につながることがあるからです。
装具療法では、関節の変形の予防や痛みの軽減を目的として、装具を用いることがあります。たとえば、手首を固定するための装具や、靴の形になっている装具をつけることによって関節の変形を防ぎ、痛みを和らげる効果が期待できるでしょう。
手術
関節の変形や破壊が進んだ場合には、手術を行うことがあります。手術には、主に人工関節置換術、関節形成術、関節固定術などがあります。
人工関節置換術とは、病変である関節を人工の関節に置き換えることで痛みを抑えて動きやすくする手術法です。最近は人工関節の材料が改良されて、昔と比べて耐用年数が伸びています。関節形成術は、関節の表面を取り除き隙間を作り、線維を含む組織でその隙間を埋めることで痛みを抑える手術法です。関節固定術は、関節を固定することによって痛みを軽減する手術法をいいます。
どの手術法を行うかは、年齢や関節の状態、ライフスタイルなどを考慮したうえで決定します。ただし、お話ししたように生物学的製剤などの薬物療法が進歩したことによって、手術を行う例は減少しています。術後はリハビリによって関節の機能改善を図りながら、薬物療法を継続するのが一般的です。
治療はどうやって選ぶ?
お話ししたように、当院で行っている基本的な治療の進め方はあるものの、患者さんの医学的な、さらに社会的な背景を考慮して治療法を選択していく必要があります。患者さんにも日常生活があり、仕事で受診の頻度に制限がある場合には飲み薬による治療は可能でも、注射によって薬を投与する治療は難しいというケースもあるでしょう。
また、患者さん自身がご高齢で内服薬をしっかりと管理できないというケースでは、メトトレキサートのような量を間違えると危険な薬は使用しづらいといえます。このような場合は、受診時に病院内で投与可能な薬剤を主に使用するなどの配慮も必要です。ほかにも、比較的若年の女性では、妊娠・出産・子育てといった家庭の事情を治療方針決定の際に考慮することも重要でしょう。
治療中の2つの注意点
関節リウマチの治療中には、主に2つのことに注意してほしいと思います。
1つは受診の頻度を守ることです。特に治療開始直後、病気の状態が安定するまでは1~2週に1回、安定してきた後では最低限1~2か月に1回は血液検査や副作用の確認が必要になります。
もう1つは、体調の変化などがあれば医師に伝えることです。治療開始前に説明された副作用以外のことでも、体調に変化があった際や疑問点などについては伝えてほしいと思います。受診に限らず、まずは電話連絡でもかまいません。特にご高齢の患者さんなどでは、本人に限らずご家族がはたから見ていて、おかしいと感じたときには連絡するようにしてください。
注意すべき関節リウマチの合併症とは?
関節リウマチの合併症はいくつかありますが、早期によく起こるものは貧血です。関節リウマチなどで慢性的に炎症が起こっている場合、体の中に蓄えた鉄を利用することができず鉄を材料とするヘモグロビンを十分につくることができなくなるため、貧血になりやすくなります。重症の場合には、ふらつきなどの症状を自覚することもあるでしょう。
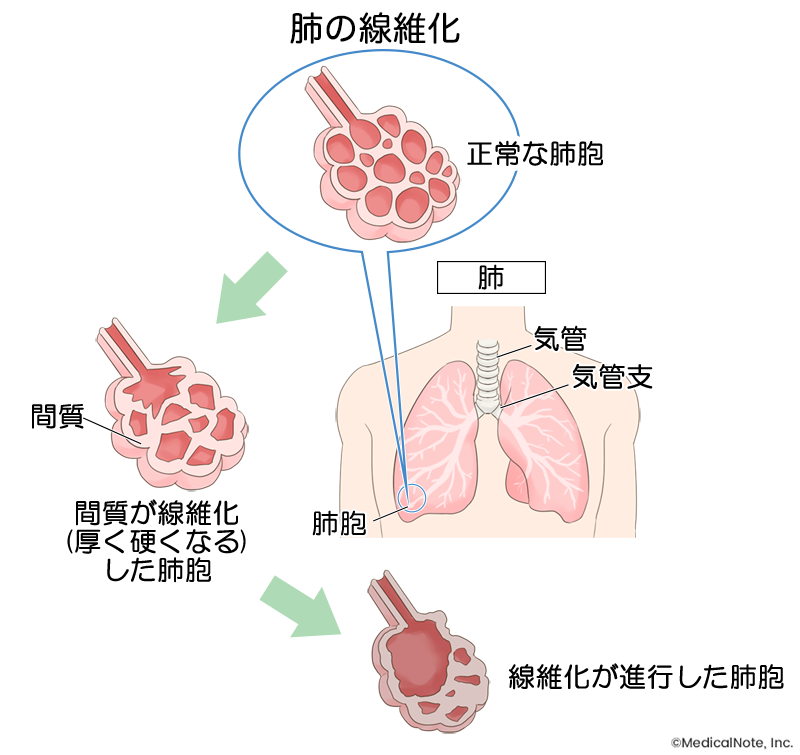
病気が進行してきた患者さんにみられる合併症には、間質性肺疾患があります。一般的な肺炎では肺胞(肺にあるぶどうの房状の小さな袋)の内側に感染・炎症が起こりますが、間質性肺疾患では肺胞の壁に炎症を生じてしまいます。炎症を繰り返すことで肺胞の壁が厚く硬くなると、息切れや空咳(痰の絡まない咳)などの症状が現れるようになります。さらに、呼吸が苦しくなり倦怠感や易疲労感(疲れやすく感じること)がみられることもあるでしょう。間質性肺疾患は関節リウマチの合併症として起こるだけでなく、治療薬であるメトトレキサートなどの免疫抑制薬の副作用として現れる場合もあります。発症や進行を抑えるためには、治療中の慎重な対応が必要です。
また、まれではありますが、メトトレキサートを使用している患者さんに悪性リンパ腫がみられることがあるといわれています。悪性リンパ腫とは、血液細胞の中のリンパ球ががん化したものを指します。そのほかにも生物学的製剤使用時には結核、JAK阻害薬使用中には悪性腫瘍や、心筋梗塞など心臓血管系の病気が起こることがあります。
お話ししたような合併症を可能な限り防いだり早期に発見したりするためには、定期的な受診によって経過を確認することが大切です。また、体調に変化があった際には医師に伝えてほしいと思います。
関節リウマチ診療のモットーと、今後の展望
患者さんの背景や意見を尊重することを大切に
私は、患者さんに治療を継続してもらうことをもっとも大切にしています。患者さんごとに多様な背景や意見があり、それらを尊重しながら治療を進めていくことをモットーに日々診療にあたっているのです。
私の関節リウマチ診療の原点は、学位論文のテーマにもなった大学院での研究です。そこで関節リウマチの関節破壊のしくみについて、また生物学的製剤の作用の基礎部分に関わる研究を行っていました。そういった背景があったこと、そして生物学的製剤が実臨床でも使用可能になり関節リウマチの治療の幅が広がったこともきっかけとなり、治療に積極的に関わるようになっていきました。
そうして始めた関節リウマチの診療を通して、さまざまな患者さんの治療に携わるようになりました。中には症状の進行で車いす生活となり、半ば治療を諦めていた患者さんもいらっしゃいました。しかし根気よく説明し治療することで車いすから離脱し、ご自分で歩けるようになったのです。このようなケースを経験していますので、近年登場した生物学的製剤やJAK阻害薬などの治療の可能性を日々実感しています。関節の痛みなどの症状の進行を抑えるだけでなく、日常生活動作を回復するなどQOL(quality of life : 生活の質)の改善を目指すことができるものだと身をもって知りました。

関節リウマチの診断・治療に期待すること
治療では、現在は複数の生物学的製剤があり、その機序(しくみ)や効果を理解し、適切な治療を行っていくことが大切だと考えています。一方診断に関しては、関節リウマチの遺伝学的な研究が進み、血液検査などでより早期の発見、適切な治療法の選択へとつなげられるようになることを期待しています。
山口先生からのメッセージ――関節の痛みに困っていたら我慢せずに受診を
関節の痛みに困っている方は、たとえ1週間であっても我慢せずにまずは医療機関で相談していただきたいと思います。受診する際には、整形外科であれば関節リウマチを含む関節の病気に詳しいため、適切な診断につながると思います。また、内科の場合ならリウマチ科や膠原病内科を専門とした医師がいる病院がおすすめです。受診していただくことが、適切な診断と治療につながります。気になる症状があれば、まずは気軽に受診してください。
医療法人山口医院 院長
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
山口 眞一 先生の所属医療機関
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連の医療相談が44件あります
リウマチと蜂窩織炎で入院中、家族がコロナ感染
現在リウマチと蜂窩織炎で3週間入院し、3日後退院します。その間家族が2人新型コロナ感染し、私の退院時、感染13日目、14日目となります。抗原検査では陰性となったようですが、若干咳と鼻詰まりがあるそうです。熱は2人とも2、3日で治りました。大丈夫だと思うのですが、私の退院後感染する可能性はありますか?注意することはありますか?教えてください。よろしくお願い致します。
両肩の痛みと指先の痺れ痛みと足の裏の腫れについて
高齢の母が、2ヶ月前両肩が痛くなり、着替のとき痛みがある程度でした。その後寝返りがうてなくなりました。今は両手の指先痺れて痛みが一日中あるようで、痛みがあるときは指先は冷たくなってます。手の甲も腫れてます。年齢的なことや症状からリウマチ性多発筋痛症ではないかと思いましたが、診断は関節リウマチでした。血液検査は、リウマチ因子13、抗CCP抗27、MMP-3は200.でした。CPR10です。ただ、手の関節レントゲンをとってもとても綺麗で異常ありません。関節リウマチという診断は、正しいですか。
左右の人差し指を曲げると痛くて曲がらない。
数ヶ月前から右人差し指が痛くて曲がらなかなり、左も同じ症状で困っています。先日、整形外科に行きました。レントゲンも異常は無く、リウマチ検査も異常無しでした。 原因不明ということでした。 他の膠原病の疑いがあるかもしれないので、生活に支障があるなら、専門医に行くよう言われました。
全身性エリテマトーデスについてのお伺い
10年以上前から関節リウマチの治療をしている母親なのですが、3年前に13万近くあった血小板が半年位で6万くらいになり現在3万位に減ってきました。2018年9月から関節リウマチの薬(リウマトレックス)を止めプレドニゾロンを2㎎から徐々に増やし8㎎まで増やし、血小板の変化を診てもらいましたが変化なく、今年に入りてんかん重積発作で3度救急搬送されました。 検査の結果、MRI、MRA、CT、髄液検査、ウイルス検査、特に問題なし。強いて言うならMRIの画像で脳の表面にベトっとした影があるが解らないとの診断でした。 血小板が減少してしまう症状は外来診察して原因を見つけている間にてんかん重積発作を起こした為原因不明の状態です。 そこでお伺いしたいのが、 全身性エリテマトーデスと言う疾患についてなのですが、現在関節リウマチの治療をしていましたが、自己免疫の変異により全身性エリテマトーデス(中枢神経ループス)を合併する事はあるのでしょうか。 全身性エリテマトーデス(中枢神経ループス)は脳神経への影響がありけいれん、意識障害、精神症状、血小板減少症状が現れ、蝶型紅斑も特徴的だと思うのですが、母親は頬に少し赤みが出てり手のひらが真っ赤になったり、血小板減少し始めてから脱毛、昨年末頃首の痛みや腰の痛みにより寝たきりになる事も多く発熱する事もあり痙攣重積発作も発症しましたが脳卒中や脳外傷、ウイルスも検出されなかったことから全身性エリテマトーデスではないかと予測したのですが可能性はありますでしょうか。 現在は3度目の重積発作後薬による副作用なのか発作の後遺症なのか全身性エリテマトーデスの進行による意識、神経、精神障害なのか解りませんが、寝たきり状態でこちらからの問い掛けにもたまに返答する程度で良く話していた母親ですが今では別人の様に無表情になってしまいました。 今強い抗てんかん薬を投与していますが、もし全身性エリテマトーデスが原因で現在の状況になっているのであれば薬の変更など可能なのでしょうか。 宜しくお願い致します。
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「関節リウマチ」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。