関節リウマチは、滑膜に炎症が起こり、特に手指や足趾、手首の関節に痛みや腫れなどの症状が現れる病気です。現在は、従来からある抗リウマチ薬に加え、生物学的製剤、JAK阻害薬など薬の種類も増え、患者さんの症状や希望、目標に合わせてきめ細やかな治療を行うことが可能になってきています。
今回は、大阪赤十字病院 リウマチ・膠原病内科 副部長の片山 昌紀先生に、関節リウマチの特徴や治療の流れ、治療にかける思いなどについてお話を伺いました。
関節リウマチとは
免疫の異常により関節の滑膜に炎症が起こる
関節リウマチは、免疫の異常により関節の滑膜に炎症が起こる病気です。滑膜は関節の動きを滑らかにする関節液を分泌する組織で、炎症によって増殖すると、関節に痛みや腫れが生じます。
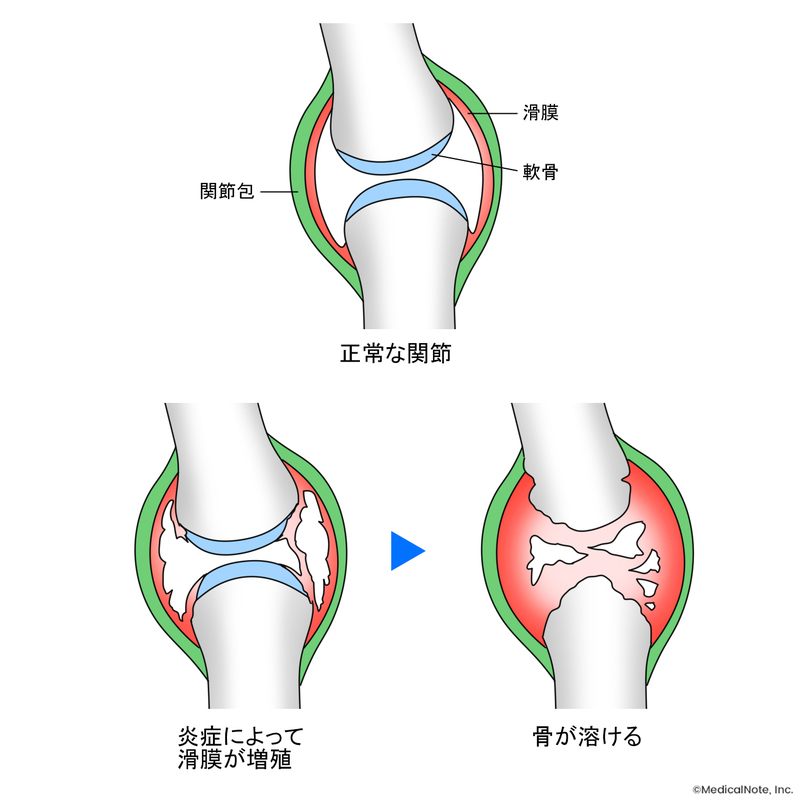
炎症が進行すると骨が破壊され関節が変形する恐れがあります。また、目や肺、腎臓など関節以外にも病変が現れることがあります。
女性に多く、近年は高齢で発症することも多い
関節リウマチにかかる割合は人口の約0.5~1%であり、約100人に1人の方が一生涯のうちに発症する可能性があります。男女比は1:4で、女性のほうが多いといわれています。かつては30歳代から50歳代の方に多い病気だと考えられていましたが、近年では60歳代での発症が多くみられ、70歳代以降で発症する方も増えてきています。
関節リウマチは治療することで、痛みや腫れ、炎症が抑制され、日常生活動作にほぼ問題のない状態である“寛解”を目指すことができますが、完治することは難しい病気です。大阪赤十字病院では2023年7月現在、約1,000人の関節リウマチの患者さんを診ていますが、若いときに発症した方を長期間にわたってフォローすることが多く、また、前述のように高齢で発症される患者さんも増加しており、当院に通院する患者さんの年齢層は次第に高齢化しています。
喫煙や歯周病が発症リスクに
関節リウマチの発症の原因ははっきり解明されていませんが、喫煙習慣、歯周病、腸内細菌などが発症に関係していると考えられています。遺伝的な要因による発症は3割程度との報告もあり、遺伝よりも環境による影響が大きいのではないかといわれています。
関節リウマチの症状
関節の症状――高齢発症では大関節に症状が現れることが多い

関節リウマチの主な症状
関節リウマチの主な症状は、手足の指や手首の関節(小関節)に現れる痛みや腫れです。手の指では付け根の関節(第3関節)と、その上の第2関節に症状が出ることが多く、複数の関節に症状が現れている場合は関節リウマチの可能性があります。ただし、関節の痛みや腫れは関節リウマチ以外の病気でも現れることもあるので、ほかの病気との鑑別が必要です。
さらに進行すると、腱に炎症が起こり、骨が破壊され関節に変形が生じます。進行した関節リウマチでは、指が外側(尺側)に引っ張られたような変形(尺側偏位)が多くみられます。
高齢発症の主な症状
小関節に症状が現れるのは60歳代頃までの方に多く、70歳代以上になってから関節リウマチを発症された場合、多くは、膝、肩、肘といった大関節に痛みや動かしにくさの症状が現れることが多いです。一般的な関節リウマチの初期の症状とは異なりますが、大関節であっても複数の関節に症状が現れている場合は、関節リウマチを疑うべきだと考えます。
朝のこわばりは関節リウマチの症状とは限らない
朝起きた時に手足がこわばることも症状の1つと考えられていましたが、近年では診断の際にあまり重要視されていません。こわばりは、加齢性変化で現れることも多いためです。ホルモンが加齢とともに分泌されにくくなり、こわばりの症状が現れるのではないかと考えられます。
関節以外に現れるさまざまな症状
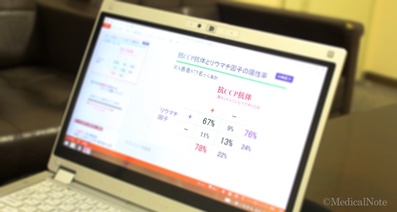
関節以外には、目や肺、腎臓などに炎症や機能低下が起こります。感染症も含め関節リウマチが原因で肺に病変が現れることが多く、肺の状態については関節リウマチの診察と合わせて注意深く確認する必要があります。関節リウマチの診断の際に確認する項目である抗CCP抗体が陽性の方は、間質性肺疾患が起こりやすいといわれています。
関節リウマチの診断――症状が似ている病気を除外する
関節リウマチを診断するには、問診、触診、血液検査、X線検査などを行います。診察によって症状を確認し、ほかの病気の可能性を除外していくことが大切です。
関節リウマチと症状が似ている病気に、変形性関節症があります。変形性関節症は骨の変形により、関節が腫れているように見えるのが特徴です。一方、関節リウマチは骨ではなく軟部組織の滑膜に炎症が起こるので、触診すれば違いが分かります。
また、膠原病性疾患の中にはほかにも複数の関節に痛みが現れる病気があるため、関節リウマチ以外の膠原病の可能性がないかどうかを確認することも必要です。感染症が原因で関節痛の症状が起こる場合もあるため、かぜの症状が現れていたら始まった時期を問診で確認することも大切です。そのほか、見逃してはいけない病気として悪性腫瘍があります。
上記のような病気を除外しても関節リウマチの可能性が否定できない場合には、血液検査(リウマトイド因子や抗CCP抗体の有無を調べる)やX線検査を行い、総合的に判断して診断につなげます。X線検査は、関節の状態を確認するのに必要であるのはもちろん、肺の状態を確認するためにも大切な検査です。関節リウマチで間質性肺疾患を合併している場合には、薬物療法を行う際に注意が必要となります。
関節リウマチの治療――薬の選択はどのように行われる?
関節リウマチの治療の基本は薬物療法です。薬物療法は、診療ガイドラインに従って進められます。
メトトレキサート、メトトレキサート以外の抗リウマチ薬
関節リウマチの第1選択薬は抗リウマチ薬のメトトレキサートです。免疫異常を調整・抑制することで滑膜の炎症を抑える薬で、生命予後を改善するデータも報告されています。薬剤のコスト面をみても使いやすい薬です。最初は経過をみながら、腎機能や年齢、体格によって服用する量を調整していきます。
副作用で間質性肺疾患を起こす恐れがあるため、肺の病気がある方は慎重に使用する必要があります。そのほか、腎臓・肝臓の病気がある方などメトトレキサートの使用が難しい場合は、それ以外の合成抗リウマチ薬を使用します。
抗リウマチ薬は効果が現れるまで3か月ほどかかるため、3か月を1つの目安として治療を進めます。3か月後、炎症を示す検査の数値に加え、圧痛(押されて痛いこと)や腫れのある関節の数、患者さんの自覚症状などを含めて治療目標を達成できたかどうかを総合的に判断し、達成できていない場合は次の治療薬の選択肢へと進みます。
生物学的製剤、JAK阻害薬
次の段階では、生物学的製剤やJAK阻害薬による治療を検討します。どちらも炎症を引き起こす物質(サイトカイン)のはたらきを抑制する効果があります。患者さんの経済的負担の観点や、起こり得る副作用を把握できている点からも、まずはJAK阻害薬よりも生物学的製剤を提案することが推奨されています。
大阪赤十字病院では、関節リウマチで受診されている患者さんのうち、半数近くが生物学的製剤またはJAK阻害薬による治療を行っています。これは、メトトレキサートでは症状が改善せず、当院に紹介される方が多いためです。患者さんのつらさをできるだけ速やかに緩和するためにも、当院では生物学的製剤またはJAK阻害薬の導入を積極的に提案しています。
患者さんと医師が治療のゴールをシェアする

薬物療法は、まず治療のゴールを患者さんにシェアしたうえで一緒に話し合って薬剤を選択していきます。生物学的製剤とJAK阻害薬は、それぞれのメリットとデメリットをお話ししたうえで、患者さんの生活スタイルやご希望に合わせて選択していただきます。
生物学的製剤は注射製剤で、投与間隔はさまざまですが自己注射が可能な薬剤もあります。注射での投与となるため、内臓機能にあまりダメージを及ぼさないというメリットがあります。一方、注射が苦手な方もいらっしゃいますし、自己注射の薬剤は冷蔵庫で保管しなければなりません。
JAK阻害薬は錠剤の内服薬で、服用や持ち運びの手軽さはあるものの、肝臓や腎臓で代謝されるため内臓に負担がかかります。そのため、すでに多くの薬を内服している方は、内臓に負担の少ない生物学的製剤を選ばれるケースもあります。また、日本人では明らかに帯状疱疹が増えることが分かっています。
このように何を重視されるかは患者さんごとに異なりますので、話し合って治療方針をすり合わせていきます。
薬物療法以外の治療――リハビリテーション、手術について
関節リウマチの治療は薬物療法が中心ですが、必要に応じてリハビリテーションや手術療法を組み合わせて進めます。
関節リウマチのリハビリテーション
関節リウマチの治療ではリハビリテーションも重要です。リハビリテーションは、理学療法(物理療法・運動療法)、作業療法などを行い、痛みや腫れ、関節への負担の軽減などを目指します。当院では、診察中にリハビリテーションの内容に関する資料をご覧いただきながら説明を行っています。また、介護保険が利用できる患者さんには、ケアマネージャーと相談しリハビリテーションを受けていただくようにお話ししています。
関節リウマチの手術療法
近年は薬物療法の進歩により、膝や股関節の変形で歩行が困難になるなどの理由で手術が必要となるケースは減っています。一方、機能の改善だけではなく整容的な面から手術を希望される方が増えているため、手足の指の関節の手術が増えています。また、人工関節デバイスの性能向上などにより手術成績がよくなったため、肘や肩など上肢の関節の手術も増えています。そのため外科手術は以前に比べ、より繊細な技術が求められるようになっています。当院では手術を希望される方には、関節リウマチに対する手術の経験が豊富な医療機関を紹介するようにしています。
治療中の注意点――関節に負担をかけない生活を
関節リウマチの薬物療法を開始したら、1~3か月に一度は受診していただき検査を行います。これは薬の副作用を確認するためでもあります。服用の仕方や注意点は薬により異なりますが、指示のとおりに服用するようにしてください。抗リウマチ薬の多くは免疫を抑制する作用があるため、感染症には注意する必要があります。かぜ症状が現れたときは、症状が治まるまで一時的に薬を中断していただきます。
また、関節に負担のかかる動作はできるだけ避けて生活していただくとよいでしょう。正座は関節に負担がかかるため、椅子とテーブル、ベッドを使った生活をおすすめしています。重い物を持ち上げる動作も関節に負担がかかります。荷物はカートで持ち運ぶなど工夫していただくとよいでしょう。
治療にかける思い――患者さんの希望を実現に近づける診療を
関節リウマチは長く付き合っていかなければならない病気のため、患者さんとの付き合いも自ずと長いものになります。患者さんのさまざまなライフイベントの隣に寄り添うように診ていくことができるのは、非常に興味深いものだと感じます。
以前、症状がつらそうなのに「大丈夫です」と治療強化を遠慮する大学生の患者さんがいらっしゃいました。このままだと若いうちに関節が破壊されてしまうと考え、親御さんにも説明し、生物学的製剤による治療を開始しました。何年か治療を続けるうちに症状が緩和されたので、本当に大丈夫だったのか当時の思いを聞いてみたところ、実は治療費で親御さんに負担をかけることに気を遣い、症状がつらいのに我慢されていたことが分かったのです。いろいろな事情があって本当のことが言えない患者さんもいらっしゃるのだと学びました。その患者さんも今は結婚され、妊娠に向け薬の種類や量を調整しているところです。
患者さんごとに、関節リウマチの治療に対して希望されることは異なります。治療しながら妊娠を望む方もいれば、できるだけ早く症状を緩和したい方もいらっしゃいますし、治療しながら仕事を続けることを優先する方、副作用が不安なので極力安全な薬を使用してほしいという方もいらっしゃるでしょう。患者さん自身が何を1番望まれているのかを伺って、優先順位に応じて希望を実現に近づけられるような診療を行うことを目指しています。
片山先生からのメッセージ――患者さんに合う治療を選べる時代に

体の複数の関節、特に手足の指など複数の小関節に痛みや腫れといった症状が続く場合は関節リウマチが疑われますので、受診を検討してください。左右対称でなくとも体の両側に症状がある場合は、関節リウマチの可能性が考えられます。
関節リウマチは早期発見・早期治療が重要です。何のきっかけもなく1か月以上症状が続く場合は、受診を検討していただきたいと思います。まずはかかりつけ医や整形外科に相談し、必要に応じて関節リウマチを専門とする医療機関に紹介していただくとよいでしょう。
関節リウマチの患者さんのお悩みは多岐にわたります。その悩みの解決につながる方法をいろいろと提示してくれる信頼できる医師に出会うことが、治療を続けていくうえで大切だと考えています。信頼できる医師に出会うため、患者さん自身もいろいろと模索していただければと思います。
今後、関節リウマチの治療に関する研究は進み、より幅広い選択ができるようになるのではないかと期待しています。現在、“関節リウマチ”という病名でひとくくりにされてはいますが、実際は患者さんごとに異なる機序で関節炎が発症している可能性が高く、患者さんによって合う薬剤が異なるのではないかと考えられます。現状、その患者さんに合う薬剤を見つけるのは医師の診療経験にゆだねられています。しかし、治療に関する研究が進めば、プレシジョン・メディシン(個別化医療)も進展し、科学的な根拠でその患者さんに合う薬を選択できるようになっていくのではないかと期待しています。
大阪赤十字病院 リウマチ・膠原病内科 副部長
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
片山 昌紀 先生の所属医療機関
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連の医療相談が44件あります
リウマチと蜂窩織炎で入院中、家族がコロナ感染
現在リウマチと蜂窩織炎で3週間入院し、3日後退院します。その間家族が2人新型コロナ感染し、私の退院時、感染13日目、14日目となります。抗原検査では陰性となったようですが、若干咳と鼻詰まりがあるそうです。熱は2人とも2、3日で治りました。大丈夫だと思うのですが、私の退院後感染する可能性はありますか?注意することはありますか?教えてください。よろしくお願い致します。
両肩の痛みと指先の痺れ痛みと足の裏の腫れについて
高齢の母が、2ヶ月前両肩が痛くなり、着替のとき痛みがある程度でした。その後寝返りがうてなくなりました。今は両手の指先痺れて痛みが一日中あるようで、痛みがあるときは指先は冷たくなってます。手の甲も腫れてます。年齢的なことや症状からリウマチ性多発筋痛症ではないかと思いましたが、診断は関節リウマチでした。血液検査は、リウマチ因子13、抗CCP抗27、MMP-3は200.でした。CPR10です。ただ、手の関節レントゲンをとってもとても綺麗で異常ありません。関節リウマチという診断は、正しいですか。
左右の人差し指を曲げると痛くて曲がらない。
数ヶ月前から右人差し指が痛くて曲がらなかなり、左も同じ症状で困っています。先日、整形外科に行きました。レントゲンも異常は無く、リウマチ検査も異常無しでした。 原因不明ということでした。 他の膠原病の疑いがあるかもしれないので、生活に支障があるなら、専門医に行くよう言われました。
全身性エリテマトーデスについてのお伺い
10年以上前から関節リウマチの治療をしている母親なのですが、3年前に13万近くあった血小板が半年位で6万くらいになり現在3万位に減ってきました。2018年9月から関節リウマチの薬(リウマトレックス)を止めプレドニゾロンを2㎎から徐々に増やし8㎎まで増やし、血小板の変化を診てもらいましたが変化なく、今年に入りてんかん重積発作で3度救急搬送されました。 検査の結果、MRI、MRA、CT、髄液検査、ウイルス検査、特に問題なし。強いて言うならMRIの画像で脳の表面にベトっとした影があるが解らないとの診断でした。 血小板が減少してしまう症状は外来診察して原因を見つけている間にてんかん重積発作を起こした為原因不明の状態です。 そこでお伺いしたいのが、 全身性エリテマトーデスと言う疾患についてなのですが、現在関節リウマチの治療をしていましたが、自己免疫の変異により全身性エリテマトーデス(中枢神経ループス)を合併する事はあるのでしょうか。 全身性エリテマトーデス(中枢神経ループス)は脳神経への影響がありけいれん、意識障害、精神症状、血小板減少症状が現れ、蝶型紅斑も特徴的だと思うのですが、母親は頬に少し赤みが出てり手のひらが真っ赤になったり、血小板減少し始めてから脱毛、昨年末頃首の痛みや腰の痛みにより寝たきりになる事も多く発熱する事もあり痙攣重積発作も発症しましたが脳卒中や脳外傷、ウイルスも検出されなかったことから全身性エリテマトーデスではないかと予測したのですが可能性はありますでしょうか。 現在は3度目の重積発作後薬による副作用なのか発作の後遺症なのか全身性エリテマトーデスの進行による意識、神経、精神障害なのか解りませんが、寝たきり状態でこちらからの問い掛けにもたまに返答する程度で良く話していた母親ですが今では別人の様に無表情になってしまいました。 今強い抗てんかん薬を投与していますが、もし全身性エリテマトーデスが原因で現在の状況になっているのであれば薬の変更など可能なのでしょうか。 宜しくお願い致します。
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「関節リウマチ」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。