膵臓には「膵島(ランゲルハンス島)」という組織があり、私たちの血糖値は膵島から分泌されるインスリンというホルモンによって正常値に保たれています。ところが1型糖尿病の場合、環境(ウイルス感染)や遺伝などの原因でこのインスリンが分泌できなくなるため、インスリンを定期的に補充するか、正常にホルモンを分泌できる組織を移植しなければなりません。1型糖尿病の根治療法としては記事1『1型糖尿病の治療法・膵臓移植の発展―インスリンの発見からみる膵臓移植の歴史』でご紹介した膵臓移植がありますが、何らかの理由により手術が受けられない患者さんがいらっしゃいます。そのため、大きな手術をすることなく1型糖尿病の根治が期待できる治療法「膵島移植」について、現在世界的な研究が進められています。引き続き、大阪大学統合医療学寄附講座特任教授の伊藤壽記先生にお話しいただきます。
膵臓とは?消化酵素やホルモンを分泌する臓器のひとつ
膵臓は胃の後方に位置し、食物の消化を助ける膵液の産生(外分泌)と、インスリンやグルカゴンなど血糖値の調節に必要なホルモンの産生(内分泌)という2つの役割を果たしています。膵臓の重さは150~200g程度ですが、このうち95%は膵外分泌組織で、残りの5%が内分泌組織となっています。
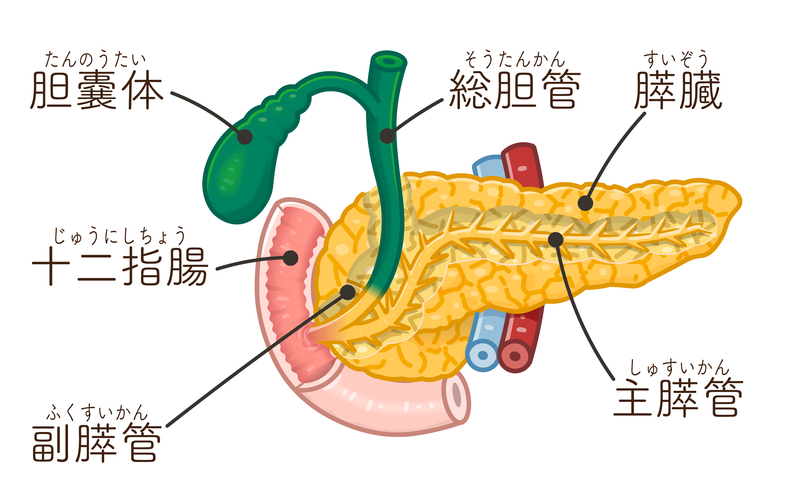
記事1『1型糖尿病の治療法・膵臓移植の発展―インスリンの発見からみる膵臓移植の歴史』で述べた膵臓移植とは、インスリン分泌が枯渇した1型糖尿病の患者さんに対して膵臓を移植する方法ですが、インスリンはわずか5%の組織(ランゲルハンス島という組織です)から分泌されます。つまり、事実上は5%の内分泌組織(ランゲルハンス島)を補充できれば、糖尿病の症状は治まると仮定することができます。
膵島移植とは
ランゲルハンス島を体内に移植する「組織移植」
記事1『1型糖尿病の治療法・膵臓移植の発展―インスリンの発見からみる膵臓移植の歴史』でご紹介した膵臓移植は重症1型糖尿病に対する根治治療法で、その術式も安全な方法が確立されています。しかし、心臓の悪い方や高齢者などの場合は、手術での膵臓移植が難しいことがあります。
膵島移植とは、何らかの理由で膵臓移植手術が受けられないと考えられる1型糖尿病の患者さんに向けた治療の選択肢のひとつです。膵島移植をするにあたっては開腹手術ではなく、点滴の要領で膵島(ランゲルハンス島)の組織を肝内門脈内に移植する方法が用いられます。
膵島移植の種類―同種移植と異種移植
膵島移植には、ヒトの膵島を患者さんに移植する「同種移植」と、ヒト以外の動物(ブタなど)の膵島を移植する「異種移植」の2種類があります(将来的には、iPS細胞の移植が膵島移植の種類としてここに加わってくる可能性があります)。
膵島移植の具体的な方法
膵臓からランゲルハンス島を分離して体内に移植する(膵島分離)ため熟練した技術が必要
膵島移植をするにあたっては膵島(ランゲルハンス島)という組織を膵臓から分離する必要があります。
本当はドナー(臓器提供者)の膵臓からすべての膵島が回収できれば理想的ですが、実際には分離する過程でかなりのロスが生じます。そのため、多くの治療経験を積んだ医師でなければうまく膵島分離ができません。つまり、現在の日本で膵島移植を積極的に行っている方は、海外で非常に多くの修練を積んできた方ということができます。
膵島移植の歴史―どのようにして治療法がみつかったのか
日本初の膵島移植は「自家膵島移植」という方法
本邦における膵島移植の歴史は、千葉大学での「自家膵島移植」という方法から始まります。自家(じか)膵島移植とは、自分の膵島を自分に移植するというもので、1型糖尿病の患者さんは勿論、慢性膵炎や遺伝性膵炎の方々で膵全摘術後にも適応となります。
自家膵島移植の方法―大阪大学の実際の症例から
大阪大学では、過去に一例慢性膵炎の患者さんに対する自家膵島移植を行ったことがあります。
その方は30代の女性で、5歳のときに慢性膵炎を発症してから何度も膵炎による症状を繰り返していました。原因は長らく不明でしたが、遺伝子診断によって遺伝性膵炎だと判明します。
膵臓には栄養を消化する酵素がありますが、通常膵臓内にあるときは働きをみせず、十二指腸に入ってから活性化します。膵臓内で活性化してしまうと、自分の膵臓を溶かしてしまうからです。ところが遺伝性膵炎の場合、些細なことがきっかけとなり膵臓内で酵素が活性化してしまいます。このため、膵炎を繰り返すことになります。
この患者さんの場合は食事をしたらすぐに膵炎を起こしてしまうので、中心静脈栄養(IVH:首の静脈から栄養を注入する)によって栄養を保っていました。これに加えて、炎症による非常に激しい痛みがあり、強力な鎮痛剤(モルヒネ)を使わなければならないほどでした。このような状態ですから、QOL(生活の質)は極度に低かったといえます。
その方が大阪大学に受診されたときにはすでに3回ほど手術を受けておられ、膵臓は37g(通常の5分の1程度)にまで小さく切除されてしまっていました。治療が難しい状態でしたが、我々はわずかな可能性にかけて膵島移植を試みます。
膵島移植をするにあたり、まずは慢性膵炎による強い痛みを解除するため、患者さんの膵臓を全摘します。その後、摘出した膵臓から膵島を分離・抽出し、再び肝内に移植します(この患者さんの膵臓はわずかしか残っていなかったものの、膵島分離で一定量の膵島組織が抽出できたのです)。
膵島移植の結果、患者さんの容態は無事に回復に向かいました。膵島移植後も引き続きインスリン治療が必要ではあるものの、血糖が安定したため、ご自分の口から食事ができるようになり、また膵臓の炎症に伴う痛みも消失しました。膵島移植によって患者さんのQOLが大きく改善したのです。
膵島移植と膵臓移植ではどちらを選ぶべき?
膵島移植と膵臓移植の住み分けルールを作成することが大事
膵島移植の対象である1型糖尿病は全くインスリンが出ていない状態ですから、先に述べた慢性膵炎の症例のように、たとえ少量でも膵島移植によってインスリンが出れば患者さんのQOL(生活の質)が大きく向上する可能性があります。
そのため、現在ではすべての患者さんが完全なるインスリン離脱(インスリン注射が不要になること)を求めなくてもよいのではないかという考え方が生まれてきています。
記事1『1型糖尿病の治療法・膵臓移植の発展―インスリンの発見からみる膵臓移植の歴史』でご紹介した膵臓移植はあくまでもインスリン離脱を目指す治療ですが、手術による侵襲が大きいので、どうしても手術ができない方がいらっしゃいます。膵島移植は、そのように膵臓移植ができない方に対する治療選択肢となります。今後は、膵島移植と膵臓移植のふたつの治療法を上手く住み分けできるようなルールを作る必要があるでしょう。
日本の膵島移植の課題―費用とドナー条件の問題
膵島移植の課題① 先進医療であり保険が適用されない
最大の課題は費用です。膵島移植は先進医療、つまり保険適用外であり、患者さんの自己負担が大きくなってしまいます。現在、膵島移植ができる限り早く保険適用になるよう、研究報告を重ねている段階です。
膵島移植の課題② 臓器を提供するドナーの条件が悪い
また、日本では臓器を提供するドナーの“条件”が悪い(マージナルドナー)という課題もあります。これは膵島移植だけではなく、移植全般の課題ともいえます。
◆マージナルドナーの定義
1、ドナー年令≧45歳
2、不安定な血行動態(ドーパミン≧10γ、またはカテコラミン≧2剤)
3、心停止ドナー(NHBD)
日米間のドナー年齢を比較すると、アメリカにおけるドナー年齢はその7割以上が30歳未満となっていて、45歳以上の方の臓器はあまり使用しません。しかしながら、日本の場合はドナー数が少ないため、高齢の方の臓器を使用せざるを得ません。
また脳死の原因において、日本では脳血管障害が大半を占めます。一般的に脳血管障害を起こす方は高齢であり、膵臓の血管を含めた脳以外の全身の血管も状態が悪くなっています。
また、膵臓移植のほうが優先的に実施されるので、膵島移植を希望される方にはなかなかドナーを回す余裕がありません。そのため現在のところ、膵島が多く取れる肥満のドナーや高齢のドナーが膵島移植に適応されています。
日本ではドナーが不足しているために、条件が悪いドナーを使わざるを得ないのです。
膵島移植の課題③ ドナーが少なく移植の待ち時間が長い
さらに、移植の平均待ち時間も日米では大きく差があります。多くの場合、アメリカは登録申請後1年以内に移植されますが、日本では平均3年以上、なかには10年以上待機されている患者さんもいらっしゃいます。
膵島移植の今後の展望
膵島移植の保険適用を目指す
繰り返しになりますが、現在のところ膵島移植は保険適用外であり、先進医療B(薬事法上の対象外で承認等が得られていない医薬品や医療機器を用いたい高度医療)の区分ですから、患者さんも医療費をいくらか負担しなければなりません。また、治療成績も膵臓移植に劣ります。
しかしながら、同種膵島移植と異種(ブタの膵島を使う)膵島移植およびiPS細胞移植の研究は世界レベルで走り始めています。今後膵島移植の治療成績が向上し、なおかつ保険適用となった場合、1型糖尿病や慢性膵炎の患者さんに膵島移植という治療選択肢(オプション)が追加されることになります。これは患者さんにとって非常に喜ばしいことであり、できる限り早い保険適用の実現が求められるでしょう。
大阪がん循環器病予防センター 所長、大阪大学 大学院医学系研究科統合医療学寄附講座 特任教授、千里金蘭大学 看護学部 教授
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
大阪がん循環器病予防センター 所長、大阪大学 大学院医学系研究科統合医療学寄附講座 特任教授、千里金蘭大学 看護学部 教授
伊藤 壽記 先生日本外科学会 外科専門医・外科認定医・指導医日本移植学会 移植認定医日本消化器外科学会 消化器外科専門医・消化器外科認定医・消化器外科指導医・消化器がん外科治療認定医日本肝胆膵外科学会 肝胆膵外科高度技能指導医
専門領域は消化器(肝胆膵)外科、特に膵臓外科、膵臓移植。臓器の移植に関する法(1997年)施行後、2000年に本邦第1例目の膵腎同時移植を大阪大学病院で実施し、これまでに43例の膵臓移植を経験。また2013年には、遺伝性膵炎に対して、慢性膵炎術後の全摘後の残膵から膵島を分離・移植した、同疾患に対する本邦初の自家膵島移植を実施した。また、2005年からは現行医療に補完代替医療の各種手法・手技を併用して、QOL(生活の質)のさらなる向上を目指す統合医療にも臨床試験を通じて取り組んでいる。
伊藤 壽記 先生の所属医療機関
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連記事
関連の医療相談が10件あります
空腹や脱水による症状が気になる
41歳女性です。 軽い空腹感があると同時に頭がボーッとしたり、なんとなく血の気が引くような感覚を覚える時があるのですが、これは低血糖や脱水気味の時に見られるものでしょうか? 低血糖は糖尿病治療中の人しか出ない症状とも聞き、私の夫が1型糖尿病でしょっちゅう低血糖になっているのを見るのですが、その姿と私の症状とは明らかに違う感じはあります。 今日あまり水分をとっておらず昼食を軽く済ませたためか、外出先で少し空腹感や喉の渇きを感じると共に頭がボーッとする感覚がありました。気分が悪いとか何か無性に食べたくなるとか、手の震え等はなく、お茶を買って飲んだら次第に落ち着いてきました。 もし低血糖の場合は何か糖分になるものを食べないと改善しないと思うのですが、水分をとっただけで体調回復したところを見ると、低血糖というより脱水症状によるものと思って良いでしょうか? また、もし低血糖のような症状が出たとしてもそれは健康な人にも出るものでしょうか?何かに熱中するとエネルギー不足を感じ力が出ないこともたまにあるのですが、あまり心配いらないでしょうか?
いびき対策として、どのような施術があるのか
いびきがうるさく、睡眠時無呼吸ことなっていることを指摘されました。 いびきを小さくしたいのですが、どのような施術があり、特徴があるのでしょうか。 できれば、一度の施術で終えられるようなものがよく、かつ、保険が使えると助かります。 よろしくお願いいたします。
2型糖尿病
今年の夏、糖尿病の診断をうけました。つい、この間までは常に空腹感で悩んでましたが(それが糖尿病の悪化とは知らずに)、2日くらい前からそれは落ち着いてきて、少しずつ普通に食事も取れるようにはなってきました。 たまに、胃もたれのようなものを感じます。 先日、胃腸炎にもかかったので、病院で処方していただいた薬は夜だけ飲んでます。高血圧もあります。 少し様子見た方が良いですか?
先月血液検査を受けて
今日結果を聞きにいくと糖尿病と言われました。血糖値は高くありませんがHb〜の数値が6.6だったので薬を処方されました。飲んだあとふらつくかもしれないのでブドウ糖をもらったのですが、その数値で薬を飲まないといけないのでしょうか?運動と食事療法で何とかならないものなんでしょうか?飲み始めたら一生飲まないといけないと言われました。出来ることなら薬は飲みたくありません。やっぱり服薬は必要なのでしょうか…
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「1型糖尿病」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。