目次
- 1.インプラントとは?
- 2.インプラントの種類を知ろう
- 3.インプラント治療の流れ
- 4.インプラント治療の費用につい
- 5.インプラント治療を受ける前に
- 6.インプラント治療中に必要な仮歯とは?
- 7.インプラントの治療期間はどれくらい?
- 8.インプラントの名医はどうやって探す?
- 9.インプラントを前歯に入れる際の注意点
- 10.インプラントを奥歯に入れる際の注意点
- 11.インプラントのメンテナンス、どれくらいの期間ごとに必要か
- 12.インプラントと入れ歯の違い、メリットとデメリット?
- 13.インプラントとブリッジの違い、メリットとデメリット
- 14.インプラントをいれる際のリスク、ビスフォスフォネート関連顎骨壊死とは?
- 15.インプラントで痛みがでたら、どんなことが考えられるか
- 16.インプラントを入れてもMRIはとれる?インプラントで制限されることとは
歯の健康は、体の健康。口の中が清潔で、歯がしっかりそろい、よく噛んで食事ができることが健康長寿につながる。今日では、歯の健康は体全体の健康を保つための大きな要素と言われています。歯の健康に虫歯や歯周病の予防は欠かせませんが、がんばって予防や治療をしても歯の一部または全てを失ってしまうこともあります。そのような場合、次の一手にはどのようなものがあるでしょうか?「インプラント」「インプラント治療」はなくなった歯を補うための選択肢の一つです。「インプラント」「インプラント治療」についてどれくらいの知識をもっていますか?この記事では実際の症例写真をみながら、治療の流れを知りましょう!費用や、クリニック選びのポイントなども解説していきます。
1.インプラントとは?
歯科領域においてインプラントとは「人工歯根」のことですが、今日では広く人工歯根を用いた歯科治療のことを指す言葉としても使われています。なくなった歯を補う治療法として、義歯やブリッジなど古くから行われてきた治療に対し、インプラント治療は新しい治療法で1970年代に開発されたのち、日本でも日に日に一般的な治療として普及してきました。治療法としては、人工の歯根を顎の骨に植え込んだ上にセラミックでできた人工の歯を取り付け、噛み合わせを調整することで機能の回復を図ります。
インプラント治療と差し歯の違い
まずインプラント治療と最も比較される治療として差し歯があります。最大の違いは歯根を残すかどうか、です。歯の根っこ「歯根」を残す治療が差し歯、「歯根」を失った際に新たな人工歯根を顎の骨の中に入れ、土台や被せ物をするのがインプラントになります。
インプラント治療のメリット
ではインプラント治療のメリットにはどのような点があるでしょうか。一番のメリットとしては、噛む力を大きく回復することが出来るので、固いものを噛むことが出来るようになる点が挙げられます。これは下顎骨に直接植え込まれるインプラントだからこそ得られるメリットといえるでしょう。入れ歯と比較して4倍の噛む力が得られるとされています。しっかり固定されているため違和感もありません。
他にも周囲の歯に悪影響を与えない、という点もメリットといえます。ブリッジや入れ歯と違い、周囲の歯に負荷をかけたり、隣の歯を削るような必要性がないためです。健康な隣の歯を削る、というようなもったいないことをしなくてすみます。見た目もとてもきれいに見えるので、審美的な観点でもメリットがありますし、入れ歯のようにとったり外したりということもありません。
総じて、冒頭に述べたように「よく噛める」ということが健康長寿のためには必須事項といえますので、やはりインプラント治療には多くのメリットがあるといえるでしょう。
インプラント治療のデメリット
インプラント治療にもいくつかデメリットが存在します。多くはインプラント治療が、骨に穴を開ける手術が必要な治療であること、人工物を植え込み続ける治療法でることに起因します。
まずは治療自体の体への侵襲(ダメージ)が他の治療法に比べて大きい点が挙げられます。また人工物を植え込む治療は、体のどこであれ感染が大きな問題となり、インプラント治療はその筆頭です。口の中は常に雑菌が無数に繁殖しているため、インプラント植え込みの際はもちろん、治療後に時間が経過してからも感染が起こる可能性があり、大きなデメリットとなっています。インプラントを感染などの合併症なく維持するためには、十分な口の中の衛生管理と定期的な検診が必要不可欠です。これらを理解、実行するのが難しい方にもインプラントは適さないといえるでしょう。
インプラントに適さない方とは?
インプラント植え込みの際には、全身のいずれにも感染症があってはいけませんし、感染症にかかりやすい「易感染性」と呼ばれる状態の方にはそもそもインプラント治療は適しません。易感染性は例えば、コントロールの悪い糖尿病患者の方・免疫不全の方・副腎皮質ステロイドを使用している方・白血球数が少なかったり機能が落ちている方などに代表的にみられます。
インプラントを感染などの合併症なく維持するためには、十分な口の中の衛生管理と定期的な検診が必要不可欠です。これらを理解、実行するのが難しい方にもインプラントは適さないといえるでしょう。
また骨粗鬆症の方もあまり適しているとはいえません。骨粗鬆症の治療によく使用されるビスフォスフォネート製剤を使用中(内服、注射)の患者さんでは、インプラント治療をきっかけとして顎骨壊死を発症することがあります。これはビスフォスフォネート関連顎骨壊死(BRONJ:bisphosphonate-related osteonecrosis of the jaw)と呼ばれ、多くは抜歯やインプラント手術といった顎骨に侵襲が及ぶ処置がきっかけとなる、きわめて難治性の疾患です。現状治療法も確立していません。またビスフォスフォネート製剤以外にも、きっかけとなる薬剤が報告されてきたことから改めて薬剤関連顎骨壊死(MRONJ: medication-related osteonecrosis of the jaw)という概念が提唱されています。これらに該当する、特にビスフォスフォネート製剤を使用されている方は主治医によく相談するのがよいでしょう。
2.インプラントの種類を知ろう
インプラントと一口に言っても、素材や構造など様々な違いがあります。
●インプラント素材の種類
純チタン
チタンは非常に強度があり、腐食に強く、金属アレルギーがほぼ起こらない人体に優しい材質です。骨との親和性が非常に高く、しっかりと結合します。
チタン合金
純チタンと同様に骨との結合性が高いです。純チタンよりも強度が高く、加工性に優れています。
チタン・ニッケル合金
チタンに比べると骨との結合性は落ちますが、加工しやすく形状記憶の特性があります。
●インプラントの構造の違い
2ピースタイプ
インプラントとアバットメントをネジで連結させるタイプです。インプラントの接合部にも形状の違いがあり、その形状に合ったアバットメントが必要です。
①エクスターナルタイプ
インプラントの接合部が凸型。長年使用されています。
②インターナルタイプ
インプラントの接合部が凹型。最近普及してきて細菌が入り込みにくいです。
1ピースタイプ
インプラントとアバットメントが一体化しているタイプです。アバットメントにトラブルが起きた場合、一体化しているためインプラントごと除去する必要があります。
●有名なインプラントシステム
世界中で使用されているインプラントは多く、その中で採用本数の多い代表的な有名ブランドは“4大インプラントシステム”と呼ばれています。
①ブローネマルクインプラント
世界初のインプラントシステム。スウェーデンのノーベル・バイオケア社が作製しています。主に一旦歯茎を閉じ、骨とインプラントが結合するのを待つ2回法の手術に多く使用されています。
②ストローマンインプラント
スイスのストローマン社が作製しています。手術と同時に仮歯まで作製する1回法に多く使用されています。信頼性の高いシステムで知られています。
③アストラ
スウェーデンのアストラテック社が作製しています。主に2回法に使用されています。二酸化チタンをインプラントの表面に吹き付け、より骨との結合性を高めるという独自のシステムです。
④スイスプラス
アメリカのジンマーデンタル社が作製しています。スイスで開発されたITIインプラント(ストローマンインプラント)に真似して作製され、本家を越えられるよう“スイスプラス”という名前です。表面がザラザラしていて骨としっかり結合しやすく治療期間が短縮できると人気です。
他にもさまざまなメーカーがインプラントシステムを作製しています。インプラント手術を受ける際に自分自身の身体に入るインプラントがどのような素材を使用し、どのような構造・メーカーなのか知ることは大切です。
3.インプラント治療の流れ
ではどのような治療法か、画像を用いて解説していきます。
インプラント治療の計画を立てるための検査
まずはインプラントを入れる部位を肉眼的に確認します。そしてインプラントを埋め込む顎の骨と周囲の歯については、レントゲン写真やCTを用いてそのいい関係や性状を確認していきます。

インプラント(人工歯根)を下顎骨の中に植え込む
①部分麻酔を行ったあとに、歯肉を切開し下顎骨を露出させます。

②糸をかけるなどし、下顎骨の表面が綺麗にみえる状態を保ち、下顎骨にインプラントを植え込むための穴を開けます。

③続いてインプラントを下顎骨に植え込みます。

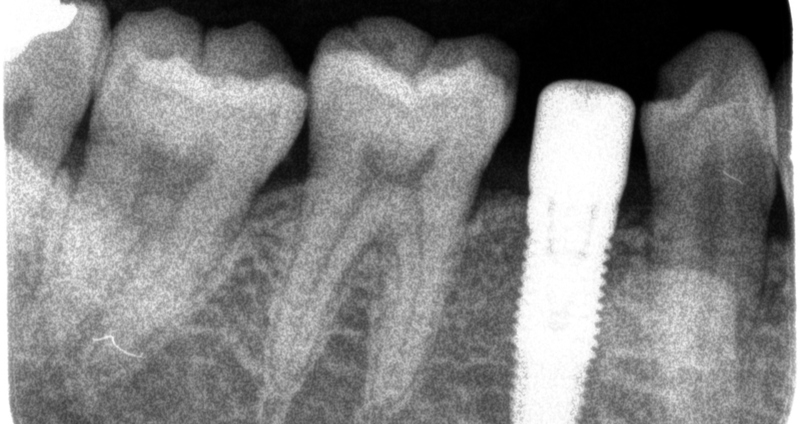
レントゲンではこのように、インプラントが骨に植え込まれたことがわかります。

一連の工程で、部分麻酔を行っているため痛みは感じませんが、触られている感覚は残るので多少の違和感は感じることでしょう。1本につき、30分〜1時間で終わる作業です。
インプラントが固定されるのを待つ
インプラントを入れた直後は、当然周囲の組織に多少なり炎症がおき、腫れや痛みもでます。一週間程度は抗菌薬や鎮痛薬を飲むことになるでしょう。
腫れは徐々にひき、また3ヶ月程度を目安としてインプラントが骨にしっかりと固定されるようになります。

インプラントに「歯」をつける
インプラントが骨にしっかりと固定されたら、今度は土台となる部位や被せ物、つまり「歯」として機能する部位をつけます。

向かって左奥から4番目の歯がインプラント治療による歯です。とてもきれいですね。このように自分の歯のように自然な仕上がりが期待できますが、噛み合わせや噛む力をどれだけいれることができるか、は少しずつ様子をみていくこととなります。
なお、レントゲンではこのように見えることとなります。

インプラントは継続的なケアが重要
インプラント治療はこれで終わりではありません。「1-4.インプラントに適さない方とは?」でも紹介した通り、インプラントを合併症なく維持するためには、十分な口の中の衛生管理が必要となります。実際にインプラントが悪くなる最も多い理由は、インプラント周囲炎(=インプラント周囲に最近感染が起こる)です。また骨の中、骨髄までインプラントは植え込まれていますが、こちらまで炎症が波及しておこる骨髄炎は、感染症の中でも重篤なもので入院治療が必要となることもあります。
また噛み合わせを定期的に確認することもメインテナンスの目的の一つです。こちらをきちんとしなければ、せっかくのインプラントを失う原因となってしまいます。
これらを予防するために、きちんと定期的な受診を心がけ、自己判断で通院をやめたりは決してしないようにしましょう。
4.インプラント治療の費用について
インプラントの費用はどれくらい?
インプラントはすべて保険適用外の自由診療となります。つまり手術の難易度や埋め入れ本数等によって費用が算定されるわけですが、それもクリニックによって変わることとなります。他にもクリニックの地域性(都市部か地方か)、競合の存在、技術面、材料など様々な条件に料金は左右されるため一概に述べることは難しいことが前提です。
とはいえ、一般的なクリニックでの平均は全国おしなべて30~40万円のことが多いようです。(首都圏や都市部ではこの平均よりも少し高く、約35~45万円が一般的な金額でしょう。)
また、インプラント1本あたりの費用の内訳を除くと、だいたい下記のようになるようです。
●診察料・・・約5,000円
●画像検査料 ・・・約10,000~50,000円
●手術代 ・・・ 約100,000~400,000円
●人工の歯の費用 ・・・ 約80,000~150,000円
インプラント治療の費用はクレジットカードの分割払いやローンが使える?
インプラント治療は自由診療ですので、多くのクリニックではクレジットカード払いとその分割払いが可能です。また治療費が大きくなった際は、ローンを組めるようにプランを用意してくれるクリニックも多いようです。もともと高価な治療であり、治療が数本に及ぶと100万円を超えてしまうようなこともあるだけに、治療が必要か否かの判断はもちろん、支払いの選択肢についてもよく知る必要があるといえるでしょう。
インプラント治療の費用が高額になったら、医療費控除を利用しよう
インプラント治療は、医療費控除の対象となり、確定申告の際に申告することで支払った費用の一部戻ってきます。
医療費控除とは、自分自身と扶養する家族を対象に、支払った医療費の一部が所得金額に応じて所得税額から減額される制度です。1月1日から12月31日までの1年間が区切りとなり、10万円以上の医療費を支払った際に適応されます。
5.インプラント治療を受ける前に
ここではインプラント治療を受ける前に知っておきたい事柄について説明していきます。
インプラント治療が保険診療で受けれるケースを知っておこう
前述した通り、インプラント治療は基本的には自由診療であり、保険診療外となります。しかし現在は病気や事故などが原因で広範囲に及んで顎の骨を失ってしまった場合のみ、インプラント義歯治療が保険診療として受けられる可能性がでてきました。平成24年4月より、先進医療として行われてきたインプラント義歯治療が保険償還されたためです。具体的には外傷、腫瘍、顎骨骨髄炎、先天性の顎形成不全や欠損が対象で、ブリッジや入れ歯などの従来の治療では回復が難しいことも条件となるようです。大がかりな治療が必要となり、クリニックではなく大学病院など大病院で行う治療ではあります。この記事で紹介しているインプラント治療とは少し位置づけも変わるものですが、知識として知っていただければと思います。
失敗しないインプラント治療クリニック選びのコツ
インプラント治療が一般的に広く行われるにつれて、クリニックを選ぶポイントも多くなっているといえます。いくつか大事なポイントを例に挙げて説明してみます。
・インプラント治療のキャリアは十分か
インプラント治療をいつころから行っているのか、年数や症例数豊富なクリニック・歯科医師に安心感を感じる方が多いでしょう。口コミがあれば、参考にしてみるものよいでしょう。
・インプラント治療を丁寧に説明してもらえるか
高額な費用がかかることはもちろん、体に関することですので、当然丁寧な説明が必要です。親身に、わかりやすく説明くださるクリニックが良いですね。
・インプラント治療の費用が明瞭である
治療を開始する前に費用を明確に提示してもらい、納得出来ることが大事かと思います。メンテナンスの際にかかる費用や、メンテナンスペースについても聞いておくことが良いでしょう。
またインプラント治療前に、虫歯や歯周病の治療を先行して行う場合、何を保険診療で行うのか、費用は保険診療分と自由診療分でどういう見込みとなるのか、などはっきり聞いておきましょう。
・費用は適切か
適正ではない法外な費用がかかる、などということは言語道断ですが、逆に費用が安すぎることはどうでしょうか。安くて粗悪な材料を使用していないか、一人あたりの治療に時間がかからないよう丁寧に治療してないのではないか、など気になるところですね。なぜ安いのか、費用について思い切って聞いてみてもよいかもしれませんが、あまりに安ければ警戒して始めから近づかないことも賢明かもしれません。
・衛生管理がなされているか
過去には衛生管理がされておらず、処分を受けたクリニックもありました。費用の問題と重複する点があるかと思います。もちろん必ずしも安い=質が低いわけではありませんが、やはり費用の面でクリニックを選ぶ際には慎重に。
6.インプラント治療中に必要な仮歯とは?
●インプラントの仮歯とは?
インプラント手術を行った際に、骨とインプラントが結合するのを待つ間、歯がない状態というのはなるべく避けたいという方が多いのではないでしょうか。特に前歯の方は人目につきやすい分、尚更です。最近は、そうした結合を待つ間に「仮歯」を入れて過ごすことが多いのですが、この仮歯の役割は、審美的な回復のみではなく以下のような意味があります。
・噛み合う歯や隣の歯が動くことを防ぐ
・噛み合わせや顎の状態を安定させる
・歯茎の状態を整える
その他にも最終的な人工歯を急に入れてしまうと、サイズが合わず口の中が傷ついてしまうことや形などが気に入らない場合もありますので一度仮歯を入れることが多いです。仮歯で形態修正を繰り返し、お口の状態に合い患者さんの満足する形になったら最終的な人工歯に置き換えていきます。最終的な人工歯は仮歯に近い形状となるため、見た目のためだけではなく食事や発音、お手入れのしやすさを実際に使って確認するためのものと言えます。
インプラントの治療期間が長くなると早く終えたいと思うかもしれません。しかし歯というものは噛み合わせなどが重要であり、形状も合わないと唇や舌を噛んでしまいやすくなります。忍耐強く細かい調整を行うことが大切です。
7.インプラントの治療期間はどれくらい?
●インプラント治療の流れ
インプラント治療の主な流れは以下です。
①カウンセリング
インプラント治療を行っていても技術や方針などは歯科医院によりさまざまです。そのため、歯科医師に治療方針を聞いたり、治療を受けるにあたっての悩みや不安などを伝えることが大切です。
②精密検査
歯周病などがあるとインプラント治療の妨げとなるので、歯周検査やレントゲン、顎模型を作製するための型取りなど様々な検査が行われます。
③必要な治療
歯周病の治療や予後不良の抜歯などインプラント治療をするうえで必要な治療を行います。
④一次手術(インプラント埋入)
麻酔を使用し、顎の骨に穴をあけてインプラント(人工歯根)を埋め込みます。インプラントの素材には顎の骨や歯茎、粘膜と適合性が高いと言われている純チタンを使用します。
⑤治癒期間
治癒期間は骨の状態によりますが、手術後顎の骨とインプラントが確実に結合するまで3~6ヶ月ほど待ちます。この期間中インプラント部位には部分入れ歯や仮歯を使用します。
⑥二次手術(アバットメント・人工歯装着)
顎の骨とインプラントがしっかりと結合したらインプラントの上にアバットメントと言われる連結部を取り付けます。そのアバットメントの上に人工歯を装着します。
⑦完成
噛み合わせの調整を行い完成です。
●治療期間はどのくらいか?
治療期間に関しては、顎の骨の状態にもよりますが平均して3ヶ月~1年ほどと言われています。治療期間に差がある要因としては、治療法や口腔内の状態・インプラントの本数などが挙げられます。さらに歯周病がある場合にはインプラント手術は行えないため、歯周病の治療が完了した後にインプラント治療に入ります。歯周病治療なども含めるとより長い期間がかかることを覚えておきましょう。
8.インプラントの名医はどうやって探す?
●インプラントの名医探しのポイント
①インプラントの専門医(認定医)・指導医がいる ※1
インプラントの手術は歯科医師の免許を持っていれば誰でも行うことが可能ですが、専門医や指導医のいる歯科医院であれば様々な症例を診察してきていることが考えられるので、経験値にともない技術が高い可能性があります。
②チームで治療にあたる
歯科医師の技術力ももちろん必要ではありますが、失った歯の代わりに人工歯を埋めるうえで、噛み合わせや矯正治療、審美、麻酔、人工歯を作製する技工士、歯周治療やクリーニングを行う歯科衛生士など様々な職種が必要になります。全て歯科医師1人で行うのではなくチームで治療にあたる歯科医院は信頼できます。
③信頼性の高い設備と衛生管理
インプラント手術は外科手術となります。そのため、設備や滅菌環境などが整っていないと感染を起こす可能性があります。インプラント専用の手術室があるか、CT、麻酔設備、器具の消毒・滅菌、緊急時の体制の準備があるかなどをチェックすると良いでしょう。
④カウンセリングで歯科医師との相性を確認する
かかりつけの歯科医院があれば別ですが、インプラントを行うと決めたら複数の歯科医院でカウンセリングを受けましょう。インプラント治療は長期的にメインテナンスが必要ですので、相性がよく、信頼できる歯科医師、歯科衛生士がいる歯科医院をおすすめします。
⑤口コミをチェックする
実際にその歯科医院を訪れた人の感想などが書かれた、いわゆる“口コミ”も参考にすると、病院の基本的な情報だけでは分からない部分もみえてきます。
⑥通いやすさ
名医を探すというところではありませんが、自分自身が通いやすい環境に歯科医院があることは大切です。インプラント治療は人工歯が入ったら完了ではなく定期的にメンテナンスに通う必要があります。メインテナンスを怠るとインプラントの寿命を短くしてしまうためです。名医ということにこだわって通うのが大変な場所を選ぶと、億劫になり結果的にメンテナンスがおろそかになる可能性もあります。そのため、自分の生活圏にしぼって選択できるようにしましょう。
※1.社団法人日本口腔インプラント学会が認める資格であり、学会の在籍期間や講座の受講、指導医の推薦、症例発表などの条件をクリアした歯科医師です。
9.インプラントを前歯に入れる際の注意点
●前歯のインプラント治療とは?
奥歯よりも手前にあるため操作性がよく手術しやすいですが、前歯には他の歯とは違う注意点もあります。前歯を失った時に唇側の骨を吸収してしまうことが多く、健康な状態でもはがき1枚程度の厚みしかなく非常に骨が薄いです。また、骨の厚みがある部分にインプラントを埋めていくので角度や位置の調整が難しいと言えます。前歯は特に顔の中心部といえる場所にあるので、角度が悪いと出っ歯や引っ込んだ歯になり、インプラントを埋めた後に唇側の骨がさらに吸収するとインプラントの根元が見えてしまうこともあります。そのため、特に前歯のインプラントは技術が求められるといえます。
●骨が吸収してしまった時には
インプラント手術を行う際、骨の幅や厚さが不足している時にはそのままではインプラント手術が行えない場合もあります。骨の吸収を防ぎ、前歯を見た目の良好な審美的なインプラントにするために骨造成術を行います。
・GBR(骨誘導再生)
最も多く行われる処置で約50%のケースで必要になります。インプラントの周りの骨の幅が不足している際に、ご自身の骨(自家骨)や人工骨を補填します。その上に吸収性の膜を張り、補った部分が再度吸収されないようにします。やがて補填した骨は周囲の骨と同化しインプラントと結合します。
●審美的な注意点
前歯のインプラントで注意したいのが審美的な部分ですが、日本人の多くは歯茎が薄い傾向にあります。歯茎の移植をせずインプラント治療を完了したとしても、一般的に使用される金属製のアバットメントを接続すると金属が透けて歯茎が黒ずんで見えることがあります。金属製のアバットメント以外には白いジルコニア製のものを選択できる歯科医院もあります。
10.インプラントを奥歯に入れる際の注意点
●奥歯の正確な位置
奥歯とは、正確には小臼歯から大臼歯(歯科の歯式では4~8)までの歯を指します。ただし、歯並びの1番奥に生える親知らずは、歯のスペースが狭いことや噛みあう歯がないことが多いため、欠損してもインプラントで補うことはしません。
●上顎と下顎の体のつくり
上顎の奥歯の上には上顎洞と言われる空洞があり、鼻ともつながっています。上顎洞が炎症を起こすと蓄膿症のような症状が出ます。
下顎の奥歯の下には下顎管と呼ばれる管があり、その中に神経や血管が走っています。
●インプラント治療の注意例
①骨の幅が狭い
歯周病や歯が抜けた後に放置していると骨が痩せてしまうことがあります。インプラントの直径は決まっているため、通常約10mmの骨の幅がないとインプラント手術は難しいです。その場合にはGBRと言われる治療法を先に行います。人工の骨充填剤を入れて膜で覆い骨を増やします。
②上顎の奥歯の骨が薄い
上顎の奥歯の上には上顎洞がありますが、上顎洞までの骨の厚さが不十分だとそのままではインプラント手術ができません。その場合にはサイナスリフトやソケットリフトという手術法を使用し、上顎洞の粘膜を押し上げ、その空間に骨移植材やインプラントを入れます。
③下顎の奥歯の神経・血管が近い
下顎の下には神経や血管が走っています。インプラント手術を行う際にこの神経や血管に触れないように注意しないと麻痺や感覚異常を起こしてしまいます。
④補償制度
歯科医院により補償制度に違いがあります。インプラントの破損や脱離などのトラブルが起きた際に再修復や再手術の費用がどのようになるのか確認しておくのも、もしもの備えとして大切です。
⑤かぶせ物を理解する
費用を抑えたい場合に様々な種類のかぶせ物がありますがメリットとデメリットを理解することは大切です。
11.インプラントのメンテナンス、どれくらいの期間ごとに必要か
●インプラントで気をつけなくてはいけないこととは?
インプラントは虫歯になることはありませんが、気をつけなくてはいけないのは歯周病です。歯周病は歯の周りの組織が溶けてしまいます。インプラントを支えている骨も溶けてしまいます。インプラントのメンテナンスを怠ると歯周病に罹患してしまいます。歯が抜けた原因が歯周病の場合はリスクが高くなりますのでより注意することが必要です。
●メンテナンスの内容は?
①ご自身にて行うセルフケア
毎日の歯磨きです。口腔内細菌を除去することで歯周病を防ぎます。
②歯科医院にて行うプロフェッショナルケア
・噛み合わせのチェック:インプラントはご自身の歯のように自然に調整できないため、噛み合わせが変化することでインプラントに過度の力がかかり壊れる原因となります。必要に応じてマウスピースを作製します。
・レントゲン撮影:インプラントは骨の中にあるため、定期的に周りの骨の状態をレントゲンで確認する必要があります。
・クリーニング:セルフケアで残した口腔内細菌をクリーニングで除去しリスクをリセットします。
・歯磨き指導:1人1人歯磨きの癖があるため、残りやすい部位などをどのように磨いたらよいか指導を受けることは大切です。
●メンテナンスの期間は?
メンテナンスの期間は歯科医院の方針にもよりますが約3ヶ月~6ヶ月に1回のペースが一般的です。インプラント自体が自費治療であるため、メンテナンスも保険適応ではなく自費となります。費用は歯科医院により異なるので事前の確認が大切です。
インプラント治療が完了したとしても一生インプラントが機能すると約束されたわけではありません。インプラントが長く機能するよう、定期的にメンテナンスに通うことが大切です。
12.インプラントと入れ歯の違い、メリットとデメリット?
●入れ歯とは?
入れ歯には喪失本数が1~数本の場合の「部分入れ歯」と、全て失った場合の「総入れ歯」があります。骨の状態は関係なく、非外科処置にて作製できます。
・部分入れ歯:喪失部位の粘膜にピンクのレジンで作製した〝床“を乗せ、その上に人工歯を乗せます。残った歯に〝クラスプ”と言われるバネを引っ掛けて入れ歯を安定させます。
・総入れ歯:総入れ歯は上なら上の歯全て、下なら下の歯全てを失った場合の入れ歯です。口腔内の粘膜に合った床に人工歯を並べたものです。
●インプラントとは?
構造としては、顎の骨の中に埋入する〝インプラント“、連結する中間の〝アバットメント”、1番上に歯の代わりとなる人工歯(上部構造)です。骨の状態により、骨を作る手術などが必要な場合もあります。外科処置ですので全身状態のチェックも必要です。
●2つの違いは?
入れ歯
インプラント
費用
保険内では総入れ歯でも1万円前後
自費診療となるため1本あたり約30~50万円
咀嚼能力
天然歯と比べ50%以下にまで低下
天然歯と変わらないほどの回復が可能
審美的
総入れ歯は審美的に問題ないが、部分入れ歯は金属製のバネ(クラスプ)が目立つ
天然歯と同等の美しさ
他の歯への影響
残っている歯にバネをかけて人工歯を支えるため、バネのかけられた歯は負担がかかる
欠損した部位のみ手術を行うため他の歯に影響なし
治療期間
比較的短い期間で済む
数か月~1年
治療方法
手術の必要なし
骨の手術であるため外科手術
歯槽骨の吸収
天然歯がなくなると顎の骨(歯槽骨)が吸収され痩せる
天然歯と同じくインプラントは噛むことで骨に刺激を与えるため骨の吸収を防ぐことができる
違和感
はじめは違和感を覚えることが多いが、のちに慣れていく
ほとんどない
適応症
ほとんどの症例で作製することが可能
顎の骨にインプラントを埋めるので骨の量が少ないと手術が行えない場合がある。しかし骨を作る手術を行えばインプラントにすることも可能
寿命
約4~5年
10年残存率は90%以上
13.インプラントとブリッジの違い、メリットとデメリット
●ブリッジとは?
ブリッジとは、歯を抜いて欠損した部位の両側の歯を冠をかぶるように削り、両側の歯を支柱に、両側の歯と欠損部の人工の歯を連結したかぶせ物を作製します。ブリッジはセメントで固定します。
●インプラントとは?
インプラントとはご自身の歯が抜けてしまい、欠損した部位の顎の骨に穴をあけ、チタンのインプラント(人工歯根)を埋め入れます。インプラントの上にアバットメント、その上に人工歯が連結したものです。
●インプラントとブリッジ、2つの違いとは?
ブリッジ
インプラント
費用
保険適用内であれば数千円
自費診療となるため1本あたり約30~50万円
咀嚼能力
天然歯に近い回復が可能
天然歯と変わらないほどの回復が可能
審美的
保険内のブリッジは部位により銀歯、白色の素材の場合は、レジン(時間がたつと変色する)
天然歯と同等の美しさ
他の歯への影響
欠損部の両側にある健康な歯を削る必要あり
欠損した部位のみ手術を行うため他の歯に影響なし
治療期間
短くて3回程度の治療期間
数か月~1年
治療方法
手術の必要なし
骨の手術であるため外科手術
歯槽骨の吸収
歯が抜けてしまうと歯を支えている骨(歯槽骨)が痩せてしまうため、歯が抜けたことで噛んだ時の刺激が骨に伝わらなくなる
天然歯と同じくインプラントは噛むことで骨に刺激を与えるため骨の吸収を防ぐことができる
違和感
両側の歯と連結してセメントで固定するため違和感は少ない
ほとんどない
適応症
両側の支柱となる歯が必要、欠損した本数が多いと負担が多くなるため適応できない
顎の骨にインプラントを埋めるので骨の量が少ないと手術が行えない場合がある。しかし骨を作る手術を行えばインプラントにすることも可能
寿命
約7~8年
10年残存率は90%以上
14.インプラントをいれる際のリスク、ビスフォスフォネート関連顎骨壊死とは?
●ビスフォスフォネートとは?
ビスフォスフォネートとは薬剤の名前であり、骨粗しょう症やガンの骨転移を抑制するなどの目的で投薬されます。静脈投与と経口投与があり、歯科医院の来院で注意が必要なのが経口投与をしており普段通りに生活している方です。特に閉経後の女性は骨粗しょう症の方が多く薬剤を服用している可能性がありますので確認することは大切です。
●顎骨壊死とは?
顎骨壊死とは何らかの原因により、顎の骨の組織や細胞が局所的に死滅し、骨が腐った状態になることです。顎の骨が腐ると、口の中にもともと生息する細菌などにより感染が起こります。症状は、顎の痛みや腫れ、膿が出るなどです。歯科治療では最近流行しているインプラントですが外科手術ですのでビスフォスフォネート系を服用していないか確認する必要があります。
●歯科関連で顎骨壊死を起こす危険因子は?
ビスフォスフォネート薬剤を服用中の方が歯科治療の中で外科手術を受けると顎骨壊死を起こすと言われています。
・抜歯
・インプラントの埋入
・歯根端切除術
・骨への侵襲を伴う歯周外科治療 など
服用薬は歯科治療でも重要であるため、服用薬がある方は自己判断をせずにきちんと提示することが大切です。
15.インプラントで痛みがでたら、どんなことが考えられるか
●痛みやしびれの原因は?
インプラント手術を行い、痛みやしびれが起きた場合には以下のような様々な原因が考えられます。
◆インプラント手術直後の痛み
・術後の一時的な傷の痛み
・細菌感染
・インプラントを埋入するときの熱での骨の火傷
◆インプラント治療が終わった後の痛み
・インプラント周囲炎を起こしている
・ネジ止めが緩み、細菌が増殖・歯茎が挟まっている
・隣の歯が炎症を起こし影響を受けている
手術直後や治療が終わった後にも痛みやしびれがある場合には、顎の骨の周りの神経を圧迫・損傷している可能性があります。また、痛みやしびれ以外にもインプラント手術で起こりえるトラブルがあります。
●インプラントが骨と結合しない
インプラントのしっかりした咀嚼能力はインプラントと顎の骨がしっかりと結合したため機能するようになります。この結合がされないとインプラントがぐらつき、脱落してしまいます。原因は骨に穴を開けるときの熱によるものや、インプラントを埋入する角度や位置、深さが適切ではないことが考えられます。
●人工歯が破損、外れる
装着した人工歯が欠けたり外れたりすることで口の中が傷つくこともあります。原因として中間の連結に必要なアバットメントが緩んでいることや、噛み合わせの調整が適切でないと人工歯に負担がかかり欠けたり外れてしまいます。
インプラントに関する痛みやトラブルには様々な原因があります。インプラント手術後の一時的な傷の痛みは約1週間もたてば落ち着いていきますが、強い痛みや心配なことがある場合は早めに歯科医院に相談したほうが安心です。
16.インプラントを入れてもMRIはとれる?インプラントで制限されることとは
●検査での制限は?
◆MRI検査
チタンかチタン合金のインプラントを用いている場合、画像診断に影響を及ぼすことはありません。しかしMRIは「磁気共鳴画像診断装置」の略名であり、その名の通り強力な磁石でできた筒の中に入り、磁気の力を利用して体の臓器や血管を撮影する検査です。通常のインプラントでは特に問題ありませんが、インプレントの上部に磁石が付いている取り外せる上部構造の場合には、MRIの画像が乱れることがあるため注意が必要です。
◆CT検査
CTはコンピューター断層診断装置という略名であり、X線を使用し身体の断面を撮影する検査です。体内の様々な病巣を発見できます。
チタンのインプラントでは、放射線が金属にぶつかり乱反射を起こしアーチファクトと言われる画像の乱れを部分的に起こし、CTの画像が影響を受けることがあります。ただし、診察したい部分に画像の乱れが重なり診断できない場合には、写す角度を変えることで診断が可能になります。
◆レントゲン検査
インプラント治療後にレントゲン撮影にてインプラントのチェックを行いますので、レントゲンは特に問題ありません。
◆その他の検査
PET検査やエコー検査などは基本的にインプラント治療をしているからといって制限されることはありません。
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
![メディカルノート編集部 [医師監修]](http://carbon-assets.medicalnote.jp/uploads/doctor/image/0/740/s200x200_5c2d6660-6479-496b-a4d5-a475eca85c88.png)