
遺伝性乳がん・卵巣がん症候群(HBOC)とはどんな病気?非遺伝性の乳がんとは治療法が大きく異なる

遺伝性乳がん・卵巣がん(HBOC)は、遺伝が原因で発症する乳がんおよび卵巣がんのことを指します。遺伝性乳がんは乳がん全体のうち約10%を占めるといわれ、年間9,000人程度の方が遺伝性乳がんに罹患していると考えられています。遺伝性乳がんは非遺伝性の乳がんと治療法や治療薬が全く異なり、卵巣がん発症のリスクも高いため、遺伝専門医や乳腺外科、産婦人科が連携してチーム医療に取り組むことが重要です。日本で長年遺伝性乳がんの研究に携わってこられた昭和大学医学部乳腺外科教授の中村清吾先生に、遺伝性乳がんを中心にして、遺伝性乳がん・卵巣がん(HBOC)について伺います。
遺伝性乳がんとは? 生まれたときから遺伝子に変異があり、発症年齢が低い傾向にある

遺伝性のがんとは、がん発症の要因となる変異遺伝子が、親から子へ伝わることが原因で発症したがんのことを指します。遺伝的素因を引き継ぐと、どうしてもがん発症の可能性が高くなることがわかっています。遺伝性乳がんは、このような遺伝子の変異が原因となり発症するがんです。
遺伝性乳がんの患者さんは、生まれるときに両親から引き継いだ二組の遺伝子のうち片方に変異が生じています。生後、何らかのきっかけでもう片方の遺伝子にも変異が生じると、乳がんを発症します。
一方、非遺伝性の乳がんの場合、患者さんは両方とも正常な遺伝子を持っていますが、何らかの刺激で二組両方の遺伝子に変異が起こることで乳がんを発症します。
遺伝性乳がんの患者さんは生まれたときから片側に遺伝子変異があるため、非遺伝性の乳がん患者さんよりも10~15歳若く発症する傾向にあります。
通常でも20代で乳がんに罹患する方はいますが、早期での乳がん発症自体が遺伝性乳がんを疑う要素になります。さらに乳がんのタイプが後述するトリプルネガティブであった場合は、いっそう強く遺伝性乳がんの可能性を疑います。
遺伝性乳がんの原因遺伝子「BRCA」とは?
遺伝性乳がんを発症する原因遺伝子の代表格はBRCAという遺伝子です。本来、BRCAは損傷した遺伝子の修復機能を持つ遺伝子ですが、BRCAが変異によって遺伝子修復機能がエラーを起こし、その結果としてがんの発症リスクを高めると考えられます。
BRCAにはBRCA1、BRCA2という2つのタイプがあり、BRCA1、BRCA2に変異があった場合の乳がん・卵巣がんの発症リスクはそれぞれ36~85%、16~60%で、どちらも一般の方の約10倍以上に及びます。また、BRCA1に変異がある場合、若年性発症となりやすいことが知られています。
BRCA1とBRCA2のどちらに変異があるかでがんのタイプが異なり、効果的な治療法も違ってきます。
たとえば乳がんには、ホルモン受容体(エストロゲンやプロゲステロンに反応する受容体)を持っているタイプと持っていないタイプがあります。また、「HER2」というたんぱく発現の有無でもがんのタイプ分けがされており、HER2ががん細胞増殖のシグナルを受けて活発に働くタイプと、そうではない(HER2を持たない)タイプに分けられます。
主に抗がん剤治療が適応とされる「トリプルネガティブ」とは―女性ホルモンに影響を受けない
非遺伝性乳がんの場合、がん細胞は女性ホルモンの刺激によって活発に増殖する(ホルモン受容体が陽性)という特徴があります。
しかし、BRCA1が変異したことによる遺伝性乳がんの80%はホルモン受容体が陰性で、女性ホルモンの刺激に左右されません。また、BRCA1変異による乳がんはHER2たんぱくを持ちません。このような乳がんのタイプを「トリプルネガティブ」と呼び、BRCA1変異による遺伝性乳がんではトリプルネガティブであるケースが多くみられます。トリプルネガティブの乳がんでは、抗がん剤による治療が行われます。
一方、遺伝性乳がんでもBRCA2変異による場合は約7~8割がホルモン受容体陽性であり、女性ホルモンの影響を受けて大きくなるという特徴を持ちます。

乳がんのタイプ分類
遺伝性乳がんを予防・早期発見するためには?
遺伝性乳がんの割合は、乳がん全体のうち5~10%といわれています。
医師は乳がんと診断された方に対してしっかりと問診を行い、遺伝性乳がんの患者さんを見逃さないようにすることが重要です。遺伝性乳がんのリスクを持つ方々に対する予防対策としては、遺伝カウンセリング、検診、予防的手術(乳房切除、卵管・卵巣切除)などが挙げられます。
遺伝性乳がんを見極めるための問診と一次拾い上げ
乳がんと診断された患者さんに対して非常に重要なのは、治療方針を決定する前に遺伝性乳がんの可能性を見出すことです。
遺伝性乳がんであるか否かを判断するために、まずは問診で家族歴を聴取します。
同一家系内のうち、父方・母方双方の第二度近親者(祖母・祖父、叔父・叔母の範囲まで)内に乳がんであった方が複数いる場合や若年で乳がんを発症した方がいる場合、あるいは男性で乳がんを発症した方がいる場合は遺伝性乳がんの可能性を考えます。

遺伝性乳がんの問診における問題点① 核家族化の影響
現代社会は核家族化しており、叔父叔母、従兄弟の家系範囲までの病歴を詳しく知らないという方が多くなってきています。ですから、その場で患者さんに家族歴を訪ねたとき、患者さんが「うちにはがんにかかった人はいません」と答えられても、その場で鵜呑みにはできません。「もう一度ご自宅で詳細を聞いてきてください」というと、実は家系内に乳がんだった方がいる場合があります。
問診における問題点② 家族が乳がんだったとわからない場合がある
ご家族の病気についてあまり語りたくないという方、実際の病気をご存じない方もいらっしゃいます。たとえば、患者さんが「祖母が骨の病気で亡くなった」という場合は、乳がんが骨転移したことによるものかもしれません。
医師はこういった事例も念頭に置き、家族歴をきちんと聴取することが重要です。もし、家族歴の情報が漏れてしまうと遺伝性乳がんを見逃してしまい、非遺伝性の乳がんと診断されてしまう可能性があります。遺伝性乳がんと非遺伝性の乳がんでは全く治療法が異なるため、最初に間違って診断をされてしまうと患者さんに余計な負担がかかってしまいます。
誤診による負担―遺伝性乳がんか否かを最初の時点でしっかりと見極めることが重要
歯がゆいことですが、稀に、最初は通常の乳がんと診断されて治療を受け、後になってから遺伝性乳がんであることが発覚する患者さんがいます。
後述しますが遺伝性乳がんは第二のがんが非常に発生しやすいため、最初に遺伝性乳がんであると診断されなければ、手術と再発を繰り返すことになってしまいます。このような方の場合、もし最初に遺伝性のがんであることがわかっていたら、一回の手術で済んだかもしれません。
同じ乳がんでも、非遺伝性の乳がんと遺伝性乳がんでは治療方法も治療薬も異なってくるため、最初の診療で遺伝性であることを見逃さないことが大切です。
遺伝性乳がんにおける遺伝カウンセリングを円滑に進めるために
問診で遺伝性乳がんの可能性が高いと判断された患者さんは、遺伝カウンセリングを受けていただきます。遺伝性乳がんにおいて、遺伝カウンセリングは非常に重要な治療要素です。
年間89,000人が発症するといわれる乳がん患者のうち、遺伝性乳がんの患者さんは10%程度ですから、9,000人程度と推測されます。この遺伝性乳がんの患者さんをピックアップするには、その3~4倍の方をカウンセリングする必要があり、カウンセラーだけではなかなか難しくなってしまいます。
だからこそ、専門医がしっかりと遺伝性乳がんの可能性を理解して患者さんに問診を行い、一次拾い上げ(遺伝性乳がんの可能性をスクリーニングすること)を行うことが重要なのです。
遺伝性乳がんにおける検診の方法―MRIの有効性
2004年以降、欧米においてBRCA遺伝子変異の方に対する検診手段はマンモグラフィではなく、MRIが第一選択となりました。遺伝性乳がんの場合、MRIのほうが早期のがんがみつかる確率が高いことが証明されたのです。その確率はマンモグラフィやエコーに比べて倍以上の差があるともいわれます。
また、通常の乳がん検診は40歳から受けていただきますが、BRCAの変異遺伝子を持つ方の場合は、25歳から検診を受けていただくようにしています。
なお、日本人の場合は一般的に乳房が欧米の方ほど大きくないため、超音波が細部まで届きやすいという特徴もあり、超音波検査を組み合わせると通常の1.5倍程度乳がんが見つかりやすくなるということもわかっています。

通常の乳がん検診でも必ずMRIを受けるべきか?
MRIは遺伝性乳がんを早期発見するために有効な検査ですが、時間、検査費、造影剤による患者さんへの負担が大きく、通常検診としてはハードルが高いでしょう。
40歳未満の方の場合はマンモグラフィが検診手段として有用ではないので、超音波検査もしくはよほどリスクが高い方のみMRI検査を受けられることをお勧めします。
男性でBRCAの遺伝子に変異がある場合―乳がん以外にも前立腺がんに注意が必要
男性でBRCAに変異がある場合、乳がんのみならず前立腺がんや膵臓がんを発症するリスクが高くなります。さらにBRCA2起因による前立腺がんの場合、通常の前立腺がんに比べて活発なタイプのがん細胞が出現する可能性があるので、BRCA変異遺伝子を持つ男性は早期に前立腺がんをみつけられる検診を受けましょう。
遺伝性乳がんの治療は非遺伝性乳がんと全く異なる―安全なのはどの治療法?
遺伝性乳がんで最も怖いのは再発率の高さです。非遺伝性の乳がんの場合、早期発見できれば乳房温存術と放射線療法の併用が標準治療として挙げられますが、遺伝性乳がんの場合は術後に放射線治療を行ったとしても、温存した乳房に第二のがんができる確率が高いという報告があります。
つまり、遺伝性乳がんの場合、発見が早期であったとしても乳房を全摘し、再建手術で形を整える治療のほうがより安全である可能性が高いということです。(もちろん、全摘・再建が絶対というわけではありません)
日本においては、2013年からシリコンインプラントの再建手術が保険適用になっています。
これまで、遺伝性乳がんであることが判明しても、患者さんに検診をこまめに受けていただくしか予防法はないと思われていました。しかし再建手術が保険適用となった現在では、乳房を温存できる早期がんの状態で発見しても、再発のリスクを考えて全摘・再建がより安全であるという考えに移ってきています。
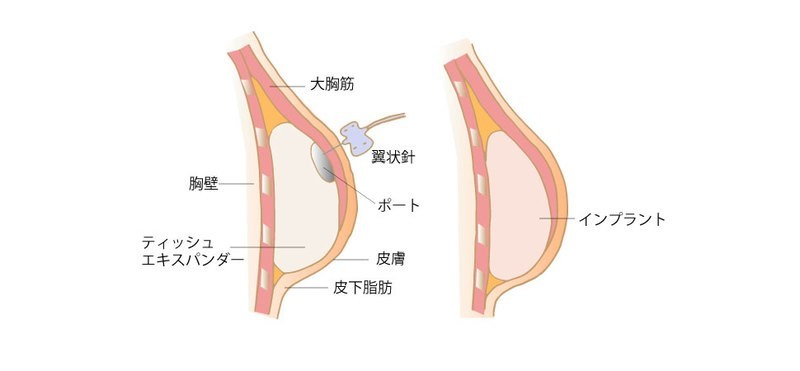
また、遺伝性乳がんの方の場合、がんになる前に乳房を切除する「予防的切除(リスク低減手術)」という選択肢も検討します。遺伝性乳がんでは治療した反対側の乳房もがんになりやすいため、最初の手術のときに反対側の乳房も予防的に摘出・再建してしまうのです。
予防的切除は海外では保険適用となっている国もあるものの、日本ではまだ保険適用外です。遺伝性乳がんの全貌がわかってきたことに伴って、今後改善されるべき点といえるでしょう。
遺伝性乳がんにおける薬物療法―有効な治療薬は非遺伝性乳がんと異なる
遺伝性乳がんの場合、通常の乳がんに有効とされる薬剤は効果が薄く、プラチナ製剤という種類の薬剤が有効であることがわかっています。また、現在では遺伝性乳がんに対する新たな分子標的薬「PARP阻害剤」の治験も行われている最中です。
このように、遺伝性乳がんと非遺伝性乳がんでは治療方針が大きく異なってくるということを知っておきましょう。
遺伝性卵巣がんの場合にも予防的切除が検討される
卵巣がんは40歳以降に急増する疾患であり、40歳まではBRCAに変異があってもほとんど心配いらないといわれています。
BRCA陽性で挙児希望の方の場合、なるべくそれまでの間にひととおり妊娠・出産を終えてから、ハイリスクとなる40歳前に卵巣を取るという選択肢が望ましいでしょう。
ただし、卵巣摘出によってエストロゲンの分泌がほぼ停止するため、40歳前後に卵巣を摘出すると早期閉経に伴う更年期障害や脂質代謝異常、骨密度低下などの症状が同時にみられることがあります。
乳がんの治療として、卵巣から出るホルモンを抑えるという方法は現在でも行われていますし、若い女性に対する更年期障害対策もなされてはいるものの、卵巣摘出は必然的にこういった問題を抱えることになります。
とはいえBRCA2陽性の方の卵巣摘出は同時に遺伝性乳がんの発症を抑制する効果もあり、乳腺外科の観点からみてもメリットがあります。
遺伝性乳がんと診断されたら―自分のライフプランを考えることが重要
遺伝性乳がんの治療においては、患者さん自身がこの病気について学び、患者さんの価値観と照らし合わせて治療法を選択するという点が一番大事といえます。
これは一つの例ですが、ある有名な海外の女優の方が予防的乳房切除術(リスク低減手術)および卵管・卵巣切除術を受けたことがあります。このとき、数多くのメディアがこの予防的切除を取り上げました。「なぜ病気でもない乳房を取ったのか」という意見もみられました。
彼女は、自分が乳がん・卵巣がんになる可能性が高いというリスクを知ってから、取り得るすべての選択肢の説明を受け、何歳のときにどのような手術を受けるかというライフプランを自ら決めていきました。この行動は医師に勧められたというよりも、彼女自身でそれぞれの手段のメリット・デメリットを比較し、自分の判断によって手術を選択したといえます。
遺伝性乳がんの患者さんには、さらに遺伝性乳がんの実態を知っていただき、どういった対策を取るのかをご自分なりに考えていただきたいと考えています。
遺伝子検査と医療費の問題―遺伝子検査の保険適用
BRCAの変異を特定するには遺伝子検査が必要です。しかし遺伝子検査は自費診療であり、その費用は20万~30万程度と高額で簡単に受けられる検査ではありません。
公的機関による補助が理想的ではあるものの、遺伝子検査には遺伝性乳がんの遺伝子検査以外にも様々な種類があり、また乳がん患者の家族が同様に検査を受けていくことを考えると、遺伝子検査のみでも莫大な医療費が必要となります。医療経済的な観点からも、さらなる検討が望まれます。
遺伝性乳がんを治療する医師やスタッフの取り組み―関連各科とのチーム医療
遺伝性乳がんの疑いがある患者さんに対しては、医師やスタッフがチームとなって取り組み、チーム医療を円滑に進めるための診療体制を構築することが重要になります。
<遺伝性乳がんが疑われる患者さんへの対応の流れ>
①家族歴を綿密に聴取する
②その結果からどの程度の確率で遺伝性乳がん卵巣がんの可能性があるのかという予測モデルを立てる
③もしもBRCA陽性であればどういった予防手段や検診があるのかを患者さんに提示してインフォームドコンセントを取得し、患者さんに検査を受けるか否かを判断してもらう
中村清吾先生たちが遺伝性乳がんの治療に対して取り組んでいること

上記の診療を行うにあたっては、遺伝専門医、乳腺外科、婦人科などの様々な分野の専門家がネットワークを組んで取り組みます。
たとえば乳がんと診断されていらした患者さんがBRCA陽性だった場合は、卵巣がんを発症するリスクも高いため、卵巣がんの検診も受けていただきます。
しかし、卵巣がんには早期発見を確実にするための検診がないため、一義的には卵管・卵巣を予防的に切除することが推奨されます。切除できない方は定期的に検診しますが、検診ではどうしても早期のがんが発見できません。
こうした診療体制のネットワークを整備・構築しようと、日本乳腺学会・日本産婦人科学会・日本人類遺伝学会の3つの学会が中心となって社団法人「日本遺伝性乳癌卵巣癌総合診療制度機構」を設立することとなりました。活動としては診療連携体制の構築や、遺伝性乳がん診療に対する保険適応の促進、遺伝性乳がんに対する抜本的な診療体制の見直しなどを目指していきます。
治療ガイドラインは日本乳癌学会HPで
昭和医科大学 臨床ゲノム研究所 元 所長、昭和医科大学病院 元 ブレストセンター長(乳腺外科特任教授)・がんゲノム医療センター長兼務
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
昭和医科大学 臨床ゲノム研究所 元 所長、昭和医科大学病院 元 ブレストセンター長(乳腺外科特任教授)・がんゲノム医療センター長兼務
(故)中村 清吾 先生日本外科学会 指導医・外科専門医日本乳癌学会 指導医・乳腺専門医日本臨床腫瘍学会 暫定指導医日本乳がん検診精度管理中央機構 検診マンモグラフィ読影認定医師
(故)中村 清吾 先生の所属医療機関
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。






