機能が失われた腎臓の一つを他人の健康な腎臓と入れ替えることで、腎臓の機能を取り戻す治療法である腎臓移植。今回は、移植を行う条件・移植の手順などについて、以下に詳しくご説明します。
腎臓移植/腎移植とは?
腎臓移植とは、機能が失われた腎臓を他人の健康な腎臓と入れ替えることで腎臓の機能を取り戻す治療法で、腎臓の働きを補う治療である腎代替療法(じんだいたいりょうほう:腎臓移植・透析治療などがあります)の1つです。
腎移植は、生体腎移植(せいたいじんいしょく)と献腎移植(けんじんいしょく)の二つに分けられます。
- 生体腎移植は、生きている親族から腎臓を移植する方法です。
- 献腎移植は、亡くなった方から腎臓を移植する方法です。
今回は生体腎移植についてご説明します。
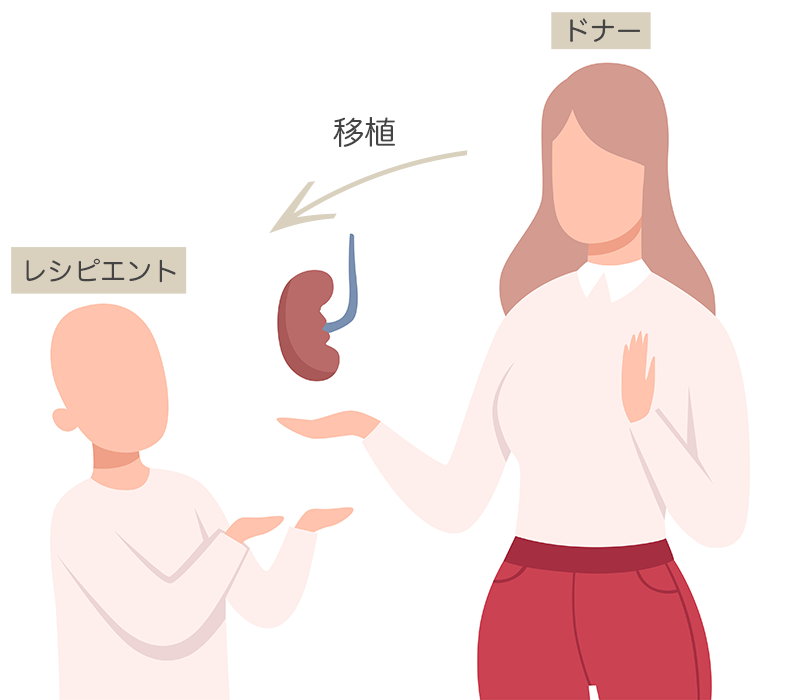
ドナーとレシピエント
腎臓を提供する方をドナー、腎臓の提供を受ける方をレシピエントといいます。
レシピエントについてー先行的腎移植
レシピエントは、将来腎代替療法が必要になるであろうという判断をされた時点で、透析療法を受ける前から腎臓移植を受けることができます。(先行的腎移植:せんこうてきじんいしょく といいます。)
先行的腎移植は、安全に行うため遅くとも腎臓の機能が正常の20%程度ある状態でご相談をいただき、機能が正常の15%程度に落ちた状態をめどに計画的に行います。透析療法を経ずに腎臓移植へ移行するため、生命予後(あとどのくらい生きることができるか)を含めた治療成績が最も良いといわれています。
ドナーについてードナーの条件
ドナーは、レシピエントからみて
- 6親等以内の血族
- 配偶者
- 3親等以内の姻族(いんぞく:配偶者の血族、または血族の配偶者)
に限られています。
また、「ドナー本人の意思であるということ」「腎臓を提供することで健康なドナーにその後生涯にわたって、身体的にも心理的にも社会的にも不利益があってはならない」ということが前提条件となります。そのため、それらを詳しく調べ、問題ないということを第三者も含めて様々な角度から検討した上で進んで行くことになります。
参考までに、以下が詳しいドナーの条件となっています。
※ ドナー適応基準(生体腎移植ドナーガイドライン 日本腎臓医学会)
- 20歳以上70歳以下
- 全身性活動性感染症、HIV抗体陽性、クロイツフェルト・ヤコブ病、悪性腫瘍(原発性脳腫瘍・治癒したと考えられるものを除く)がないこと
- 血圧<140/90mmHg
- BMI≦30kg/m2
- GFR≧80ml/min/1.73m2
- 尿タンパク異<150mg/day、150mg/gCr、アルブミン尿<30mg/gCr
- 早朝空腹時血糖値≦126mg/dL、HbA1c (NGSP)≦6.2%
- 腎臓に悪性腫瘍、尿路感染症、ネフローゼ、嚢胞腎など異常がない
※ マージナルドナー基準(安全性を確保した上で)
- 80歳以下とするが身体年齢を考慮する
- 血圧<140/90mmHg(降圧剤非使用)、≦130/80mmHg+尿中アルブミン<30mg/gCr、高血圧による臓器障害 (心筋肥大、眼底変化、大動脈高度石灰化など)がないこと
- BMI≦32kg/m2
- GFR≧70ml/min/1.73m2
- HbA1c (NGSP)≦6.5%(経口糖尿病治療薬使用例)、インスリン治療例は除く。アルブミン<30mg/gCrであること
- 臨床的に確認できない腎疾患はよい
- 評価開始時に上記を満たさなくても生活指導などにより満たせればよい
移植までの手順
以下のような手順で腎臓移植を行います。
(1)ドナーとレシピエントの相性をチェックする検査を行います。
相性が悪く移植後に拒絶反応を起こす可能性が高いと判断された場合は、移植を行うことはできませんが、免疫抑制剤や技術の進歩によりたとえABO血液型や白血球型(HLA)が異なっていても移植を行うことが可能になってきています。
(2)ドナー、レシピエントともに、感染症やがんにかかっている場合は移植前にその治療を行う必要があります。よって移植手術の前に、それらの病気がないかどうかを調べる検査を行います。また、病気によっては再発のリスクが高いものもあるため、レシピエントの病歴(現在かかっている病気、過去にかかっとことのある病気、家族がかかった病気など)の確認も行います。
後編の記事では、移植後の生活、移植のメリット・デメリット、費用についてご説明します。
記事1:血液透析患者さんは海外旅行できる?―その準備、注意点について
記事2:腎臓移植とは(前編)—ドナーとレシピエントの条件、移植の手順について
記事3:血液透析とは?―そのしくみ、合併症、生活上の注意について
記事4:透析治療を受けている人はどのような食事をとればいい?
記事5:腹膜透析とは?―自宅でできる透析治療
記事6:腹膜透析の合併症にはどんなものがある?-塩分と感染に注意
記事7:腎臓移植とは(後編)ー移植後の生活、移植のメリット・デメリット、費用について
記事8:腎臓を守るためには減塩が大切!(前編)—慢性腎臓病における減塩の重要性について
記事9:腎臓を守るためには減塩が大切!(後編)—慢性腎臓病における減塩の重要性について
記事10:慢性腎臓病(CKD)とは—腎臓が悪くなると、脳卒中や心筋梗塞のリスクが高まる?
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。