記事1『統合失調症は早期診断が重要―発症早期に病気を発見するには?』では統合失調症の検査・診断について、国立精神・神経医療研究センター 統合失調症早期診断・治療センター(EDICS)の例をもとにご紹介しました。本記事では、診断後の具体的な治療フローと内容について説明していきます。引き続き、国立精神・神経医療研究センター病院 統合失調症早期診断・治療センター センター長の吉村直記先生にお話しいただきます。
統合失調症の治療は大病院と地域が連携し、役割分担したうえで進める
統合失調症の治療は、地域の医療機関と、専門性の高い国立精神・神経医療研究センターのような病院が役割分担して行う必要があります。
統合失調症は長期間にわたり付き合っていく病気です。この特性を考えると、より通院しやすく、地域の社会資源との協力がスムーズに行える地域の医療機関での治療が基本となります。患者さんには、鑑別診断のために詳細な検査が必要となった場合や、研究段階の治療法や治験などに参加する場合などに、専門性の高い医療機関への受診をお勧めしています。専門性の高い医療機関での診療目的がある程度達成されたら、地域の医療機関へ移って頂くことになります。
このようにニーズに応じて医療機関を利用して頂くことで、限られた医療資源を上手に活用できます。また、効率の良い受診は良質な医療の提供に繋がります。
EDICS外来での治療期間は基本的に3か月程度―治療の目途をつける期間
EDICS外来での治療期間は約3か月以内を原則としています。
3か月という期間に絶対的な理由はありませんが、初期治療(初めて治療を受ける)の場合、治療への反応性(どのような薬や治療に反応を示すか)はすぐには判断できません。このことを考慮して、外来の場合は約3か月と設定し、その後の治療は地域の医療機関にお願いしています。
専門性の高い病院での診察の期間が限られる理由にはマンパワーの問題も?
上述したように、専門性の高い病院では研究や治験、特殊な検査、入院治療などを行っているため、外来診療に割ける時間は限られています。実際に、私が外来で患者さんを診察ができる時間は1週間に1日しかなく、必然的に診療できる患者さんの人数が限られています。
一方、クリニックなどの地域医療機関は外来に特化しているため、多くの患者さんの外来診療を受け持つことができます。一定期間後に地域の医療機関に移って頂く理由には、このようなマンパワーの問題も関係しているのが現状です。
統合失調症の心理的治療
患者さんが自分の病気について知り、自己回復力を高めるための「心理教育」
EDICSでは薬物治療以外にも、心理的なアプローチやリハビリテーションといった支援を行っています。支援活動の一つに「心理教育」という分野があります。心理教育は、患者さんやご家族に病気に対する理解を深めていただくことを目的としています。
EDICSには精神科看護に特化した精神看護専門看護師が2名在籍しており、心理教育を担当しています。1回1時間、計4回を1クールとし、病気の特徴や症状、治療方法、薬の必要性や副作用、そして病気との付き合い方などをご説明します。
統合失調症を再発しないためには?
患者さん自身の病気に対する認識と行動も大事
統合失調症の慢性期や安定期では、患者さん自身に病気の再発防止を意識して頂く必要があると考えます。
再発を防止するためには、きちんと服薬するだけではなく、生活リズムを維持しや規則正しい食事と睡眠、セルフモニタリングなどを意識して頂くことが重要です。
「自分の体調を客観視する」ノートを使ったセルフモニタリングの重要性

セルフモニタリングとは、自分の行動や感情、考えたことなどを観察・記録する作業です。
EDICSでは「ココロアップノート」というツールを用いて、患者さんのセリフモニタリングを支援しています。これは、統合失調症の症状が現れたときにどのように対応していくかを考えるためのノートです。ココロアップノートに記入することで患者さんオリジナルの手帳が完成します。
患者さんには、ココロアップノートの中にある表を用いて「今日の体調」「食欲」「睡眠(よく眠れているか)」など、ご自分の今の状態をチェックする習慣をつけていただきます。


また、患者さんはセルフモニタリングから「体調が悪い」と感じた際に、現在の自分の状態が「黄色信号(不安が強く、普段よりもやや不調の状態)」「赤信号(不安が非常に強く、ピンチの状態)「クラッシュ(不安が極度に強く、助けが必要な状態)」のいずれに該当するかを考え、その状態に対する「お守りプラン(ご自身でできることや周囲にしてほしいこと、さらに状態がひどくなったときの対応など)」を整理していきます。

認知機能や対人関係の改善を図る「認知リハビリテーション」
認知リハビリテーションとは、その名の通り認知機能障害に対するリハビリテーションです。
統合失調症の認知機能障害に対するリハビリテーションには、認知矯正療法(NEAR:Neuropsychological educational approach to cognitive remediation)、社会認知ならびに対人関係のトレーニング(SCIT:Social cognition and interaction training)などがあります。EDICSではこれらの認知リハビリテーションの臨床への導入を目指し、患者さんのご協力のもと、その方法や効果について研究しています。
それでは、実際に「NEAR」および「SCIT」についてそれぞれご紹介しましょう。
NEAR(Neuropsychological educational approach to cognitive remediation)
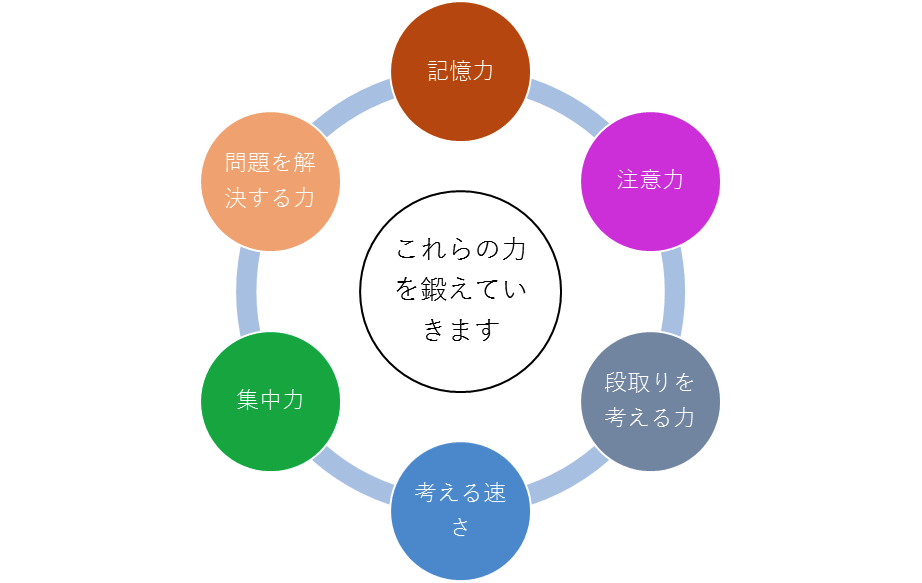
NEARとは、神経認知機能を改善するリハビリテーションで、コンピュータのセッションを用いたゲーム式のトレーニング(週2回、1回45分)や言語セッション(週1回、1回40分)を行います。
NEARのトレーニングをゲームのような形式にしている理由は、患者さんの内発的な動機付け(「面白い」「楽しい」というポジティブな感情があるため実行したいと思う)を重視しているからです。前向きに取り組まないリハビリテーションは良い効果が出ません。「たとえお金が発生しなくても、これをやったら面白い」という感覚を持っていただくため、ゲーム的な要素を重要視しているのです。
SCIT(Social cognition and interaction training)
SCITは認知行動療法に近く、「対人関係で何が起きているか」を把握する能力を鍛え、対人関係を良好にするトレーニングを行うリハビリテーションです。
統合失調症の患者さんは認知の偏りがみられることがあり、一見すると被害的な思考に陥りがちな傾向にあります。
たとえば「車の運転中、赤信号に4回連続止まった」という事態が発生したとき、私たちはどう考えるでしょうか。
おそらく大多数の方は「アンラッキー」「運が悪い」など、不可抗力な事例としてとらえます。信号は人為的にコントロールできないため赤信号が連続したことは偶然であると理解できるからです。
これに対して認知の偏りがある統合失調症の患者さんの場合は「こんなことが偶然起こるはずがない」「誰かが自分を不幸にするよう仕組んでいる」など偶然ではなく、必然的に起こった事態と考えてしまいます。
認知の偏りには、なるべく早く結論を出したがる傾向や原因帰属バイアス(何かが起こったときに人のせいにする傾向)などが関係しており、SCITでは、こうした統合失調症特有の認知(考え方)を理解し、是正していくことを目的としています。
リハビリテーションでは4~5人が同じ部屋に集まり、一緒に写真やビデオをみてお互いの体験を話し合う形で治療が行われます。ここで対人関係の把握のしかたや感情理解、じっくりと思考する力を学び、実生活の中で応用する方法を学習していただきます。
ここまで、統合失調症の患者さんへの様々な治療法や支援方法についてご紹介してきました。次項からは、さらなる治療法の発展に向けた研究活動についてご説明していきます。
統合失調症の患者さんの経過・転帰がわかる?患者登録(レジストリ)の仕組み
治療を進めるとともに、実際に治療を受けた患者さんがどのような経過をたどり、最終的にどのような状態に至ったのかを分析することも非常に大事です。
さらに治療法を発展するため、EDICSでは「患者登録(レジストリ)」というデータベースを運営して研究を行っています。
患者登録(レジストリ)では、ご同意いただいた患者さん方のデータをEDICSで保管・蓄積して1年ごとに経過や認知機能のデータを蓄積し、得られた研究データを患者さんにフィードバックしていく仕組みを設けています。
データが何年も積み重なっていけば、患者さん個々の転帰(患者さんが長年を経てどのような状態になっていくか)を予測する指標が得られる可能性があります。
たとえば「認知機能が落ちてきている」という状態のときに、認知機能の低下を防止するための認知リハビリテーションを紹介して取り組んでいただくなど、対策を早い段階で検討し、提案することができるかもしれません。
勿論、カルテも患者さんのデータを蓄積する媒体ですが、カルテは雑多な情報が入り混じっており効率的に情報を集めることができません。より効率的に情報を収集するには、患者さんに同意をいただいたうえで専用のレジストリを作り、そこにデータを保管する必要があります。
患者登録(レジストリ)に同意するメリットは?
患者さん自身の認知機能などの経時的なデータや得意、不得意分野を知り、その特徴を理解したうえで、日々の生活や学習、就労などに生かすことができます。また、統合失調症の治験が実施される場合、治験をタイムリーに患者さんに紹介することもできます。このように、患者さんが積極的に自身の状態や新しい治療を知りたい、受けたいと希望されている場合には登録のメリットがあるでしょう。
どれくらいの方が患者登録(レジストリ)に登録している?(2016年9月現在)
患者登録(レジストリ)の登録数は2016年9月現在の時点で約80と、決して多いとはいえません。これは、登録者の対象を「統合失調症を発症してから2年以内の方」に限定しているためと考えられます。発症後2年以内に当院に来院するのが難しい場合が多いため、今後は対象の方を発症後約5年以内に広げる予定です。
EDICSは受診の敷居が高い?多くの患者さんに受診してもらうには
国立精神・神経医療研究センター病院は名称が少々仰々しいこともあり、患者さんは受診をためらうことがあるかもしれません。
そのため、少しでも受診の心理的な敷居を低くし、対象となる患者さんが受診しやすくなるように、私たちは現在、病院近辺の大学訪問を行っています。大学に着目した理由は、大学生(18~22歳前後)の年齢層では統合失調症を発症する確率が高いことが知られているからです。
我々はこれまでに医師と心理士で7つの大学を訪問し、学生相談の担当者や学校勤務の医師や保健師に向けて私たちの取り組みを紹介してきました。通常、医師が外に出向いて活動を紹介することはなかなかないのでまだ慣れませんが、このように自分たちが動くことで少しでも我々の取り組みを知って頂きたいと考えています。
統合失調症は「リカバリー」を重視した治療が大事―患者さんが充実した人生を送るために

私たちは、統合失調症の治療において、「リカバリー」の概念を大切にしています。
統合失調症の患者さんの予後はかなり改善されてきていますが、まだ十分ではありません。
これまで統合失調症の治療は薬物療法が中心で、患者さんは医師から処方された薬の服用を求められていました。また、妄想や幻覚などの陽性症状が治療の対象となることが多かったように感じます。
勿論、薬物療法はこれからも治療の中心であることに変わりはありませんが、今後はただ症状が改善するだけでなく、患者さんが「リカバリー」といえる状態に達するための支援が重要になります。そのためには、できるだけ早く適切な治療を受けて頂くことが重要です。
統合失調症の患者さんの人生をよりよいものにするために、今後もチーム医療と地域の社会資源を上手く活用した治療システムの構築が求められると考えています。
※記事内の撮影写真はすべて掲載許可を取得の上使用しています
関連する疾患もご存知ですか?-Medical Noteからのお知らせ-
 Q1. あなたは抗精神病薬を使用したことがありますか?
Q1. あなたは抗精神病薬を使用したことがありますか?
頭部・顔面の症状
手足の症状
首・体幹の症状
国立精神・神経医療研究センター病院 精神リハビリテーション部長、医療連携福祉相談部長
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連記事


統合失調症と遺伝―遺伝の可能性のある病気

統合失調症の原因―脳の神経発達異常が関係?
関連の医療相談が47件あります
良い薬に出会わなくって困ってます。
私は30代で統合失調症を発症しましたが中々いい薬に出逢わなくて困ってます。今まで色んな薬を飲んでますが一向に良くなりません。今一番辛いのはストレスでうつ状態から抜け出せない事です。どうしたら良いでしょうか?
体に力が入ってる感じで大変です。
7月中旬くらいから体に力が入ってしまいます。 体に力が入るというのは左腕がピンとなったり、体全体が緊張状態のようになることです。 これはなぜなのでしょうか。 私は統合失調症という病気を持っており、毎日精神安定剤を飲んでいますがそのせいなのかなと思っています。 またストレス源と隣合わせで生活しているので、そのせいなのかなとも思います。 生きていて大変不便です。原因やその病気のことを教えて下さい。よろしくお願いします。
この場にいてはいけないような感覚
私はおよそ2年前から統合失調症の陰性とパニック障害を併発しています。薬物療法をしていたのですが金銭面やコロナの影響で12月から薬を飲んでいません。 ここ1ヶ月ほど前から突然夢から醒めてほしいという強い願望に襲われるようになりました。自分が思ってる訳ではなく、自分の中の別人がこの場所に居てはいけないから早く目を覚ましてと言ってきます。常に息苦しく、自分が自分で制御が効かないような感覚がとても苦しいです。これは心療内科に行くべきでしょうか。そしてこの症状は統合失調症の症状なのでしょうか。
統合失調症とSLEの精神症状について
三年前に統合失調症と診断を受け三ヶ月入院して幻聴が全くなくなりました。 投薬して安定しております。 最近、自分が統合失調症じゃなければいいという思いが強く。姉が抗核抗体陽性だということを思い出して、SLEなんじゃないかと疑いを持つようになりました。 統合失調症の薬飲んで回復したのだから統合失調症だとは思うのですが、他の病気だということはあり得ますか?
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「統合失調症」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。