更年期の症状は多様な背景によって現れることを記事4『更年期・老年期における健康問題』でお伝えしました。ここでは、その治療法の一つである「ホルモン補充療法」について東京医科歯科大学名誉教授 麻生武志先生にお話をお伺いしました。
ホルモン補充療法とは
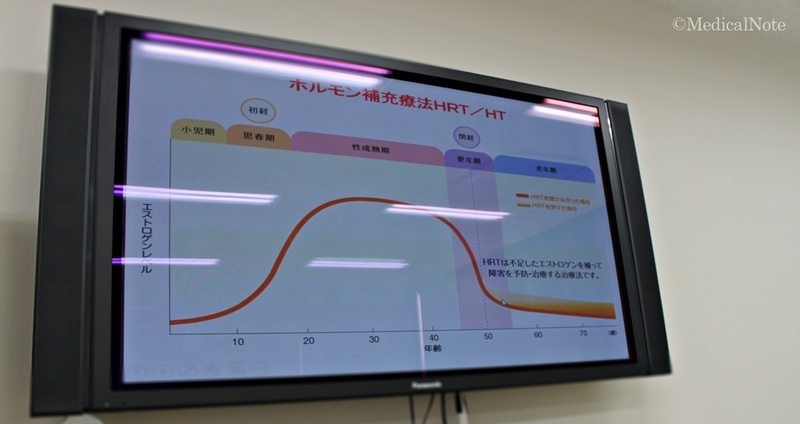
閉経後や両側卵巣を摘除して後の急激な女性ホルモンの減少を調整して、症状の改善や障害の予防・治療を目的にエストロゲンを補充するのがホルモン補充療法です。使用するエストロゲンは効果が得られる最低量ですので、性成熟期と同じレベルの量を補充するわけではありません。
このホルモン補充療法により以下のような効果が得られます。【本邦におけるホルモン補充療法ガイドラインより】
1)更年期症状(ホットフラッシュ:のぼせ・ほてり・多汗、不眠・膣乾燥感・頻尿・睡眠障害・関節痛など)の緩和
2)骨吸収抑制(骨を破壊する細胞の生成を抑える)・骨折予防(骨密度増加)
3)脂質代謝改善(LDL低下・HDL上昇・抗酸化作用・血管炎症抑制)
4)血管機能改善(血管内皮機能改善:血管壁を柔軟にする)
5)血圧に対する中立作用(血圧を変動させない)
6)中枢神経機能維持(認知機能改善・抑うつ症状・うつ病の改善)
7)皮膚萎縮予防(コラーゲン量の増加)
8)泌尿生殖器症状改善(尿失禁・萎縮性膣炎・過活動膀胱の改善)
また、ホルモン補充療法を継続すると老年期に起こる疾患の予防に繋がるともいわれています。
ホルモン補充療法の実施にあたって
ホルモン補充療法はあくまで更年期症状・障害の予防・治療法の一つであり、食事・運動などで生活スタイルを見直すことが最優先です。それでも効果が十分でない場合にホルモン補充療法や他の療法を検討してください。
ホルモン補充療法を行う場合には、何故必要なのか・何を目的に行うのか・治療を行っても大丈夫なのかを確認することが特に大事です。また、ホルモン補充療法を行う際にも、どのホルモン剤を使うのか・どのような使い方をするのか・どの量をどれだけの期間使うのかなどを患者さんひとり一人に合わせて考えなければなりません。また、その効果を定期的に評価しながら、適宜その時に見合った治療を行うことも重要です。
現在、エストロゲン製剤には経口剤(内服薬)・経皮剤(ゲル製剤:皮膚に塗り込む、パッチ製剤:皮膚に貼る)・膣坐薬(膣内に挿入)などがあり、またエストロゲンと黄体ホルモンの配合剤もあります。各々の薬剤には特徴があり、内服薬の場合は肝臓で代謝された後体内で効果を発揮しますので、経皮剤より多くの量が使用され、また代謝産物の中に身体に良くないものもあります。経皮ルートでは皮膚反応を起こす場合もあります。膣坐薬は局所での作用に留まります。以上の点を考えてどの方法を用いるかを個別に選択することになります。
ホルモン補充療法の問題点と乳がんリスク
ホルモン補充療法で最近注目されているのが「乳がん」リスクとの関連です。この問題がクローズアップされたのは米国の米国立衛生研究所:National Institute of Health(NIH)が企画・実施した大規模前向き臨床試験の結果でした。この試験は、更年期以降の米国女性のQOLを脅かす疾患「がん、心疾患、骨粗しょう症」の予防法としてなにが効果的かを検索することを目的とするrandomized controlled clinical trialであり、また同時に疾患の危険因子を明らかにするobservational studyにより地域、集団における健康教育を策定することでした。
1991年より2005年までの15年計画の試験であり、子宮のある閉経女性を対象にHRT群:8,506人、対照群:8,102人が無作為に振り分けられました。使用薬剤の種類と服用法は結合型エストロゲン0.625mg/日+メドロキシプロゲステロン酢酸エステル2.5mg/日の配合剤の連続服用であり、子宮のない女性では結合型エストロゲン0.625mg/日の単剤の連続服用が行われました。評価項目は、主要項目(冠動脈疾患、浸潤乳がん)、副次項目(脳卒中、肺塞栓、子宮内膜がん、結腸・直腸がん、大腿骨頸部骨折、死亡、global indexでした。そして平均試験期間5.2年に当たる2002年5月に安全性の評価:諮問委員会は、「HRT群では対照群に比して骨折と結腸・直腸がんのリスクは有意に減少するものの、浸潤乳がんは予め設定したリスクの範囲を逸脱している。さらにHRT群の試験を継続すると、総合評価においてもリスクがベネッフィトを上回る可能性がある」とし、この試験の中止を決定したのです。即ち、5.2年以上HRT行った場合に乳がんのリスクが1.26倍に増えるという結果でした。
この報告を受け「ホルモン補充療法を行うと乳がんになる」ということが大きく取り上げられ、ホルモン補充療法を躊躇し中止する女性が増えたという経緯がありました。しかし、この結果を別の方法で統計処理すると、1万人の健康なアメリカの閉経後女性が1年間、このHRTを受けた場合と、プラセボ(偽薬)を使用した場合を比較すると、乳がんになるのは前者で38人、後者では30人であったと言うことになります。またHRTを中止した後の発病率に両者間に差がみられず、子宮を摘除された女性で行ったエストロゲン製剤のみのホルモン補充療法では、乳がんの発病は減少することが判明しました。またその後に多くの学会の専門家による再解析が行われ、この調査研究(WHI)自体に多くの問題があるとの指摘がなされました。例えば、対象となった「健康なアメリカの閉経後女性」の属性であり、対象女性のBMI(Body Mass Index)をみると、30以上が34%、25以上-30未満が35%と肥満の程度が高く、60歳以上の閉経後から10年以上を経た女性や喫煙歴・ホルモン製剤の使用経験などの乳がんリスクが高い女性が含まれていることが明らかにされました。
以上を踏まえて2002年の報告から約10年を経た2013年に国際閉経学会International Menopause Society: IMSはGlobal Consensus Statement on Menopausal Hormone Therapyを発表しています。ステートメントの要点は以下のようになっています
★MHT (Menopausal Hormone Therapy)は年齢を問わず更年期に伴う血管運動神経症状に対する有効な治療であるが、60歳以前で閉経後10年までの女性ではその有用性がリスクを更に上回る可能性がある。
★MHTは60歳以前で閉経後10年までの女性での骨粗しょう症に関連する骨折の予防に有効かつ適切な治療法である。
★RTC (randomized clinical trials)や観察研究、meta-analysesから得られたエビデンスによると、60歳以前で閉経後10年までの女性での標準用量によるエストロゲン単独MHTは冠動脈疾患と全ての疾患の死亡率を低下させる可能性がある。この年代の女性でのエストロゲン+プロゲスト‐ゲンによるMHTに関する研究結果での死亡率も同様な傾向であるが、RTCによると冠動脈疾患については有意な増加・減少は認められていない。
★低用量のエストロゲン局所療法は膣乾燥とそれに伴う性交痛に有用である。
★エストロゲン単独療法は子宮摘出後の女性にとって適切であるが、子宮のある女性ではプロゲスト‐ゲンを追加する必要がある。
★MHTを受けるか否かは、QOLと健康のための優先度、リスク因子(年齢・閉経後年数)とリスク(静脈血栓症・脳卒中・虚血性心疾患・乳癌)によって個別的に決定される。
★血栓性静脈炎と虚血性脳卒中のリスクは経口MHTにより増加するが、60歳以下の女性での絶対リスクは低い。観察研究によると経皮療法ではリスクが低いとされている。
★50歳以上の女性での乳癌とMHTとの関連につての見解は一致していない。乳癌リスクの上昇に第一義的に関連するのはエストロゲンにプロゲスト‐ゲンを追加することであり、そして治療期間にも関連する。MHTによる乳癌リスクは軽度で、また治療の中止によりリスクは低下する。
★MHTの薬剤の使用量と治療期間は、治療の目的と安全性を基に個別的に選択される。
★早発閉経(premature ovarian insufficiency)に対しては、全身的なMHTを少なくても自然閉経年齢まで行うことが勧められる。
★症例に合わせて配合されたとする自然ホルモンによる治療(custom-compounded bioidentical hormone therapy)は推奨されない。
★今日の安全性に関するデ‐タ‐によると乳癌術後患者に対するMHTは支持されていない。
このように、骨折の予防・心疾患による死亡率の低下・大腸がんのリスクの減少・子宮内膜がんのリスク減少・膣乾燥とそれに伴う性交痛の低下など、リスクよりもメリットが上回るという見解が得られ、乳がんとの関連性に対しての見解は、まだ一致していません。乳がんの発症には人種により明らかな相違があり、我が国の実情についてのデータの集積が行われています。
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連の医療相談が31件あります
生理後の体調不良について
更年期障害の治療を受けています。(ホルモン量の検査を行い、漢方服用中。) ここ2~3か月は、生理が終わった後2~3日すると、強い倦怠感と眠気で起き上がれない日があります。 今までは、生理後が一番体調のよいときだったのですが、身体が変化しているような気がします。(血液検査の結果、貧血ではない) これも更年期障害の症状の一つでしょうか?
毎日続く頭痛と体の火照り
ほぼ毎日頭痛がして、痛み止めがないと生活できないほどです。原因がわからず、あと何かを診療すれば良いかわかりません。 最近になって顔や手、足の火照りや頭痛とは違った頭の重みが気になり、何事にも集中できず無気力状態になります。 人と会うのも億劫で、毎日続く頭痛と関係あるのかわかりません。
更年期なのか うつ なのか
2,3年前から 春にるなると モヤモヤ不安になったり、何もやる気が起こらない状態になります。 去年も4月ごろ から そんな状態で 婦人科にいったら まだ更年期ではないと… 今も何もやる気がおこらないって いうのが 一番で 寝つきはいいのですが、朝早く 目覚めたり 途中何度も起きる状態です。少し 頭が重い感じもあります。 婦人科か心療内科 どちらを受診したら 良いのでしょう。
加齢臭に関して
この何日間か 主人から「変な匂いがする」と言われます。髪の毛でもなく 何処からかわからないと言います。どうしたらいいのでしょうか。50代ですので更年期という事もあるのでしょうか。
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「更年期障害」を登録すると、新着の情報をお知らせします