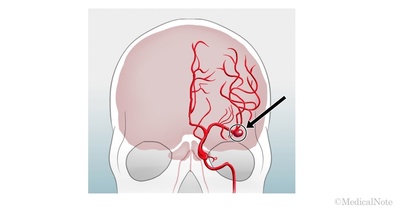
脳ドックなどで発見されるケースが増えている脳動脈瘤。これは脳の血管(動脈)の一部に膨らみが生じて血管壁が脆くなっている状態です。
瘤が大きく破裂する危険性が高い場合は、手術で治療を行うことがあります。手術では血管内治療と開頭クリッピング術のどちらかが選択されますが、患者さんの負担が少ない方法として、近年血管内治療の実施数が増えてきています。今回は脳動脈瘤における血管内治療の方法やリスク、メリットについて、昭和大学脳神経外科助教の奥村浩隆先生に伺います。
脳動脈瘤の血管内治療はくも膜下出血予防のために行われる
脳動脈瘤の血管内治療の多くは、脳動脈瘤に起因するくも膜下出血を予防する目的で行われます。
くも膜下出血とは、脳動脈瘤(脳血管が瘤状に膨らんでいる状態)が突然破裂することで起こり、脳を包む「くも膜」の内側が出血した状態です。出血がひどく重篤な場合は死に至るケースもありますが、脳動脈瘤そのものが小さく出血量が少ない場合は、一度裂けた脳動脈瘤の壁が血栓によって再び塞がることがあります。
しかし、脳動脈瘤に裂け目ができていることに変わりはなく、瘤は非常に破れやすい状態のままですから、瘤が小さなもの以外は治療しなければいつ再破裂を起こしても不思議ではありません。
血管内治療は、この脳動脈瘤の再破裂を予防するために実施される手術です。
脳動脈瘤の治療で血管内治療を選択する理由とは?
これまでの脳動脈瘤治療では、メスで頭部を切開したうえで脳動脈瘤の根元を直接クリップするクリッピング術が広く導入されていました。
クリッピング術はすでに確立された治療法で、万が一、手術中に出血が起こった場合でも対処が可能などのメリットがあります。しかし、非常に重要な動脈が隣接している場合などにおいては、少しでも位置を誤ると中枢神経を傷つけてしまう恐れがあります。また、クリッピング術は肝臓病の方、腎臓病の方、免疫不全の病気を抱えておられる方、ステロイドを内服している方、体力のない方、美容的な観点で開頭を望まない方には向いていません。このような場合、クリッピング術はリスクが高くなってしまうので、血管内治療が選択されることがあります。
近年では、より安全に手術を行うことができ、かつ、開頭の必要がない血管内治療が行われるケースが増えてきています。一般的に、血管内治療とは脳動脈瘤などの脳血管疾患に対するカテーテル治療のことを指します。大腿部(太ももの付け根)から脳動脈瘤がある場所までカテーテルを通し、脳動脈瘤にプラチナ製のコイルを詰めて脳動脈瘤への血流を遮断することで、破裂のリスクを低減します。
血管内治療は、大腿部からのアプローチであるため、頭部に傷をつけることなく治療できる点が最大のメリットです。ただし、造影剤を使用するので腎臓病をお持ちの方には実施できません。
脳動脈瘤に詰めるコイルの種類と特性
どのような形状の脳動脈瘤にも対応できるように、使用されるコイルには素材や形状など様々な特性があり、患者さんの動脈瘤のタイプによってそれらを使い分けています。
たとえばコイルの形については、球状のものやハート形のもの、らせん状のものなどがありますが、たとえばらせん状になった「ヘリカルタイプ」と呼ばれるコイルは、もっとも古くオーソドックスな形状です。そのほか、「3Dタイプ」というコイルや、球形になったような形状のコイル、花形に広がるようなコイルなど様々な種類があります。
動脈瘤に応じたコイルの使い分け方は?
動脈瘤の大きさや形は一つ一つ異なるため、それぞれの症例に最も適したコイルを選択しなければなりません。血管内治療のために最適なコイルを見極めるためには、動脈瘤の形状や位置を確認したとき、どのタイプのコイルが一番ぴったりと入りそうであるかを想像することが重要です。
たとえば、最もよくみられる球形の脳動脈瘤に対してコイルを入れようと考えるとき、私はどの形状のこいつを使えば最も収まりがよいのか、隙間なく入るかをイメージします。そしてコイルを入れた後の収まり方を予測し、血管内治療の完成図を頭に描いたうえで手術を開始するのです。
相性がいいものをいかにみつけて組み合わせられるかについては、センスや経験が求められます。
この他、カテーテルの入る位置にもよっても使用するコイルを変えることがあります。
コイルは手前から奥へ押すような形で血管内に挿入します。そこで手前の血管が曲がっていたり入口が開いていたりしてカテーテルの入りが悪い場合、カテーテルを入れる位置について複数の選択肢を思い浮かべておく必要があります。
また、実際の手術の時点で想定していたコイルの形ではしっかりと入らないとわかった場合でも、その変化について判断をくだしながら患者さんに最も適した方法を調整していきます。
このように、脳動脈瘤の血管内治療では一人一人に応じて最適な治療法を考え、イメージを固めたうえで治療を行うことが重要です。
動脈瘤にコイルをつめるためのテクニック

入り口が狭いタイプの動脈瘤の場合、コイルが動脈瘤に収まりやすいのですが、入り口が広いワイドネックと呼ばれるタイプの動脈瘤の場合はコイルが上手く収まらず、動脈瘤から血管にはみ出してしまうことがあります。コイルが血管の中にはみ出たままでは脳の血流が障害されてしまうため、上手く動脈瘤内に収める必要があります。
コイル塞栓術におけるアシスト方法
脳動脈瘤にコイルを詰めるためには、コイルが確実に目標に行き届くようアシストが必要になります。アシスト方法は主に下記の2つに分かれます。
- コイルを詰めるためにバルーンでアシストする(バルーンアシスト)
- コイルを詰めたあと根元にステントを置いて飛び出しを防ぐ(ステント留置)

バルーンアシスト
バルーンアシストは、母血管でバルーンを膨らませた状態にしてコイルを詰め、最後にバルーンを引き抜く方法です。
・バルーンアシストの流れ
動脈瘤にコイルを詰める際、脳動脈瘤の入り口が広い場合は途中でコイルがずれたり血管内に飛び出したりする恐れがあります。コイルのずれや飛び出しは正常な血管までも閉塞してしまい、最悪の場合脳梗塞を引き起こします。途中でコイルが飛び出さないよう、血管の中でバルーンを膨らませた状態で、カテーテルよりコイルを詰めていくのです。
治療中はバルーンを縮ませたり膨らませたりを繰り返しながら、血流が完全に遮断されないように注意しながら行い、脳動脈瘤にコイルを詰め終わったらバルーンを回収します。
・バルーンアシストのメリット・デメリット
バルーンアシストではコイル以外の異物を残さないため、血栓が生じにくい点が一番のメリットです。
ただし、バルーンを抜いた後にコイルが不安定であると、血管内にコイルが飛び出してしまうリスクがあります。つまり、安定したコイル留置のためには、技術と経験、そして何よりセンスが要求され、難易度の高い治療方法といえます。
なお、万が一コイルの飛び出しがあった場合はステント留置により動脈瘤内にコイルを押し戻すことができます。
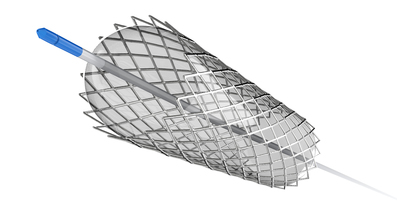
ステントアシスト
ステントとは、主に血管の内腔を広げた状態に保つための小さな器具のことで、紡錘形の脳動脈瘤の場合、ステントアシストにてコイルを詰めた後に血管内にステント留置を行うことがあります。
・ステントアシストの流れ
まずは血管にステントを留置し、その後カテーテルから動脈瘤のなかにコイルを詰めていきます。動脈瘤にコイルを詰め終わった後もステントは留置しておくため、ステントは永久的に脳に残ることになります。
・ステントアシストのメリット・デメリット
ステントアシストの場合、ステントが血管を抑え続けるので治療後にコイルが血管内に飛び出すリスクが低くなります。また、動脈瘤のなかにコイルを充満させすぎなくても治療が可能という利点があります。ステント留置は比較的手術の難易度が低く、全国各地の施設で受けられる点も利点といえます。
一方、ステント内には血栓(血のかたまり)が生じやすく、治療中や治療後に脳梗塞を生じるリスクが高くなります。脳梗塞を予防するため、抗血小板薬(血を固まりにくくする薬)の長期投与が必要となる点に注意が必要です。
バルーンアシストとステントアシストの違い
バルーンアシストとステントアシストの違いを表に示します。

脳動脈瘤に対する新しい血管内治療の方法
ステントアシストなしのコイル塞栓術「the Roman Bridge Technique」で血栓による合併症リスクを軽減
ステント下でカテーテル治療を行う限り、血栓による脳梗塞リスクはなくなりません。ですから、できるだけそのリスクを低くする方法をみつける必要があると考えます。
もちろん、ステントアシストも優れた方法で、この方法でしか治療できない動脈瘤もあります。しかし、昭和大学では患者さんのリスクを減らすため、可能な限り安全性の高いバルーンアシストにて治療を行っています。
たとえばステント留置に関しては、治療後にコイルの飛び出しがあった場合、後から留置することが可能であるため、まずステントを入れずにバルーンアシストでコイルをうまく動脈瘤につめることができステントを回避できれば、脳梗塞のリスクを低下させることができます。
合併症を少なくし、抗血小板薬を内服せずに生活できるようにするためには、ステントを使用しないことが最良の方法です。そこで、過去あまり例のないアイデアではありますが、私は従来ステントの留置が必要とされていた超ワイドネックタイプの動脈瘤に対し、ステントを置くことなく塞栓する「ステントアシストなしのコイル塞栓術:the Roman Bridge Technique」を追求し続けています。
この方法で最も重要なポイントはコイルの特性と動脈瘤のマッチングです。コイルの飛び出しをきたさないように、最適なコイル、サイズ、留置方法で行うことにより、ステントなしでも動脈瘤内にコイルを収めて安定させることができます。
難易度の高い術式ではあるものの、患者さんが脳梗塞を起こすリスクを少なくするために、さらに追求するべき技術だと考えています。
記事2『画像でみるワイドネックの脳動脈瘤に対する症例ごとの血管内治療』では、私が研究を続けている「the Roman Bridge Technique:ステントアシストなしの脳動脈瘤に対するコイル塞栓術」にご紹介していきます。
新座志木中央総合病院 部長、脳卒中・血管内治療センター長、佐々総合病院 非常勤、メディカルスキャニング浜松町 非常勤、戸田中央総合病院 非常勤
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連記事
関連の医療相談が13件あります
未破壊脳動脈瘤の予防処置について
開頭クリッピング術とカテーテルによるコイル術の違いを教えてください
めまいで受診したところ脳動脈瘤が見つかり、経過観察と言われた
半年ぐらい前からめまいがひどく、横から殴られたようにぐらついたり、視界が揺れたりしていたため、 耳鼻咽喉科を受診したところ、異常なしと診断を受けたが、脳神経外科の受診を勧められた。 その後、脳神経外科を受診したところ、脳動脈瘤という診断を受けたが、めまいの直接的な原因ではないと言われた。 脳動脈瘤の方はまだ大きくはないので経過観察だが、若いので念のため半年おきにMRIを撮るという流れになった。 この場合、めまいに対しては何科を受診したらよいのか。 また、脳動脈瘤に関しては引き続き同じ脳神経外科でMRIを撮りに行った方が良いのか。それとも一度別の病院にかかった方が良いのか。
未破裂脳動脈瘤の治療に関して
10年ほど前に脳底動脈に脳動脈瘤を指摘され、高血圧、高脂血症の薬を内服中でございます。頸部の動脈狭窄もあるため、抗凝固剤も内服しております。 ここ数年で動脈瘤の大きさが2倍くらいになり、現在の大きさは5~6mmです。大きさはさほど問題は無いようなのですが、瘤の形が突き出ている角?のようなものが数カ所あり、それも大きくなっているとのことで、何らかの治療を勧められました。 しかし、動脈瘤の位置が開頭では確認しにくい位置にある為クリッピングは難しく、コイリングが最も良いだろうと言われました。コイリングに関しても、これ以上ネックが大きくなったら難しくなるとのことです。 一番問題なのが、ヨード過敏症があると言うことです。 40年以上前の腎結石の際の造影で、全身に湿疹が出来、ヨード過敏を指摘されました。そのため、どこの病院に行っても治療は出来ないと言われてしまいます。 何か良い方法はないものかと悩んでおります。 私の叔母が40歳代でくも膜下出血で、母が脳出血で亡くなっていること、高血圧の持病もあり、時々血圧が220以上まで跳ね上がる事もあるため、何とか治療できたらと願っております。 何か良い方法があればご教授頂きたく、ご相談させて頂きました。 よろしくお願いいたします。
クモ膜下出血はどのような人がなるのでしょうか?
先日、友人のお母さんがクモ膜下出血で亡くなったという話を聞きました。発見が遅く、発見されたときにはすでに亡くなっていたそうです。私には一人暮らしの母が地元にいるのですが、この話を聞いてから母が突然、倒れるのではないかと心配になることがあります。クモ膜下出血って、そもそもどのような人がなるのでしょうか?ならないように気を付けることができるのでしょうか?
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「脳動脈瘤」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。