富山大学大学院 医学薬学研究部 消化器・腫瘍・総合外科 教授の藤井努先生は、合併症の多い膵臓がん手術をいかに安全に確実に行えるか、ということを研究されています。
それと同時に、手術だけでは根治しないことがわかってきた膵臓がん治療に、化学治療や放射線治療など他の治療を組み合わせることで根治につながらないかを研究されています。
今回は、今期待されている膵臓がんの「集学的治療」や最先端の技術についてお話を伺いました。
膵臓がん治療は手術だけではない−化学治療・放射線治療を組み合わせる集学的治療の可能性
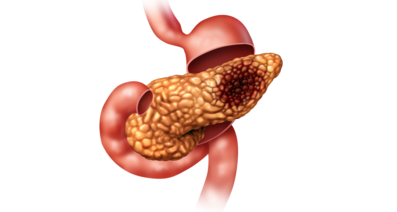
膵臓がんは手術だけでは治りません。膵臓がんを根治するために、レベルの高い手術が求められることはもちろんですが、加えて抗がん剤による化学治療や放射線治療を行わなければ、高確率でがんが再発してしまいます。このようにさまざまな方法で病気を治療することを「集学的治療」と呼びます。この言葉は主にがん治療の現場で使用されることの多い用語です。
膵臓がん治療の分野では、今まで「術後治療」といって手術の後に化学治療を行うことが主流でしたが、2011年より術後治療はもちろんのこと、「術前治療」も重点的に行われるようになりました。この「術前治療」の取り組みによって、膵臓がんは手術を行う前に化学治療や放射線治療をしっかり行うと、手術後に再発しにくくなるということが少しずつ明らかになってきています。
数値でみる 膵臓がんにおける「術前治療」の成果
私は今から5年前、2011年から膵臓がんの術前治療を本格的に行い始めました。たった5年という短い期間ではありますが、手術一辺倒の膵臓がん治療よりも、術前治療をしっかりと行ってから手術を行う膵臓がん治療のほうが、より効果的というデータが出ています。

術前治療が有効な患者さんとは?
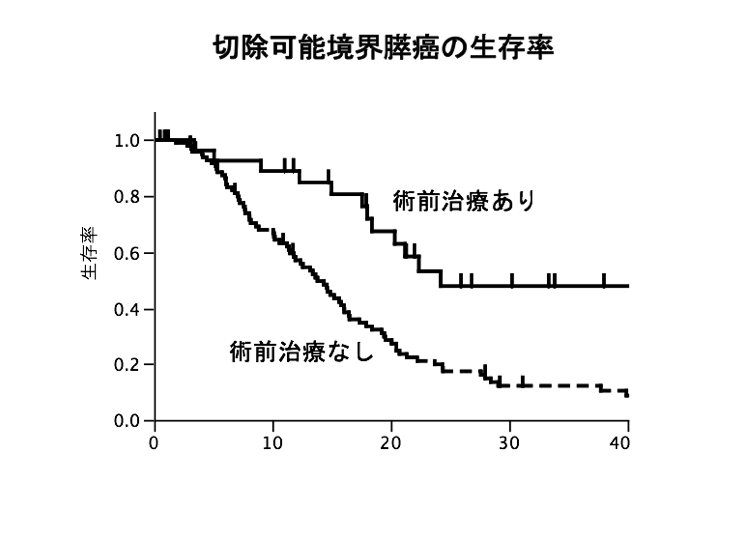
以前は、手術が可能と思われた膵臓がんの場合、すぐに手術を行うのが一般的でした。しかし最新の研究では、たとえ手術が可能と思われた膵臓がんであっても、“必ず”術前化学療法を行うべきという結果となっています。
さらに、血管にがんが浸潤していたり、がんの範囲が大きかったりすると“切除可能境界”と分類されます。この場合ももちろん、手術前に化学療法や放射線療法を行ったほうが術後のがんの経過が明らかによくなります。そのため、検査の結果“切除可能境界”と診断された患者さんにはデータをお見せし、手術を急ぐのではなく、まずしっかりと術前治療を行ってから手術に臨むことをすすめています。
膵臓がん治療の進歩−最先端のすい臓がん治療とは?
膵臓がん治療は現在、とても大きな進歩を遂げている途中です。その中でも私が今注目している最新治療は下記の2つです。
新しい抗がん剤の登場−「フォルフィリノックス」と「ナブパクリタキセル」

前述のとおり、膵臓がん治療において術前治療が大変効果的であるということは、間違いがないと思っています。しかしながら、膵臓がんに術前治療を行うこと自体が世界的にみてもまだ6〜7年前に始まったばかりと歴史が浅く、今後さらなる発展が見込まれる分野です。
近年、「フォルフィリノックス」と「ナブパクリタキセル」という2種類の新しい抗がん剤の登場により、膵臓がんの術前治療に大きな進歩が起こりました。
日本では共に2013年、2014年に認可されたばかりの新しい抗がん剤です。これらの抗がん剤が膵臓がんに有効であることはすでにわかっています。しかし、その最も有効な使い方については現在世界中でさまざまな臨床試験が行われている最中です。これからますますの発展が期待されています。
腹膜播種が消える?−「腹腔内化学療法」
すい臓がんが腹膜に転移してしまった場合、最先端治療である「腹腔内化学療法」の効果がかなり高いといわれています。
腹膜播種とは?−がんがお腹の中に散らばって転移すること
膵臓がんや胃がんが転移するのは臓器や血管だけではありません。「腹膜播種(ふくまくはしゅ)」といい、臓器を包んでいる腹膜そのものにがんが転移し、広がってしまうことがあります。お腹にがんが広がっていれば、手術をすることはできません。この場合、抗がん剤による化学治療を中心に行いますが、その経過はあまり芳しいものではありませんでした。
今まで膵臓がんだけでも不治の病といわれてきましたが、さらに進んで腹膜播種が見受けられる場合、残念ながらまず助からないというのが一般的な見解です。2013年に発表された海外の論文では、ひどい腹膜播種の場合、見つかってから6週、つまり発見後1ヶ月半で亡くなってしまうこともあります。このデータをご覧になれば腹膜播種の恐ろしさがおわかりいただけるかと思います。
膵臓がん治療における「腹腔内化学療法」の可能性
この恐ろしい腹膜播種に対する治療として今注目されている方法が「腹腔内化学療法」です。元々は胃がん治療で活用されていた手法ですが、近年膵臓がんでも用いられるようになりました。この治療は金属のボタンをお腹の皮膚に埋め込み、ビニールのチューブでお腹に直接抗がん剤を流し入れます。これにより、静脈注射では腹膜まで届かなかった抗がん剤の効果がしっかり腹膜にとどまります。
膵臓がん治療における「腹腔内化学療法」はテスト段階で、日本全国の実施件数も33例と少ないものですが、すでにその成績には目を見張るものがあります。33例のうち、半数の患者さんは浮遊しているがん細胞が消失し、3分の1の患者さんは腫瘍マーカー(血液検査時にがんの有無を示す数値)が正常値に戻りました。さらに驚くべきことは「腹腔内化学療法」の効果が腹膜播種の消滅だけでなく、その大元である膵臓がんにも現れ、膵臓にできた腫瘍が小さくなって手術を行えるまでになった件数が33件中8件、つまり4分の1の患者さんは手術ができるまでに病状が改善しました。腹膜播種が発見から6週で死に至る病であることを考えれば、これは画期的なことです。
膵臓がん治療における「腹腔内化学療法」の論文は、2016年に米国の一流紙に掲載されました。
「腹腔内化学療法」の今後の課題
この治療の課題として、効果があるとされている「パクリタキセル」という抗がん剤に保険適用の認可が下りていないため、この治療が行える施設が限られていることがあります。将来的に保険が認められるまでの道のりは長いですが、比較試験などを行い認可が下りれば、膵臓がん治療により明るい未来がみえてくるはずです。
膵臓がん患者を救うために−他科との協力姿勢を強化
これまでの術前・術後治療の話を通して、膵臓がんの治療が消化器外科や内科だけではなく、化学治療部・放射線治療部の協力によって成果を上げていることはご理解いただけたかと思います。
血管外科・形成外科の医師との協働
私は集学的治療の取り組みのひとつとして形成外科や血管外科の先生と手を組み、膵臓がんの除去と同時に、がんに巻き込まれている主要血管のがん部分を切除し、切除した血管を吻合(ふんごう・血管・腸管などを手術によってつなぐこと)するという一歩進んだ手術にも着手しています。
他科との協働により、助かる患者さんも増えている
ここ数年、膵臓がん手術時に門脈や肝動脈という主要な血管を切って、転移したがんを切除し、切った血管を吻合するという大がかりな手術を行ってきました。私たち消化器外科は膵臓とその付近に転移したがんを切除し、がんを切除する際に切断した門脈はわれわれが、肝動脈は細い血管なので形成外科の先生が顕微鏡を使って吻合します。このような連携プレーによって手術が無事成功した患者さんは、皆さん今でも経過が良好で、すでに3年以上無再発でお元気にご存命の方もいます。
また、膵臓がんが門脈にひどく浸潤してしまっている患者さんに、血管の自家移植手術も積極的に行っています。この患者さんは門脈に浸潤したがんがかなり大きかったために、がんを完全に除去するためには門脈を7cmも切断しなければなりませんでした。これだけ大幅に血管を切り取ってしまうと、切断した血管と血管をどんなに引っ張っても縫合することはできません。そこで、患者さんご本人の首にある内頸静脈を切り取って、それを門脈と門脈をつなげるように移植しました。この患者さんも術後経過は良好で、手術をして2年、がんの再発は無くお元気に生活されています。
もし術前治療を行う化学療法や放射線治療の先生方、血管縫合を専門とする形成外科の先生方の協力がなければ、これらの患者さんの手術を成功させて、元気になってもらうことはできませんでした。私は医師が一丸となって患者さんの治療に尽力することができることをとても光栄に思っています。
富山大学 学術研究部医学系 消化器・腫瘍・総合外科 教授
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
富山大学 学術研究部医学系 消化器・腫瘍・総合外科 教授
藤井 努 先生日本外科学会 外科専門医・指導医・代議員日本消化器外科学会 理事・評議員・消化器外科指導医・消化器外科専門医・消化器がん外科治療認定医・広報委員会 委員長日本肝胆膵外科学会 理事・評議員・肝胆膵外科高度技能専門医・高度技能専門医書類審査委員会 委員長・技術認定委員会 副委員長(膵臓)日本消化器病学会 学会評議員・消化器病専門医・指導医・北陸支部 評議員・北陸支部 幹事日本膵臓学会 監事・認定指導医・評議員・膵癌取扱い規約検討委員会 委員長・膵癌診療ガイドライン改訂委員会・膵疾患臨床研究推進委員・膵疾患臨床研究推進委員会 副委員長・財務委員十二指腸癌診療ガイドライン作成委員会 会員日本腹膜播種研究会 腹膜播種診療ガイドライン策定委員会 委員日本胆道学会 認定指導医日本肝臓学会 肝臓専門医・指導医日本がん治療認定医機構 がん治療認定医日本癌治療学会 代議員日本臨床外科学会 評議員・富山県支部 支部長International Association of Surgeons, Gastroenterologists and Oncologists Member日本内視鏡外科学会 会員日本外科系連合学会 会員日本胃癌学会 会員American Society of Clinical Oncology(ASCO) 会員American College of Surgeons(ACS) FellowAmerican Association for Cancer Research (AACR) 会員European Society for Medical Oncology(ESMO) 会員International Association of Pancreatology(IAP) 会員International Hepato-Pancreato-Biliary Association(IHPBA) 会員Asian-Pacific Hepato-Pancreato-Biliary Association(A-PHPBA) 会員
「従来の慣習にとらわれず、あらゆることに挑戦する」というポリシーのもと、膵臓がん治療を「合併症の少ない手術」「化学治療・放射線治療を有効活用した集学的治療」という側面から向上させることに尽力している。
藤井 努 先生の所属医療機関
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
「膵臓がん」に関連する病院の紹介記事
特定の医療機関について紹介する情報が掲載されています。
関連の医療相談が23件あります
手術後の合併症
私の父親なのですが、今月の頭に すい臓がんの手術をしました。 術後、合併症が出なければと早く退院できますよ。と言われていた矢先に液もれを、おこし合併症が出たのでと自宅に電話が来たそうです。 ご飯を食べると、液がもれるようで、現在、点滴と水、お茶しか口に出来ずに、検査づくしの毎日を過ごしている様子。 少し食べたりしている時もあるようですが、液が出たりでなかったりで、いつ治るのかと父も不安のようです。 病室にも入れませんので、本人の様子はメールでしかわからず、母もずーっとモヤモヤ状態。 術後、2週間ぐらい経ちましたが、いつになったらご飯が食べられるようになって、退院の目処がたつのでしょうか? よろしくお願い致します。
膵臓癌の再発による肝不全に伴う腹水への対応について
妻は、昨年の5月初旬にステージ1の膵臓癌が見つかり、6月に標準的外科療法として手術をしました。その後、9月末に退院し、自宅療養をしていましたが、昨年12月に腹水が溜まりはじめ、三月初旬にCT検査をし、膵臓癌が昨年12月頃に再発したことが分かりました。一度は、三月初旬に腹水を三リットル抜いて、それから蛋白質等だけ体内に戻しました。今も腹水が溜まり続けていますが、どのタイミングで再度、腹水を抜いたら良いでしょうか。または、腹水は抜かない方がいいのでしょうか。宜しくご教授下さい。
膵臓癌手術後の癌再発について
初めて相談します。私の妻は、昨年6月に膵臓癌の切除手術をしました。ステージ1でしたが、すぐには回復せず、血栓がてきたりし、血のめぐりが悪く、色々処置し9月末に退院しました。その後、12月頃から腹水が溜まり、肝不全と門脈が詰まっていたようで今月入院しCT検査の結果、膵臓癌が再発していました。担当医は、3ヶ月から1ヶ月の余命ではと言っていました。本当にそのよう余命なのでしょうか?また、セカンドオピニオンを考えた方がよろしいでしょうか?ご教授ください。宜しくお願い致します。
すい臓がんの肝臓への転移
今年の3月にすい臓がんと診断された父親についての2回目の相談になります。 抗がん剤治療を4ヶ月ほど続けていましたが、先週のCTにより肝臓への転移が見つかりました。主治医は治療方針がかわります。とおっしゃいました。今までは抗がん剤でガンを小さくしてから手術に持っていきたいとおっしゃっていたのですがそれが転移となるとできないと。その場合はどのような治療になるのでしょうか?単に延命のための治療になるということでしょうか?すい臓がん事態は2か月前と大きさに代わりはないのに転移するものなのでしょうか?肝臓への転移によって今後どのような症状があらわれるのでしょうか?4日前に胆汁を出すために入れたお腹のチューブが詰まったため緊急で入院し、その時のCT検査で転移がわかりました。今はまだ仮で鼻からのチューブで外に胆汁をだしているためそれが落ち着いたら詳しく治療方針を説明すると言われましたが、不安でご相談させて頂きました。
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「膵臓がん」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。