記事1『膵臓がん(膵体部がん)の手術治療-腹腔動脈合併尾側膵切除が抱える課題と今後の展望』では、膵体部がんにおける局所療法の1つである腹腔動脈合併尾側膵切除が抱える課題と今後の展望をお話していただきました。
膵臓がんは昔から切除できない患者さんにのみ、抗がん剤による治療(化学療法)が行われて来ましたが、北海道大学病院の平野 聡先生は、「今後は手術と化学療法の組み合わせが、より重要になる」とおっしゃいます。それは、近年、膵臓がんに対して有効な抗がん剤がいくつか開発されてきたからです。そのため、手術が可能な症例に対しても術前に化学療法を行う臨床試験が多数行われているといいます。
今回は、膵臓がん治療における今後の可能性について、引き続き平野先生にお話いただきました。
膵臓がんに有効な抗がん剤が登場
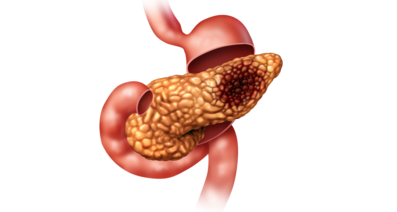
記事1『膵臓がん(膵体部がん)の手術治療-腹腔動脈合併尾側膵切除が抱える課題と今後の展望』でお話したように、膵臓がんの8割は切除不能な進行がんの状態で発見されます。このような切除不能な状態では、抗がん剤による治療(化学療法)が治療の中心になります。また、化学療法に放射線治療を組み合わせる放射線化学療法というものも行われることがあります。これまでは、手術ができない膵臓がんの患者さんは1年以上生存することが難しく、それだけ膵臓がんは悪性度の高い疾患でした。しかし、現在では効果の高い抗がん剤の登場により、手術不能として抗がん剤治療のみを行っていても、1年を優に超えて生存する患者さんもしばしば見られるようになっています。

化学療法の補助的な治療としての手術もある
化学療法により腫瘍が小さくなる例もありますし、全く進行しない例もあります。後者の場合も、薬が効いていなければ必ずがんは大きくなるはずですから、立派に薬の効果があると判断します。そのため、半年から1年ほど抗がん剤による治療を継続した患者さんのうち、がんの進行が認められない方には、手術を行うべきであるとする考え方が出てきました。なぜなら、長い間、抗がん剤治療を継続すると、薬が効かないがん細胞が増えてくると考えられるからです。この化学療法が良く効いた患者さんに行う手術は、あくまで化学療法中心の治療経過における補助的な治療と位置づけられますので、できるだけ身体に負担のない最小限の手術を行い、再び化学療法を再開してもらうことが重要だと考えています。
化学療法を賢く受けることが重要である
このように効果の高い化学療法ですが、副作用を避けては通れません。現在、膵臓がんに使用される薬剤は激しい副作用はそう多くありませんが、個人差があり、患者さんによってはどうしても身体に合わないという事があります。そのような場合でも、主治医と相談して薬を変更し、副作用の程度を見ます。一定期間、継続できたらCTなどの検査で効果を見ますが、あまり一喜一憂しないことが大切です。普段、行動制限などをせず、疲れすぎ無い程度の運動を交えたリラックスした日常生活を送り、薬の効果をじっくり待つという平静な心を保つ努力が必要です。また、身体に異常があれば抗がん剤だから当然と思って我慢しすぎること無く、主治医とコミュニケーションをしっかりとり、副作用を軽減する処置を上手に行いながら、元気に治療を続けることを目指して欲しいと思っています。
膵臓がんの術前治療は検証中の段階である
北海道大学病院では、膵臓がんの患者さんのほとんどの方に臨床試験に参加していただき、手術前の化学療法を受けてもらっています。術前の化学療法は現在、使う薬や期間などを見極めている段階です。臨床試験といっても、高い効果が見込まれ、将来的に実際に採用される可能性の高い薬剤を選択していますので安心して治療が受けられます。近い将来、膵臓がんにおいては手術後だけでなく、手術前にも適切な化学療法を行う時代になると考えています。
術前治療で手術時期が遅れることに対する考え方
膵臓がんは手術後わずか数か月で肝臓に転移する場合が珍しくありません。腫瘍の増殖スピードを考えると、これは手術前から肝臓にあった小さな転移巣が術後に増大して目に見えるようになったと考えられます。このような方は、実際には切除を行わない方が良かったという判断ができますが、それを手術の前に診断することができないのは現在の医療の限界と言えます。また、術前治療の間に増大するがんもありますが、一般的ながんの増大のスピードからすると短期間で急激に増大するがんは、手術に適さないと判断することができます。このように考えると、術前治療は患者さんのがんの性質を見極める期間としての意味をもつことがわかります。今後は、手術前にどのくらいの期間、抗がん剤治療をするべきかについても検討を行わなくてはなりません。
膵臓がんの術後の化学療法は有効である
一方、手術後の抗がん剤治療は生命予後を延長する効果があることが、すでに証明されています。日本でも、S-1(エスワン)という内服の抗がん剤を術後に約6か月用いた臨床試験が行われ、5年生存率が44%という素晴らしい成績が報告されました。このように、膵臓がんにおける術後の化学療法は世界中、どこの施設でも行われる標準治療となっています。

手術だけでは膵臓がんを治療することはできない
膵臓がんには、がんの周辺の組織を大きく切除する拡大手術が頻繁に実施されてきました。がんの周囲への広が見えていないので、これを取り残すことで手術後に再発すると信じられていたからです。しかし、「広く切除することにより生存率が向上する」という考えは幻想に過ぎませんでした。それどころか記事1『膵臓がん(膵体部がん)の手術治療-腹腔動脈合併尾側膵切除が抱える課題と今後の展望』でお話したように、術後の合併症率が上がってしまうという課題もわかってきました。ちょうどこの時期に、効果の高い抗がん剤が登場し、これまで効果があまり期待されていなかった化学療法の有効性が認識されるようになってきたのです。
手術頼みの時代から化学療法全盛の時代へ
私だけでなく多くの膵臓を専門とする外科医は、膵臓がんの治療において手術だけの時代は終わったと考えています。お話してきたように、膵臓がんにおいては効果のある抗がん剤がいくつも出てきています。膵臓がんの治療において有効な薬が登場したおかげで、生存率は以前と比べ徐々に向上してきました。また、がんの切除可能性分類という概念が提唱されるようになりました。これは、がんの進行に合わせ、切除可能と切除不能、その間のボーダーライン(境界)という分け方をします。現在、切除不能例はもちろんですが、境界病変の患者さんに対しても化学(放射線)療法を行ってから手術を行うようになっています。さらに、切除可能の病変を持つ患者さんも、術前に化学療法を行ってから手術をするという臨床試験が多数、行われています。このように考えると、膵臓がん治療はまさに化学療法全盛の時代と言えるでしょう。
超音波やCT検査による早期発見が重要である
記事1『膵臓がん(膵体部がん)の手術治療-腹腔動脈合併尾側膵切除が抱える課題と今後の展望』でお話したように、膵臓がんは初期症状に乏しい点が特徴です。かなり進行しない限り症状が現れることがないために、発見されたときには手術ができない進行がんであることが少なくありません。この対策として、私は超音波検査かCT検査をお勧めしています。超音波は身体に優しい検査ですが、これにより膵管のわずかな異常が見つけられれば、早期の状態でがんが診断できる可能性があります。CT検査は造影剤を使うことにより、多くの情報が得られますが、身体の負担はゼロではありません。いずれの検査も人間ドックでは有料のオプションですが、近親者に膵臓がんの患者さんがいる方、肥満、糖尿病、喫煙習慣などの危険因子をもっている方は、このどちらかの検査を受けることで、早期に膵臓がんを発見できるなら決して高価ではないでしょう。

膵臓がんの患者さんは互いに支えあっている
治療法からは少し離れますが、治療が難しいがんの患者さんにとって、同じ疾患の方は大きな支えになります。がんと診断されると、最初は落胆や悲しみ、恐怖が心を支配しますが、やがて、それを受け入れるようになります。そのとき、大いに助けになってくれるのが、同じ病気をもつ患者さんの仲間です。仲間から病気に対する心構えなど、多くのことを学ぶことができるので、患者さんの団体の集まりやセミナーなどには積極的に参加することをお勧めします。
がんの患者さんは、全員、がんサバイバーと呼ばれます。がんと診断された瞬間からその後ずっと、がんサバイバーとして新たな人生観を築き、より自分らしく充実した自分と出会えるとされています。膵臓がんの患者さんの団体もこのサバイバーの精神に忠実であり、共に支え助け合い、相互が強い絆で結ばれています。中には病状が悪化する患者さんがいるかもしれませんが、同じ病気をもつサバイバーとしてその経過を皆で学ぶうちに、さまざまな状況を受け入れることができるようになります。今後もサバイバーシップを養う団体として、活動を充実させていってほしいと願っています。
膵臓がん治療において手術が害になってはいけない
私は、手術が害になってはいけないと思っています。外科医として、これまで様々な手術に携わってきましたが、身体に負担の無い手術などありません。特に、記事1『膵臓がん(膵体部がん)の手術治療-腹腔動脈合併尾側膵切除が抱える課題と今後の展望』でお話した腹腔動脈合併尾側膵切除は、病巣とその周囲を限界まで切除する究極の手術です。それは同時に、手術が諸刃の剣になり得ることを意味します。そのため、どの患者さんにどの手術を提供するべきかを見極めることが非常に重要となります。繰り返しになりますが、膵臓がんの領域でも抗がん剤による治療が一定の効果を示す時代がやって来ました。外科手術は今後、化学療法と上手に組み合わせて行う、一つの重要な治療の選択肢としての役割が多くなっていくのではないかと考えています。
北海道大学大学院医学研究科外科学講座 消化器外科学分野Ⅱ 教授、北海道大学病院 消化器外科Ⅱ 科長
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
北海道大学大学院医学研究科外科学講座 消化器外科学分野Ⅱ 教授、北海道大学病院 消化器外科Ⅱ 科長
平野 聡 先生日本外科学会 外科専門医・指導医日本消化器外科学会 消化器外科専門医・消化器外科指導医・消化器がん外科治療認定医日本消化器病学会 消化器病専門医・消化器病指導医日本肝胆膵外科学会 肝胆膵外科高度技能指導医日本胆道学会 認定指導医 ICD制度協議会 インフェクションコントロールドクター
1988年北海道大学医学部卒業。外科医として複数の病院にて経験を積み、1998年には医学博士学位を取得。肝胆膵外科を専門分野とし、北海道大学病院で膵臓がんを担当する消化器外科IIの科長(教授)として、「患者は家族」をモットーに日々高度な手術治療を行っている。
平野 聡 先生の所属医療機関
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
「膵臓がん」に関連する病院の紹介記事
特定の医療機関について紹介する情報が掲載されています。
関連の医療相談が23件あります
手術後の合併症
私の父親なのですが、今月の頭に すい臓がんの手術をしました。 術後、合併症が出なければと早く退院できますよ。と言われていた矢先に液もれを、おこし合併症が出たのでと自宅に電話が来たそうです。 ご飯を食べると、液がもれるようで、現在、点滴と水、お茶しか口に出来ずに、検査づくしの毎日を過ごしている様子。 少し食べたりしている時もあるようですが、液が出たりでなかったりで、いつ治るのかと父も不安のようです。 病室にも入れませんので、本人の様子はメールでしかわからず、母もずーっとモヤモヤ状態。 術後、2週間ぐらい経ちましたが、いつになったらご飯が食べられるようになって、退院の目処がたつのでしょうか? よろしくお願い致します。
膵臓癌の再発による肝不全に伴う腹水への対応について
妻は、昨年の5月初旬にステージ1の膵臓癌が見つかり、6月に標準的外科療法として手術をしました。その後、9月末に退院し、自宅療養をしていましたが、昨年12月に腹水が溜まりはじめ、三月初旬にCT検査をし、膵臓癌が昨年12月頃に再発したことが分かりました。一度は、三月初旬に腹水を三リットル抜いて、それから蛋白質等だけ体内に戻しました。今も腹水が溜まり続けていますが、どのタイミングで再度、腹水を抜いたら良いでしょうか。または、腹水は抜かない方がいいのでしょうか。宜しくご教授下さい。
膵臓癌手術後の癌再発について
初めて相談します。私の妻は、昨年6月に膵臓癌の切除手術をしました。ステージ1でしたが、すぐには回復せず、血栓がてきたりし、血のめぐりが悪く、色々処置し9月末に退院しました。その後、12月頃から腹水が溜まり、肝不全と門脈が詰まっていたようで今月入院しCT検査の結果、膵臓癌が再発していました。担当医は、3ヶ月から1ヶ月の余命ではと言っていました。本当にそのよう余命なのでしょうか?また、セカンドオピニオンを考えた方がよろしいでしょうか?ご教授ください。宜しくお願い致します。
すい臓がんの肝臓への転移
今年の3月にすい臓がんと診断された父親についての2回目の相談になります。 抗がん剤治療を4ヶ月ほど続けていましたが、先週のCTにより肝臓への転移が見つかりました。主治医は治療方針がかわります。とおっしゃいました。今までは抗がん剤でガンを小さくしてから手術に持っていきたいとおっしゃっていたのですがそれが転移となるとできないと。その場合はどのような治療になるのでしょうか?単に延命のための治療になるということでしょうか?すい臓がん事態は2か月前と大きさに代わりはないのに転移するものなのでしょうか?肝臓への転移によって今後どのような症状があらわれるのでしょうか?4日前に胆汁を出すために入れたお腹のチューブが詰まったため緊急で入院し、その時のCT検査で転移がわかりました。今はまだ仮で鼻からのチューブで外に胆汁をだしているためそれが落ち着いたら詳しく治療方針を説明すると言われましたが、不安でご相談させて頂きました。
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「膵臓がん」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。