肝がんの治療選択肢のひとつに「肝移植」があります。しかし現在の治療法では移植後にがんが再発してしまう方もいるため「移植後にがんを再発させないためにはどのようにすべきか」という点が肝移植の大きな課題となっています。
そうしたなか、がん細胞を攻撃するナチュラルキラー(NK)細胞という免疫細胞を患者さんに点滴することで、がんの再発を予防する「NK細胞療法」が登場しています。さらに最近では特に強い抗がん作用をもつ「肝臓のNK細胞」を用いることで、がんの再発を大幅に抑制することができるという、新しい治療方法が開発されつつあります。
肝臓のNK細胞を用いた「NK細胞療法」とは、いったいどのような治療法なのでしょうか。記事1に引き続き、肝移植の研究の最前線に携わられている広島大学大学院医歯薬保健学研究科消化器・移植外科学 教授 大段秀樹先生にお話を伺いました。
肝がん治療の選択肢とは? ~肝移植の位置づけ~
「腫瘍2cm以上」では、速やかな治療の開始が必要となる
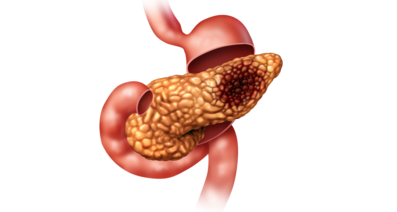
肝がんはまったく正常できれいな肝臓で突然発症することはほとんどありません。多くの場合は肝炎や肝硬変を引き起こした状態の肝細胞にがんがあらわれます。肝炎や肝硬変を発症後は、肝臓の細胞増殖が活発になり、細胞の線維化が進みます。その結果、腺腫様過形成(将来肝がんに発展する可能性が高い腫瘍の発生)がおき、それが次第にがんになっていくのです。
このように次第にがんが発生してくるため、腫瘍が小さいうちは転移の可能性は低いと考えられます。しかし一般的には悪性腫瘍が2cm以上になるとがんが包まれている膜(被膜)を破り転移を始めていきます。そのため悪性腫瘍が2cm以上になった場合には速やかに治療の開始が必要となります。
治療選択肢は「進行度」と「肝機能」で選ぶ
肝がんの治療選択肢としては下記のようなものがあります。
主な治療選択肢
外科切除(肝切除)
内科的局所療法(経皮的ラジオ波焼灼:RFA)
動脈塞栓療法(TACE)
肝移植
全身化学療法(緩和ケア)
肝がんの治療を考えるうえではがんの進行度はもちろんのこと「肝機能」も大きな要因となります。
肝機能が保たれている場合は肝臓の大きな範囲を切除することが可能なので、肝がん(腫瘍)が複数個あったとしても手術療法を検討することが可能です。
しかし肝機能が優れない場合には大きな範囲を切除してしまうと術後に十分な肝機能を保つことが難しいことから、手術療法は行えません。そのため手術以外の内科的な局所療法や動脈塞栓療法を選択することになります。
さらに肝機能が優れずがんの進行度も高い場合には、全身緩和療法(緩和ケア)や肝移植を検討していくことなります。このように肝がんの治療のなかで肝移植というのは、肝機能が優れず、がんが進行した症例のときに検討される治療法です。
移植後、がんは再発する? 再発を予防するための「ミラノ基準」とは
このように進行例の肝がんの治療とされる肝移植ですが、その治療を行ったとしても手術後がんが再発してしまう例があります。この「肝移植後の肝がん再発をどのように予防していくか」というところは肝移植治療の大きな課題になっています。
そこで「どのような状態であると移植後の再発リスクが高まるのか」という検討がなされ、1996年にはイタリアのミラノ国立癌研究所から肝移植後に再発しないと予想される臨床像(肝移植の適切な対象)を判断するための「基準」が発表されました。この基準は「ミラノ基準」とよばれており、この基準の範囲を超えた症例では、移植後のがん再発リスクが高まることが報告されています。
ミラノ基準では下記のような項目が挙げられています。
---
- 腫瘍経が5cm以下単発、または3cm以下3個以内
- 血管侵襲がない(腫瘍が肝臓の血管に食い込んでいない)
- 遠隔転移がない(ほかの臓器にがん転移がみられない)
---
こうした基準の範囲内におさまる症例であれば移植手術を行うメリットがより大きいと考えられます。
判断が難しい「ミラノ基準外」の肝がん

こうして移植後のがん再発リスクを判断するための明確な指針が示されているわけですが、実際に患者さんの状態がこのミラノ基準の範囲内におさまっているかを移植前に判断することは難しい場合があります。
現在、移植前に肝臓の状態を調べる際には主にCT検査が行われています。このCT検査の結果から腫瘍の大きさや個数、血管侵襲の有無が判断されるのですが、CT検査で肝臓の状態を完全に明らかにできるわけではありません。なかには基準内におさまるかどうか、非常に判断が難しい症例もあります。
そのためそうした症例では移植前の検査でミラノ基準内におさまると判断されても実際に手術で摘出された肝臓を調べると、ミラノ基準を超えた症例であったと判断されることもあるのです。そのためミラノ基準により移植後再発率を低下させるひとつの指針が示されたものの、移植前のCT検査では基準内におさまるかどうか判断が難しい症例もあるという現状がありました。
さらに日本では2007年に厚生労働省により定められた「生体肝移植の基準」により、下記の事項を満たせば保険適応がなされ、患者さんの医療費負担を大幅に抑えることができるようになっています。
---
- ミラノ基準を満たす
- 肝臓以外の臓器や血管への転移などがない
- 前の治療から3カ月以上経過し、1カ月以内の検査で基準内であることを確認できている
---
このように保険適応の条件にミラノ基準内であることが規定されていることから、日本では「できる限りの術前治療を行い、ミラノ基準内であると診断して保険診療で移植手術を行おう」という流れもありました。こうしたことから実際に移植手術によって摘出された肝臓を調べてみると基準外であるという患者さんがより多くなってしまったのではないかとも考えられています。
こうした現状はいまでも肝がんの移植治療における大きな課題となっています。そのため肝がんの治療では移植まえに可能な限り正確に手術適応を判断する技術や、より再発を予防していくための方法がもとめられています。
再発が課題の肝移植 ~再発を抑制する新たな可能性とは?~
そこで私たちはがん再発抑制が課題となる肝移植治療をよりよくするための研究を行ってきました。そうして現在、その新たに開発された治療方法の臨床試験が進み、近い将来には肝がんの予後が大きく変わってくる可能性が出てきています。ここからは期待が集まる新たな治療法について解説していきましょう。
再発の原因は「体内をめぐる微細ながん」
そもそも移植を行う際、ミラノ基準を超えている状態であったとしても、手術をすると判断したということであれば肝がんは他の臓器には転移していない状態です。そのためがん細胞は肝臓にとどまっているはずです。つまりミラノ基準内にあてはまる患者さんでも、あてはまらない患者さんでも、手術を行って肝臓を摘出できればがんは患者さんの体内から取り除かれているはずでしょう。それにもかかわらず、手術後に肝がんが再発してしまうのはなぜでしょうか。
その理由として、たとえCT検査を行って他の臓器への転移が確認されなかったとしても、CT検査では発見できない非常に微細ながんが体中をめぐり始めていたのではないか、ということが考えられています。そのため肝臓移植手術を行っても、微細ながんが肝臓以外の場所を巡っており、それが再発の原因になってしまうのではないかということが考えられているのです。
移植後はがんを退治する「免疫システム」が弱まっている
そしてもうひとつ、手術後に再発しやすくなってしまう原因が考えられます。
たとえがん細胞が体内に存在していたとしても体に備わる免疫システムによってがんの増殖は抑制されています。正常な方の体内でもつねにがん細胞はつくられており、そうしたがん細胞は通常、体内の免疫システムによって排除され、がんの発症には至りません。そのため肝臓を摘出したあとも体内にがん細胞が巡っているからといって、必ずがんを発症するわけではないでしょう。
ところが移植手術後は、移植の拒絶反応を防ぐために「免疫抑制剤」が用いられています。すると体内の免疫システムの能力は大幅に低下しており、体内をめぐるがん細胞を排除できなくなってしまいます。これが、移植後にがんを再発してしまう大きな要因になっている可能性があります。
免疫抑制剤は、体内の免疫システムの流れを止めてしまいます。免疫システムでは、はじめにナチュラルキラー(NK)細胞という免疫システムの最前線で働く細胞が、がん細胞を攻撃します。それをきっかけとして抗原提示細胞、T細胞、B細胞といった細胞なども加わり、体内のがん細胞を排除していきます。移植後は免疫抑制剤によって、こうした一連の免疫システムが機能しなくなることから、がんの再発につながるのです。
がん退治の最前線で働くNK細胞が、治療の鍵
このように免疫抑制剤によって免疫システムの流れが止まってしまうのですが、止まってしまうのはシステムの流れであり、一番はじめの「NK細胞によるがん細胞の攻撃」は正常に行われています。そこで、NK細胞を増やしたり、力を強めたりすることで、がん細胞への攻撃力を高めようとする方法が考えられました。これが「NK細胞療法」です。NK細胞療法を行うことで、移植後のがん再発を予防できるのではないかと考えられています。
NK細胞療法自体はすでに提唱されている治療法ではありますが、私たちはNK細胞の種類に注目しました。NK細胞はさまざまな臓器に存在していますが、興味深いことにそれぞれの臓器でNK細胞の特徴が異なることがわかっています。なかでも肝臓に存在するNK細胞は強い抗がん作用をもつことがわかっていました。これまでよくいわれていた「NK細胞療法」は血液中のNK細胞を活用していましたが、血中のNK細胞では細胞の成熟が大きく進み、抗がん作用が比較的弱まっていると考えられています。そのため肝臓由来の、最も抗がん作用を強くもつ時期のNK細胞を用いることができれば、がんをしっかりと抑制できるのではないかと予想されました。
しかし記事1「生体移植手術の流れ」でもご紹介したように、肝臓はドナーから摘出された際、一度灌流(かんりゅう:移植する臓器を臓器保存液に浸して保存すること)が行われます。実はこのとき、臓器保存液によって肝臓のNK細胞は流されてしまっていました。すると患者さんに移植された際には、抗がん作用を強くもつはずの肝臓NK細胞は少なくなってしまいます。こうしたことが移植後のがん再発リスクをより高める要因になっていると考えられたのです。
ではこの流されてしまっていたNK細胞を、流さずに採取して、活性化させたうえで患者さんの体内に投与できれば、その強い抗がん作用によってがんの再発を抑制することができるのではないでしょうか。こうして私たちは、肝臓由来のNK細胞を用いた、がん再発抑制のための治療法を考えついたのです
肝臓のNK細胞を活用 ~移植後に再発させない新たな治療法~
そこで私たちは、移植の際に流されてしまっていたNK細胞を採取して、その活性を高めたのちに、レシピエント(移植を受ける患者さん)の体内に点滴していくことで、がんの再発を抑制していこうという研究をはじめました。
移植手術で採取できるNK細胞の量は、移植のために切除された肝臓の大きさで大きくかわります。そのためこの研究では、
---
- NK細胞の点滴を患者さんに行わないグループ(24例)
- NK細胞をより多く採取・点滴したグループ(12例)
- NK細胞を比較的少なく採取・点滴したグループ(12例)
---
の3つのグループに分けて行われました。
その結果、NK細胞の点滴を受けなかったグループよりも、点滴を受けたグループでがん再発が抑制されました。さらにより多くのNK細胞を点滴されたグループは、比較的少ないグループと比較して移植後の無再発生存率が抑制されていました。つまり、NK細胞の点滴を受けたグループのほうががん再発を予防することができ、なかでもより多くのNK細胞が点滴された患者さんで、よりがんの再発を予防することができたことが明らかになりました。
ミラノ基準を超えた患者さんでも、再発抑制効果が
さらにこの研究では、それぞれの患者さんがミラノ基準を超えていたかどうかで、再発率がかわるかどうかについても検討を行いました。確認したところこの研究に参加された患者さんうち11名(45.8%)は移植前の検査でミラノ基準内と判断されていたものの、移植後の検査で「ミラノ基準外」と判断されました。そうしたミラノ基準外であった患者さんでも、NK細胞治療で再発は予防できたのでしょうか。
結果を見てみると、ミラノ基準外と判断された患者グループのうち、点滴を受けなかったグループ(7例)よりも、点滴を受けたグループ(11例)のほうが再発を抑制したことが明らかになりました。つまり移植後にミラノ基準外と判断された患者さんであっても、NK細胞治療を行うことでがん再発を予防することができることが示されたのです。これは移植後のがん再発が大きな課題である肝臓がん治療においてはとても有益な研究結果でした。
今後の展望

この研究結果が国際学会で発表されると、画期的な治療法として注目されました。現在はアメリカでこの治療方法を導入していこうという流れが強まっており、治療方法を確立するための第Ⅰ相試験が終えられ、第Ⅱ相試験の準備が進められている段階です。第Ⅰ相試験では治療施行群は全例術後無再発という結果であったため、これからの臨床研究が進んでいくことにさらに期待が集まっています。日本では、多施設での臨床研究が進み、患者さんのもとに安全なかたちでNK細胞治療が提供されていくことが期待されています。
さらに、これまでの研究の結果から、NK細胞治療はがんの再発だけでなく、手術の後の細菌感染などの予防も可能であり、術後の合併症をより抑えることが可能になるのではないかということも示唆されてきました。現在、移植後の感染症予防の目的でも第Ⅰ相試験が行われている最中です。NK細胞治療が手術後の合併症をも予防できるということが確立されれば、移植手術の肝がん患者さんだけでなく、肝切除の肝がん患者さんの治療法としても有益なものになるでしょう。
本記事の冒頭でも解説したように、肝移植は肝がんが進行した症例に適応される治療法であり、移植治療を行う患者さんは肝がん患者さんのなかでも少数の方です。肝切除の患者さんにも活用できる治療法となれれば、より多くの患者さんを救うための新たな治療選択肢となっていくでしょう。そのための研究が現在進められています。
こうした研究がさらに進んでいくことで、数年後には肝がん患者さんの予後がさらに改善されていく可能性があります。より多くの方の命を救えるよう、さらなる研究に尽力していきたいと思っています。
広島大学 消化器・移植外科学 教授
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連記事
関連の医療相談が10件あります
多尿の傾向について
よろしくお願いいたします。 まず私は双極症の既往症があり、約40年近く炭酸リチウム錠を服薬しています(1日800mg) 精神科薬の副作用による排尿困難があり、泌尿器科にも定期的に受診し、エブランチルカプセルを1日2回で30mg服用しています。 それでもともと多尿多飲の傾向があったのですが、ここ2,3ヶ月前頃から特に多尿の傾向が目立つようになり、尿器で測定してみたら、24時間で約6.4Lの排尿量がありました。 排尿時もすぐに出るわけではなく、30秒程度待っても出ずに、時間を置いて再度排尿すると出るような感じです。 炭酸リチウム錠服用ということで後天性腎性尿崩症も考えましたが、詳細は分かっていません。 この内容でお分かりでしょうか? どうかよろしくお願いいたします。
今朝背中全体とお腹が痛くなる
今朝背中全体とお腹が痛くなりました。 ほんの少しの吐き気も感じまささた。 お腹は排便前のような痛みです。 しばらくして便が出ましたが痛みは続いています。 下痢や便秘はなくいつも通りのバナナ状の便がでました。 痛みはじめて7時間経ちますが痛みの度合いは段々薄れてきました。 背中の痛みは始めはお腹の痛み由来なようでしたが、現在は動かすと痛むような筋肉痛や張り凝りの痛みに変化しています。 どんな原因が考えられますか? よろしくお願い致します。
左軟口蓋の痛み
1ヶ月前から左軟口蓋あたりがヒリヒリした痛みがあります。食後は痛みがひどくなります。落ちついている時間帯もありますがなんとなく違和感があります。消毒(歯科)や水分はしみます。2週間前に耳鼻咽喉科、一週間前に歯科口腔外科を受診しましたが、みた感じはきれいで異常ないと言われました。ただ、痛みはまだ治っていません。ハチアズレを処方されていますが、改善されている感じもないです。食事は痛くて飲み込めないといったことはなく、それより水分や食後の痛みの方が強いです。 考えられる原因、再受診の目安と受診科を教えてほしいです。
タケキャブをやめるにはどうしたらいいか。
喉の痛みがあり、逆流咽頭症の可能性があり、5ヶ月前にタケキャブを処方されました。ただタケキャブを飲むと胃が固まって膨らむ感じがあり、一度やめましたが、その時リバウンドからさらに胃が動かなくなる感じがあり、再開しています。 今は20mgを3ヶ月(やめていた期間1ヶ月)、10mgを1ヶ月弱、ファモチジンに切り替えて数日です。やっぱりリバウンドなのか、胃が膨らみ、苦しいのですが、どれくらいになると治ってきて、完全にやめられるでしょうか。 追加でアコファイドと六君子湯も処方してもらっていますが、一日中おなかが膨らみ、特に食べると苦しくて仕方がありません。
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「肝がん」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。