記事1『消化管内視鏡とは—その種類とメリット』では、診断を中心に内視鏡検査の種類やメリットをお話しました。本記事では、内視鏡を用いて消化管(食道・胃・小腸・大腸)の診断や治療をどのように行うのか詳しくご紹介します。広島大学病院の田中信治先生にお話を伺いました。
内視鏡を用いた消化管がんの診断
消化管内視鏡にはいくつかの種類と用途があります。本記事では食道、胃、小腸、大腸に関する内視鏡についてご説明します。
※以下、費用の記載にかかる出典:医科診療報酬点数表 平成28年4月版
上部消化管内視鏡検査を行う
上部消化管がん(咽頭、食道、胃、十二指腸)の診断では、上部消化管内視鏡検査を行います。消化管がんはほかの粘膜と比べて表面構造や血管の構造が不整(不規則で整っていない)です。そのため光の波長特性を利用したNBI (Narrow Band Imaging:狭帯域光観察)やBLI (Blue LASER Imaging:併用拡大観察)を用いて病変の拡大観察を行い、がんの診断に利用します。NBIやBLIは特に咽頭食道表在癌の早期発見に有用です。
消化管がんの診断では、生検組織検査(病変の一部を採取して顕微鏡で詳しく診断する)も同時に行います。検査の費用は11,400円(粘膜点墨法を行った場合は600円、拡大内視鏡機を用いてNBIやBLI観察を行った場合には、狭帯域光強調加算として2,000円)かかります。
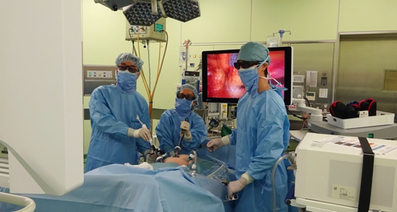
早期消化管がんの治療
内視鏡的粘膜切除術(endoscopic mucosal resection: EMR, strip biopsy)
内視鏡的粘膜切除術は、すべての消化管(咽頭・食道・胃・小腸・大腸)における、平坦な病変も含めた前癌病変やがんが適応となります。
手順と費用
生理食塩水を粘膜下層 (腫瘍の下部と周囲)に注入して人工的な隆起を形成し、腫瘍をスネア(金属の輪)で切除します。一般的な費用は88,400円です。
内視鏡的粘膜下層剥離術(endoscopic submucosal dissection: ESD)
内視鏡的粘膜下層剥離術は、早期の消化管がんに対する治療法として、全国的に普及し保険収載されている治療法です。ESD用に開発された各種デバイス (ITナイフ2、Hookナイフ、SBナイフ、Dualナイフなど) を用いて、大きな病変でも確実に一括切除できる手技です。
手順と費用
まず病変周囲にマーキング(目印をつける)をして、粘膜下層にヒアルロン酸ナトリウム等を局注し、病変を持ち上げます。次にマーキングの外側の粘膜を切開し、粘膜下層を剥離して(剥がして)病変を切除します。ESD術中に出血したり、露出血管(潰瘍表面などの露出している血管)を認めたりした場合には、凝固止血処置を行います。
一般的な費用は、221,000円です。
早期胃がんの治療
リンパ節転移がないと考えられる早期胃がんには、内視鏡によるがんの根治的治療を行っています。
絶対適応(胃がん治療ガイドラインより)
- 大きさが2cm以内
- がんが粘膜内にとどまっていると考えられる
- 病理組織が分化型といわれるがん
- 潰瘍を伴っていないもの
また最近では、大きなサイズのがんなどにも適応拡大が行われています。方法としては、先述したEMR (内視鏡的粘膜切除術)とESD (内視鏡的粘膜下層剥離術)の2つの方法があります。一般的な費用は、EMRが64,600円、ESDが183,700円です。
早期十二指腸がんの治療
十二指腸がんは、胃がんや大腸がんと比べて珍しい疾患です。十二指腸は胃よりも粘膜が薄く、内視鏡操作が難しいため、治療難易度が高いです。当科では、十二指腸がんに対する内視鏡治療も行っています(リンパ節転移を有さない病変を適応とする)。
手順と費用
方法としては前述のEMR(内視鏡的粘膜切除術)、ESD (内視鏡的粘膜下層剥離術)を用います。一般的な費用は、EMRが64,600円、ESDが183,700円です。
患者さんへのメッセージ
消化管がんの完治にはとにかく早期発見・治療が大切!
がんを完治させるための原則は、とにかく早期に発見し、治療することです。
消化管がんは、狭窄(すぼまって狭くなる状態)もしくは腫瘍からの出血などがあらわれるまでほぼ症状がないため、症状からでは早期発見が難しい疾患です。一方で、消化管がんは症状のないうちに早期発見できれば、外科的手術することもなく、内視鏡だけで根治的治療できる可能性が高いです。内視鏡機器や検査技術は日々進歩を遂げ、患者さんの負担はどんどん少なくなっています。できる限り早期に病変を発見し、身体に優しい内視鏡治療ができるよう、ぜひ内視鏡検査を積極的に活用しましょう。
JA尾道総合病院 病院長、広島大学 名誉教授、日本医学会 評議員
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
JA尾道総合病院 病院長、広島大学 名誉教授、日本医学会 評議員
田中 信治 先生日本消化器内視鏡学会 消化器内視鏡指導医日本消化器病学会 消化器病指導医日本大腸肛門病学会 大腸肛門病指導医日本内科学会 内科指導医日本消化管学会 胃腸科指導医日本炎症性腸疾患学会 IBD指導医
1984年に広島大学医学部医学科を卒業後、同大医学部附属病院内科に研修医として入局。1986年より北九州総合病院内科、広島赤十字・原爆病院内科、国立がんセンター病院(現・中央病院)内視鏡部研修医などを経て帰局。1997年、ブラジル・リオグランデ州立大学消化器科客員教授。1998年、広島大学医学部附属病院光学医療診療部助教授。2000年に同光学医療診療部部長、2007年、広島大学病院内視鏡診療科教授。2023年から現職。
田中 信治 先生の所属医療機関
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連の医療相談が10件あります
前立腺肥大症について治療(投薬・手術・慣れる等)を考えのアドバイスを下さい。
半年前に肺がん(9年前手術)の経過観察でPSA値が高いと指摘され、本日造影MRIを撮影しました。がんに関しては問題ありませんでしたが、画像で前立腺肥大(約5cm)を指摘されました。がん専門の大病院のため、詳細は泌尿器科へ紹介状を出すとの説明を受けました。 「前立腺肥大症」という言葉は聞いたことはありましたが、深く考えたことはなく、少し調べると「前立腺が卵ほどに大きくなり、尿の勢いが弱くなる・頻尿になる」とありました。今日の医師の話では、「尿の出が悪くなれば治療を検討」「頻尿はあまり関係ない」「投薬は一時的な対処で、根治には腹腔鏡手術」「大きくなるかは人それぞれ」とのことでした。 私は還暦を過ぎ、実際に尿の勢いが弱く、夜間も1〜2時間おきにトイレに行きます。ただし、加齢により排尿機能や体力が衰えるのは自然なことと考え、ある程度は受け入れてきました。老眼なら眼鏡を新調すれば済みますが、前立腺の腹腔鏡手術は身体的にも経済的にも負担が大きく、できれば避けたいと感じています。次回は来年2月に再診予定(画像検査なし)です。 AIに相談したところ、以下の回答が得られました。 ・軽症なら経過観察+薬物療法 ・生活に強い支障があれば手術 ・手術後は改善が見込めるが、加齢に伴い再肥大の可能性もある ・治療方針は「生活の質をどの程度改善したいか」で決めるのが現実的 私としては、命に直結しない限り、治療負担や予後の不確実さを考えると手術は避けたい気持ちです。今後の生活において、どのような考え方や対応が望ましいか、アドバイスをいただければ幸いです。
発熱、およびお尻や足の痛みについて
先週の火曜日あたり、お尻が痛いと言いだし椅子で打ったのだと思うのですが、食事中も途中で痛みだしたり、寝ている時もたまに痛いと言って気になっていました。今週の月曜(6日後)保育園から連絡があり、お尻が痛く座れず泣いている。発熱もあり(38℃)との事でお迎え。翌日形成外科にてお尻レントゲン撮ってもらったのですが異常なしで様子見とのことでした。帰宅後も痛みがひどそうで翌日もう一度受診したのですが変わらず。発熱の方は中々治らなず、中耳炎によくなるので今日(発熱から4日目)耳鼻科へ行ったところ中耳炎にはなっておらず、カロナールだけもらい様子見でした。帰り道で足も痛いと言うので(足が痛いも日常でもたまに言う)変だなと思いました。 歩いていてもよくすぐに抱っこというところがあるので、足が痛いのか?疲れるのか? 色々気になって、もしも癌などだったらと日々調べており、当てはまる節があったのでこちらで相談させていただきました。見解をお聞きしたいのと、かかりつけの小児科での受診で問題ないのか教えて頂きたいです。
CA-19基準値が高い
検査値が154と高く、今から精密検査の予定です。 ネットで調べると消化器系のがんの可能性高いとのことですが この検査の信頼度はどの程度でしょうか? がんの可能性があるのではと、不安な状態であります。
耳下腺癌の治療について
3年前から耳の下に腫瘍(良性腫瘍)ができ、通院及び検査をしていましたが、最近悪性の耳下腺癌と診断され、より大きな病院である奈良医大の医師を紹介され、7月に手術すると言われました。 腫瘍は、4~5cmの塊で、大きいため放射線治療も効果が期待出来ないと言われました。(細かい癌にしか効かないとの事でした) 最新治療の重粒子線治療も出来ないか医師に尋ねましたが、癌細胞と顔面神経が癒着するので、その後手の施しようが無くなるので、お勧め出来ないとの事でした。 手術すると、顔面神経切断する可能性が高いと言われました。 神経再建手術も同時にするとの話でしたが、足の筋肉と神経を移植するので、目がうまく閉じられないなど不自由な状態は解消されないとの説明でした。(元通りには回復しないし、ただ眼病予防のためにする形を整えるための手術との事) それなら手術はせずに、抗癌剤で治療を希望しましたが、医師から即却下され、手術の予約をするよう言われました。 本当に顔面神経切断する可能性が高い手術しか方法がないのでしょうか?
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「消化器がん」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。