日本において増加傾向にある大腸がんですが、手術をしてがん腫瘍をとり切れれば、治癒の可能性が高まるがんともいえます。不安ばかりを抱えずに、正しい知識を持って、しっかりと向き合って治療することが重要です。
今回は大腸がんの治療方法と手術後の生活について、焼津市立総合病院 病院長の風間 伸介先生にお話を伺いました。
大腸がんの治療方法
大腸がんは、肝臓や肺などに転移のある進行したがんであっても、検査で指摘された病変を完全に取り除く手術を行うことで、治癒の可能性が高まるといわれています。
当院では、転移がある場合、当院出身で虎の門病院に在籍されている肝臓外科の応援医師、当院 胸部外科の医師と連携して診断を行い、治療にあたります。また、がんが膀胱や子宮にまで及ぶこともありますが、その場合には、泌尿器科、産婦人科と合同で治療にあたります。
近年では、受診時にがんが広がっていて手術で対応できない場合でも、まずは抗がん剤治療や、抗がん剤治療と放射線治療を併用することで、がんを小さくしたり、広がりを抑えたりする術前治療を行うケースが出てきました。この術前治療を行うことで、手術ができる場合もあります。消化器内科や放射線科の先生と連携を密にし、治療にあたっています。
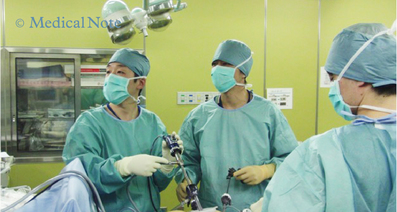
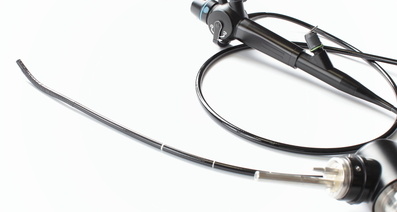
腹腔鏡下手術
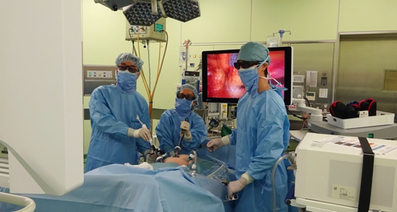
当院では、傷が小さく、痛みも少なく、回復も早い腹腔鏡下手術を積極的に導入しています。大腸がんの手術というと、お腹にメスを入れる開腹手術をイメージされる方が多いかもしれません。しかし、より早く大腸がんへの腹腔鏡下手術が導入された欧米では、進行がんに対しての長期成績が従来の開腹手術に劣らないことが報告されています。もちろん患者さんによって適した治療法は異なりますが、2025年において当院では、腹腔鏡下手術が約70%を占めていました。当院の消化器外科 大腸グループの医師1名(2026年4月時点)が、日本内視鏡外科学会の技術認定を受けて治療にあたっています。
また、2018年4月より、直腸がんに対する手術支援ロボット“ダ・ヴィンチ (da Vinci Surgical System) ”が保険適応されました。当院でも2023年よりロボット手術を保険適応で行っています。ただし、がんの進み具合や、心肺機能の状況を鑑みて、従来の開腹手術で行うこともあります。
括約筋間直腸切除(ISR)手術について

がんは腫瘍だけを取り除けばよいわけではありません。がんが周囲にも広がっているため、ある程度広く切除する必要があります。そのため、がんが肛門の近くにできてしまった場合には、括約筋や肛門を含めて切除しなくてはいけない場合があります。その場合には、排便を行うために新たな肛門をお腹に作ることになります。これが人工肛門(ストマ)です。
「人工肛門は避けたい」という思いをお持ちの患者さんは多いと思います。しかし、医療の観点では、できるだけがんを取りきりたい。その両者の思いを両立するために、括約筋間直腸切除(ISR)手術という、肛門を温存する手術が開発されてきました。括約筋間直腸切除手術は、一時的には人工肛門が必要となりますが、最終的には自然の排便を目指します。
化学療法と放射線治療について
当院では、大腸がんの抗がん剤治療は、外科と消化器内科の両方で行っています。外科では手術後に化学療法が必要となった患者さん、消化器内科では手術を行っていない患者さんが多いですが、特に外科と消化器内科で治療内容、方針などが変わることはございません。抗がん剤治療が必要となる患者さんの治療法の検討のために、カンファランスを定期的に開催し、診療科を横断して適切な治療を行える体制を築いております。
また放射線治療に関しては、放射線科医師と相談して治療方針を決定しています。
大腸がんの手術後の生活
大腸がんの再発率は、ステージによって異なります。一般的に、ステージIは約5%、ステージIIは約15%、ステージIIIは約30%で再発が起こるといわれています。
また、大腸がんの中でも直腸がんの場合、それ以外のがんよりも再発率が高いとされます。
再発の約80%は手術後3年以内に、95%は手術後5年以内に起こるといわれているため、当院ではこちらを念頭に、術後のサポートを行っております。
定期検査
再発の95%が手術後5年以内に起こることから、5年間の定期的検査が目安となります。日本の大腸癌研究会が定期的検査の方法の指針を出しており、それに従って行われます。
当院では、血液検査は3か月ごと、CT検査は半年ごと、大腸の検査は1〜2年ごとに行うことをベースにしています。
焼津市立総合病院のサポート
当院が手術後に退院してよいと考えている状態は、自宅でずっと寝ていなくてはいけない状態ではありません。退院後、ある程度は自分のことが自分でできる、自立して生活ができる状態というのを、ひとつの目安としています。そのため、退院してすぐに患者さんが元の生活に戻れるよう、サポート体制を構築しています。
また当院は、高齢の患者さんの割合が多いのも特徴です。術後の状態や、社会的事情で自宅退院が難しい患者さんに対しては、早くから地域医療連携室に介入していただき、回復期の病院や療養施設への転院も検討しています。
大腸がんの手術後には、食事の取り方に留意が必要です。こちらについては、看護師や栄養士がサポートしています。また、手術の傷への心配、就労の心配については、医師の診察のほかに、看護師による看護相談も行っています。大腸がんでは人工肛門(ストマ)が必要となることもありますが、看護師が外来での管理、相談対応を行っています。
さらに患者さんだけではなく、患者さんのご家族も含めた精神的なサポートについても、精神科と連携して行っています。手術直後だけではなく、治療の過程や再発時の精神面でのケアなどにも対応し、安心して手術前の生活に戻っていただけるよう体制を整えています。
風間先生からのメッセージ
今や日本人の2人に1人ががんにかかるとはいえ、大腸がんの手術などで入院して治療を行うことは、患者さんご本人はもちろんのこと、そのご家族にとっても重大事です。
当院では、入院から手術、そして退院後まで、身体的にも精神的にも、患者さんとご家族が安心して無事にご自宅に帰っていただけるような治療をご提供できるよう努めています。職員一丸となってサポートいたしますので、一緒に、がんに立ち向かっていきましょう。
焼津市立総合病院 病院長兼総合研修センター長
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連記事


より精緻な直腸がん手術の実践――根治性と機能温存の両立を目指して

大腸がんの特徴と検査・治療――直腸がんを中心に解説
「大腸がん」に関連する病院の紹介記事
特定の医療機関について紹介する情報が掲載されています。
- スポンサード早期消化器がんに対するESD(内視鏡的粘膜下層剥離術)とは?NTT東日本関東病院 消化管内科・内視鏡部 部長大圃 研 先生
- スポンサード消化器疾患を専門的に扱う山下病院に聞く、大腸がんの現状や病院選びのポイントについて医療法人山下病院 理事長服部 昌志 先生
- スポンサード治療と仕事の両立を支援する東北労災病院の取り組み独立行政法人労働者健康安全機構 東北労災病院 外科部長野村 良平 先生
- スポンサード高齢者でも大腸がん腹腔鏡手術は可能? ハイリスク症例にも対応する沼津市立病院沼津市立病院 第二外科部長菅本 祐司 先生
- スポンサード大腸がんの検査・治療(内視鏡治療・外科手術)における複十字病院の取り組み複十字病院 消化器外科 副院長生形 之男 先生
関連の医療相談が26件あります
胸膜腫瘍とは
大腸がんの手術をしました(ステージ3b)胸にもCTで肋骨のあいだに1.4×1.7の腫瘍が見つかり手術で切除することになりました。担当医は取ってみないとわからないとのことですが、悪性の確率はどれぐらいなのでしょうか。
大腸がん検診の結果で再検査と言われた
便潜血反応検査で血が混じっていたとの結果が出て、受診をお勧めしますとの通知を受けたのですが、すぐにでも受診すべきでしょうか?
腸閉塞の予防と対処方法
30年ほど前に大腸がんの開腹手術をしました。去年2回腸閉塞で入院しましたがいずれも1晩で治りましたが今後も再発が怖い 何か予防方法はないですか?
人口肛門について
私の母が先日、大腸癌と診断され、24日に詳しい話を家族同伴で聞いてきます。 大腸癌は2センチになっており、進行性、その他小さなポリープが少し出ているとの診断でした。 2センチの癌は肛門出口付近にでているので、人口肛門は間逃れないとのことですが、人口肛門をつけなくてもよい手術方法などあるのでしょうか?お医者様の腕にもよるのでしょうか?
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「大腸がん」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。