子宮頸がんは、肺がんや胃がんなどと異なり、20〜30歳代の若い女性や妊娠・出産が可能な世代の女性に好発するがんです。そのため、将来お子さんを希望されていたにもかかわらず、子宮頸がんにより若くして妊娠するための機能が低下あるいは消失してしまう方や、育児中のお子さんを残して亡くなってしまう方もいらっしゃいます。本記事では、現在の日本における子宮頸がんの罹患の状況と今後の見通し、子宮頸がんの予防について、和歌山県立医科大学産科婦人科教授の井箟一彦先生にお伺いしました。
日本の「子宮頸がん」の現状-毎年約1万人の女性が発症している
現在日本では深刻な少子化が社会問題になっており、いかに子どもを生みやすく育てやすい社会を作っていくか、国を挙げての対策が急がれています。その中の重要な対策の一つである「女性の生涯にわたるヘルスケア」という視点から、女性特有のがんに目を向けると、日本では2000年以降、20代・30代から40代前半といった働き盛りの若年女性や妊娠・出産可能年齢の女性に「子宮頸がん」が急増しています。現在では、毎年約1万人以上の女性が子宮頸がんを発症し、そのうち約3,000人の方が亡くなっています。
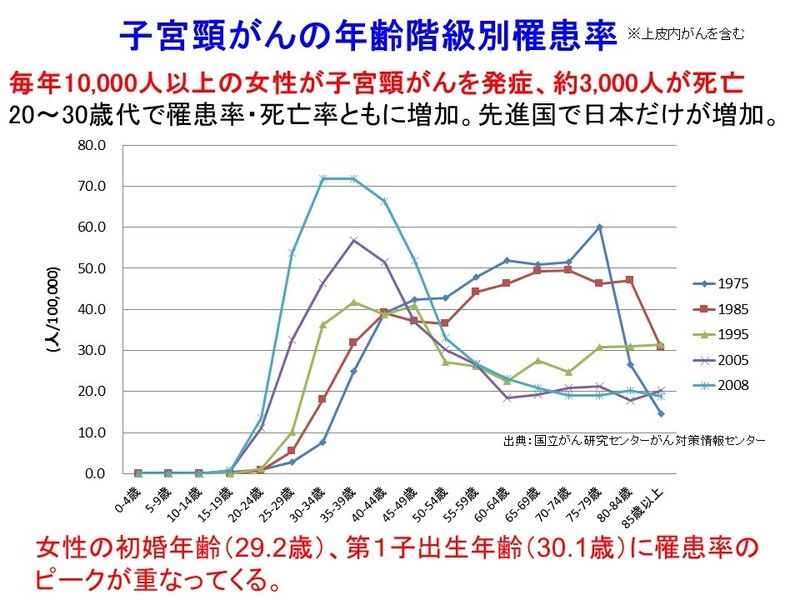
罹患率のピークは日本女性の初婚・出産年齢と重なっている
ここで注視せねばならないことは、子宮頸がんの罹患率のピークです。
日本の主要5大がん(肺がん・胃がん・大腸がん・乳がん・肝臓がん)は、乳がんを除いて50代以降の方に好発します。しかし、子宮頸がん(上皮内がんを含む)の罹患率のピークは年次推移とともに若年化しており、乳がんよりもさらに若く、30歳代がピークです(図参照)。近年の晩婚化により、このピークは日本女性の平均初婚年齢(29.2歳)と第一子出生年齢(30.1歳)に重なってきています。上述のような年齢で、子宮頸がんの根治治療として子宮全摘出手術や放射線治療、化学療法などを受けることにより、妊娠する能力そのものを失ったり、治療後の後遺症(ホルモン欠落症状、排尿障害、足のむくみ、性交障害など)で苦しむ患者さんも少なくありません。
さらに、子宮頸がんによる年齢別死亡数は、毎年39歳以下で約200人、44歳以下で約400人であり(参考:国立がん研究センターがん対策情報センター2011年データ)、若い女性が命を落としてしまうことも決してまれではありません。また、たとえ前がん病変や初期がんの段階で発見され、病巣のみを部分切除(子宮頸部円錐切除など)することにより子宮を温存できた場合でも、妊娠しにくくなったり、早産率が相対的に高くなるなど、将来の妊娠・出産に影響が出る可能性があります。
これらの子宮頸がんの現状は、若い女性の健康や生活に大きな悪影響を及ぼすばかりでなく、少子化問題を抱える日本社会にとっても非常に深刻な問題であるといえます。
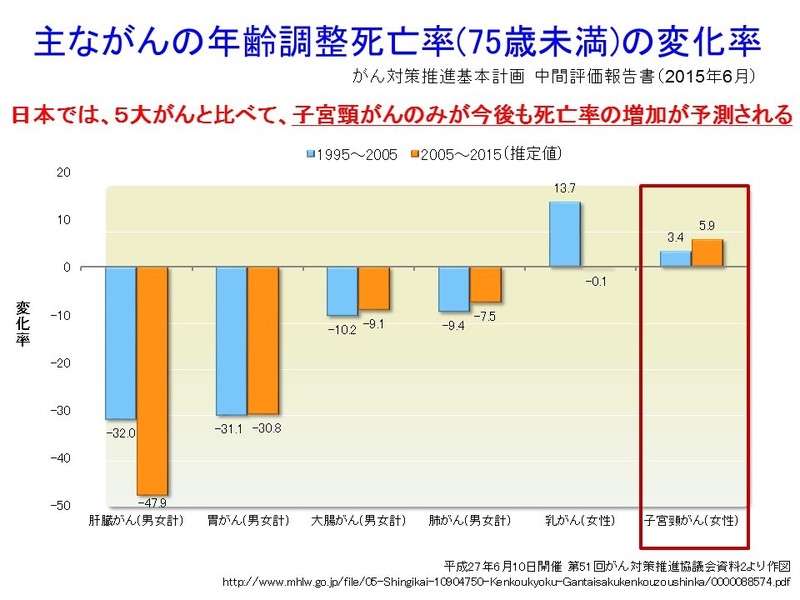
また、国のがん対策推進協議会の最新の報告によると、主要5大がんは今後死亡率が減少するか、横ばいとなる見込みが持たれていますが、子宮頸がんだけは今後も増加していくという推計結果が示されています。(図参照)
増加傾向にある子宮頸がんの原因はHPV(ヒトパピローマウイルス)
子宮頸がんの原因はHPV(ヒトパピローマウイルス)というウイルスです。HPVには非常に多くの種類がありますが、発がん性のあるハイリスク型HPVは約15種類です。そのうち16型と18型は特に発がん性が高く、子宮頸がん全体の約60〜70%の原因がHPV16型または18型となっています。その他の型のHPVも含めて、子宮頸がんのほとんど(90%以上)はHPV感染が原因です。
HPVの感染経路と誤解-読者の皆さんに知ってほしいこと
子宮頸がんに関連するHPVの感染経路は、ほぼ100%性交渉です。HPVはごくありふれたウイルスであり身近な生活環境に存在しています。性器や口などを介して男性にも女性にも感染します。またコンドームなどを用いても、感染を完全に遮断することはできないといわれています。そのため、過去に1度でも性交渉の経験がある女性ならば誰もが感染するリスクがあるといえます。前述したような日本における最近の子宮頸がんの罹患率増加の一因として、1980〜90年代以後の、若年者における性活動の活発化や初交年齢の若年化などが推測されています。しかしながら、感染しても多くの人は無症状のまま一過性の感染に終わり、健康被害はありません(後述)。
一般の方の中には「Sexual activityが高くなければ、HPVに感染しない」、「結婚まで性交渉をしなければ子宮頸がんにならない」と誤解されている方も見受けられます。しかし、Sexual activityが高くない方(例:性交渉の機会・パートナーが限られている方)でも、16型・18型などのハイリスクHPVに感染してしまうと子宮頸がんを発症する可能性はあります。
データによって差はありますが、性交渉の経験がある女性のうち50%~80%は、一生涯のうち一度はHPVの感染機会があるとされます。感染時の症状もないので、いつ感染したかわからないうちに感染機会に遭遇していることが多いのです。
ですから、感染経路は性交渉といえども、淋病やクラミジア、梅毒などの性病とは区別して考える必要があります。男女共にHPV感染は遠い世界の話ではないと認識を改めていただくことが大切です。
HPV感染から子宮頸がんに至るまで
HPVは性交渉などにより、子宮頸部の上皮の細胞に感染しますが、HPVに感染したとしても、そのうち約90%の人は一過性の感染で終わり、大抵は2年以内にウイルスが体内から排除されます(その後再度感染する可能性もあります)。しかし、残りの約10%の人は、ウイルスが排除されず持続的に感染してしまいます。これを「持続感染」といいます。感染が数年以上と長期に及ぶと、一部の人は、HPVのDNAが宿主(感染した人)の子宮頸部の細胞のDNAに組み込まれていき、やがて異形成という前がん病変が現れます。
異形成には、ウイルスが感染しただけであり、自然治癒も可能な軽度異形成から、高度病変とされる中等度異形成・高度異形成という段階があります。高度病変の一部は、数か月から数年を経て更に進行すると子宮頸がん(浸潤がん)になります。
持続感染するのは全体の約10%で、その一部のみが最終的にがんに進行すると聞くと、割合としては低いという印象を受ける方もいるかもしれません。しかし、前述のように母数となる“一般女性におけるHPV感染者”の数が非常に多いことを考えると、子宮頸がんに至る割合は決して少ない数字ではありません。事実、毎年1万人もの女性が、新たに子宮頸がんを発症しているのです。
子宮頸がんを予防するには
なぜHPV感染者のうち約10%は持続感染してしまうのか、持続感染者のうちでどのような人ががんにまで進展してしまうのか、明確な解明には至っていません。リスクファクターとして喫煙、免疫低下、ホルモン剤(ピル)内服など様々な因子が推測されていますが、生活様式に気をつけることのみによる予防は困難といえます。一方、ハイリスク型HPVの中でも、16型・18型という特に発がん性の高いHPVに持続感染した場合は、他の型のHPVに感染した場合に比べて、より浸潤がんになり易いというデータは多くあります。
ですから、子宮頸がんの罹患率を減らすには、「根本的な原因であるHPVに感染しないように予防対策を講じる」ことが肝要です。この1次予防のために先進諸国において科学的な根拠(エビデンス)をもって使用されているのが、「子宮頸がん予防ワクチン(以下、HPVワクチン)」です。
和歌山県立医科大学 産科婦人科 教授
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
和歌山県立医科大学 産科婦人科 教授
井箟 一彦 先生日本産科婦人科学会 産婦人科専門医・指導医・代議員日本婦人科腫瘍学会 婦人科腫瘍専門医・婦人科腫瘍指導医・代議員日本癌学会 会員日本癌治療学会 会員日本臨床細胞学会 会員
和歌山県立医科大学では、全ての婦人科がん患者さんに医学的根拠に基づいた説明・診療を徹底しており、患者さんとの強い信頼関係を築いている。また絨毛性疾患の取扱い規約や治療ガイドラインの確立に尽力し、全国の患者さんの相談・診療を行っている。日本産科婦人科学会のHPVワクチンに関する委員会の委員を務め、子宮頸がん予防のためのワクチンと検診に関するエビデンスに基づく医療情報の提供と啓発活動に尽力している。
井箟 一彦 先生の所属医療機関
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連記事
関連の医療相談が28件あります
腺癌の専門の病院
今日 結果を聞いて抗がん剤治療をします。と言われたが、ほかにどんな治療があるか知りたい
開腹し子宮全摘出予定
開腹し子宮全摘出予定です術後どのくらいで仕事復帰できるのか?また、車の運転はどのくらいでできるのか?
子宮頸がん
はじめまして。7月中旬くらいに子宮頸がん検診を受け、細胞診の結果が、軽度異形成となりました。そのあと、精密検査を受け今検査結果待ちです。細胞診で軽度異形成でしたが、精密検査で中度や高度異形成やガンがみつかることはありますか? 不安な日々を送っています。一応、病院の先生にはそんなに深刻なことではないからって言われましたが、凄く不安です。
子宮頚がんでも出産可能でしょうか。
大変お世話になっております。 子宮頚がんのクラス3aです。 まだ月一回の検診に行っておりません。 もし、今妊娠していたら出産は可能なのでしょうか。 万が一を考えて不安になっております。 次回の検診日が先なので、 至急回答をお願い申し上げます。
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「子宮頸がん」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。