肺にレントゲン検査では描出されないほど淡い影がある場合、手術が必要な肺がんということも、感染症などによる炎症ということもあります。このようなケースでは病気を特定することが非常に難しく、手術により実際の病変をみなければならないこともあります。このような現状を受け、三田病院の岩崎賢太郎先生は、「手術を行うならば患者さんが納得できる材料をそろえるべきである」とおっしゃいます。診断が難しい早期肺がんや小型肺がんに対し行われる気管支鏡的検査の具体的な方法と、確定診断の意義について岩崎先生にお話しいただきました。
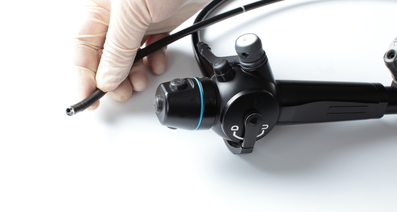
気管支鏡とはどのような器具?直径は4mmほどと細い
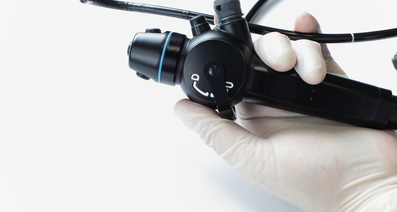
先端にカメラがついており、気管支の異常を観察できる
実際に使用される気管支鏡は、直径4mmほどと非常に細いものです。このような細い気管支鏡は、今から5~6年ほど前の2010年代初頭に臨床の現場で使われるようになりました。

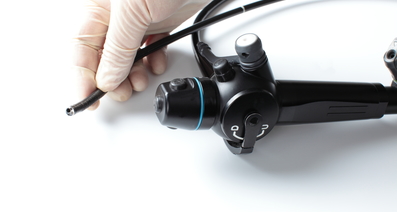
気管支鏡の先端と胃カメラの先端(細いほうが気管支鏡です)
気管支鏡の先端にはカメラがついており、組織採取などの処置を行うための穴が空いています。この穴に、目的に合わせて多様な鉗子類を入れることができます。たとえば、腫瘍組織を採取する場合は、生検鉗子と呼ばれるV字型の検査補助器具や細胞診ブラシなどを取り付けます。
検査を行なう医師は、先端のカメラにより撮影された気管支内の映像をモニターで観察しながら、がんのある病変へと気管支鏡を近づけていきます。
気管支鏡を用いた検査の具体的な方法
局所麻酔をかけて口から挿入する
気管支鏡は主にのどから挿入します。検査を行なう前にのどに局所麻酔をかけ、仰向けに寝ていただきます。気管支鏡を挿入している最中でも、通常通り呼吸することができます。ただし、検査中に声を出すことはできません。

気管支は左右に分岐した後、23回枝分かれする
口から遠い部分にできた肺がんを観察するために
気管支は左右に分岐した後、それぞれ23次元に枝分かれしています。しかしながら、気管支鏡で観察できるのは5次元くらいまでとなっており、それ以降の細い気管支に気管支鏡を進めることはできません。そのため、気管支鏡が到達できない部分(末梢肺)に異常所見がある場合は、CT画像から再構成した気管支内腔の3D画像をナビゲーションとし、病変部へと気管支鏡を近づけていきます。
VBN+EBUS-GS*と呼ばれるこの手法は、特に口から遠い部分に生じた抹消型肺がんの診断に役立ちます。
VBN+EBUS-GSとは:仮想気管支鏡ナビゲーションシステム(Virtual bronchoscopic navigation system)+ガイドシース併用気管支腔内超音波断層法(EBUS-GS:endobronchial ultrasonography with a guide sheath)
超音波気管支鏡を用いた生検
病変を観察するのではなく、生検を目的として超音波気管支鏡を用いることもあります。この手技を、超音波気管支鏡下針生検(Endobronchial ultrasound-guided transbronchial needle aspiration;EBUS-TBNA)といいます。
超音波気管支鏡下生検に使用する最もメジャーな超音波気管支鏡は、先端にバルーンがついているコンベックス型というものです。超音波により描出された病変部を針(穿刺針)で刺し、組織を採取し、病理診断を行います。コンベックス型を用いた超音波気管支鏡下生検は、主に縦隔に存在する病変からの診断に対して使用します。
このほかの生検のための気管支鏡的検査
このほかに、ごくふつうの気管支鏡の先端から小さなガイドシースを出し、腫瘍内部でプローブを出して生検を行なう方法もあります。
病変に到達すると画面に映る所見が変わるため、腫瘍に到達したと判断することができます。この検査を行なう際にも、先述の気管支内腔の3D映像を使います。
気管支鏡的検査と確定診断の重要性
診断が困難な淡い影の正体は肺がんでないこともある
レントゲンやCT画像でははっきりと判断できない淡い影のような所見がみられたとき、その正体が肺がんであることもあれば、感染症などによる炎症ということもあります。感染症の場合、経過観察をすると数か月で炎症が自然治癒し、影が消失する例もあります。そのため、たとえば既に患者さんが肺の一部を切除しており、再手術を行なうことで生活の質(QOL)が大きく低下する危険がある場合などに、患者さんの生活や性格も考慮したうえで経過観察を選ぶこともあります。
疑わしい場合は診断を待たず手術を選択するケースも
ただし、万が一淡い影の正体が肺がんであり、さらに進行も早い場合は、患者さんの生命に危険が及んでしまう危険性があります。このようなリスクを回避するために、医師や施設の考え方によっては、確定診断をつけずに手術へと歩を進めることもあります。実際に手術をしてがんでないことがわかれば幸運という考え方もあるでしょう。しかし、私個人としては患者さんが納得できるだけの材料がそろえられない場合、侵襲や精神的負担の大きい手術は行なうべきでないと考えています。なぜなら、手術とはリスクを伴うものであり、また「がんかもしれない」という状況のまま手術を受ける患者さんやご家族の緊張や不安は、言い表し難いものがあるからです。
気管支鏡的診断により適切な治療選択を
気管支鏡的診断とは、このように画像検査では描出されない影の正体を特定し、確信を持って治療選択を行なうために重要な役割を担っていると考えます。画像では見逃してしまいそうなほど淡い所見でも、気管支鏡を使って生検を行なった結果、肺がんであることがわかったというケースは実際に何例もあります。
気管支鏡的検査のリスクや合併症-安心して検査を受けて欲しい
出血や気胸が挙げられるが、頻度は交通事故に遭う確率より低い
肺がんを診断するための気管支鏡的検査のリスクは、このほかの目的で気管支鏡を用いる場合と同様に、ほとんどありません。患者さんにご説明するリスクとしては、主に出血と気胸が挙げられますが、以下に記すように頻度は交通事故に遭遇する確率よりも低くなっています。
止血措置が必要になるような出血
ブラシや鉗子で組織を採取する生検を行なうことで、肺や気管支からはわずかな出血が起こります。通常であれば出血量は少量ですが、ごくまれに出血が多くなり、バルーンや止血剤を用いた止血処置が必要になることがあります。ただし、合併症として出血が起こる頻度は0.66%(1000人に7人程度)とまれです。
肺がパンクしたような状態になる気胸
肺を覆う胸膜に傷がつき、肺がパンクしたような状態になる気胸が起こる頻度は0.4%(250 人に1人)です。気胸は起こったとしても軽いことが多く、わずかに縮んだ肺は数日安静にすることで回復していきます。ただし、もともと肺気腫をお持ちの方は、漏れてしまう空気の量が多くなる傾向があります。気胸の重症度が重い場合には、胸腔ドレナージという処置をほどこしますが、実際の臨床現場でこのような措置が必要になる方はほとんどいません。
そのほかの合併症
起こり得ると考えられる重い合併症には、気管支穿孔(穴が空くこと)があります。しかし、日本呼吸器内視鏡学会のデータによると、2010年に行われた調査では気管支穿孔の発生報告はなかったとされています。
このように気管支鏡的診断のリスクはほとんどありませんので、検査を控えている読者の方には安心してお受けいただきたいとお伝えしたいです。
将来的には検査と診断、治療を気管支鏡で行えることが理想的
現時点では肺がん診療ガイドラインにおいて、レントゲンで判断できる明らかな肺がんでも、診断が困難な微小な肺がんでも、早期がんであれば手術以外に治療の選択肢はありません(2018年3月時点)。そのため、患者さんのなかには「これほどわずかな影でも手術になってしまうのか」とショックを受けてしまわれる方もおられます。
20年先、あるいは30年先には、ごく早期の肺がんの気管支鏡的治療が可能になっていて欲しいと願っています。現在でも、たとえば0期の食道がんには皮膚切開を伴わない内視鏡的治療が行われています。将来、気管支鏡による治療が可能になれば、患者さんの皮膚に傷は残りませんし、全身麻酔のリスクを負う必要もなくなります。
ただし、「1a1期」といわれる最もステージが低い肺がんであっても、がんであると診断しないことには治療へ進むことはできません。
今後、早期肺がんの治療選択肢が広がり侵襲のない治療が可能になったとしても、その選択肢を選ぶためには、やはり診断がなされている必要があります。治療を行なうために、どのような難しい例であっても診断をつけるという大前提は、時代が進んでも変わらないと考えています。
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連記事
関連の医療相談が26件あります
ガンマナイフ治療効果について
私の治療に関する質問と言うより、治療効果そのものに対する質問です。 ガンマナイフ治療について、その効果について多数の機関が情報を載せていますが、「80%〜90%の治療効果」的な表現が多いかと思います。 大変、効果のある治療と思いますが、反面、「10%〜20%は効果が出ない。」と言う事もあるのかな?と思ってしまいます。 そこで質問ですが、 ①ガンマナイフ治療後の効果判定は治療後どのくらいで実施されるのでしょうか ②残念なことに、期待した効果が出なかった場合の治療方法はどのようなものが考えられますか? 教えて頂ければ幸いです。
高齢者のがん 治療方法について
父が肺がんで、ステージⅢ、他所への転移は見られないが、同肺内での転移は見られると診断されました。高齢のため、手術及び全身への抗がん剤治療は勧めないと医師に言われ、現在、分子標的薬の検査をしている段階です。検査入院から1か月が経ち、治療するとしても、いつから始まるかわからない状態です。本人は、咳、痰の症状以外は、元気の様子ですが、このペースで治療待ちをしていて良いのか、他の治療方法も検討した方が良いのか、教えてください。
CT検査にて、肺がんと診断されました。今後の選択肢について教えて下さい。泣
東京在住、28歳会社員です。 5日前、私の大好きな大好きな広島に住む祖父が肺癌と診断されてしまいました。毎日、涙が止まりません。遠く離れた場所でコロナの感染リスクを考えると、お見舞いに行くことすら許されず、途方に暮れながらも情報収集をしていたところ、このサービスの存在を知り、この度ご質問させて頂きました。 祖父の現在の状況は下記です。 先週、高熱を出し、病院に行きPCR検査を受けたところ陰性でした。しかし、CT検査を実施したところ肺の1/3程度の影があり、肺がんだと診断されました。 詳しい検査をするため、がんセンターの呼吸器内科に転院する予定です。 これまでの病歴として、私が知ってる限りでは、10年ほど前、肺気腫(喫煙者であったが肺気腫と診断され、そこから禁煙)になり、その後、自律神経失調症と診断され、真夏の布団の中で背中が冷たいと感じるようになり、1日のほとんどをベットで過ごすようになりました。また2.3年前には、肺炎で入退院を2回しています。 まだ不確定要素も多く、判断が難しいかとは思いますが、今回は、本当に診断結果が正しいのか?そして肺がんの場合、祖父にとって最善な治療法は何か?(外科的、内科的治療含めて)など、これからの選択肢について教えて頂きたいという一心でご連絡致しました。 祖父が、今まで通り祖母と仲良く家で暮らせる日々を取り戻してあげたいという一心で、今回ご連絡させて頂いています。どうかどうかよろしくお願いいたします。
肺がんの手術と心臓弁膜症
肺がんステージ1との診断があり、来月手術予定ですが、心電図検査で心臓に異常が見つかりました。心臓弁膜症は5段階の3との診断結果ですが、肺がんの手術には問題ないので、薬や治療等何もうけていません。本当に大丈夫でしょうか?息苦しいなどの自覚症状は昨年秋ごろから続いています。
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「肺がん」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。