2018年12月14日、『健康寿命の延伸等を図るための脳卒中、心臓病その他の循環器病に係る対策に関する基本法』が制定されました。この法律は、脳卒中や心臓病などの循環器病に対する医療を推進することを目指して提唱されたものであり、1人でも多くの循環器病の患者さんを救命できるような体制の整備が期待されています。これに先駆けて、国立循環器病研究センター病院 病院長の飯原 弘二先生を代表とする研究班(J-ASPECT Study group)は、日本脳神経外科学会、日本脳卒中学会と協力して、脳卒中の医療体制の構築に関する研究に取り組んできました。2010年、この研究の一環として、治療ガイドラインが推奨する望ましい医療と実際に行われている医療の間に見られる格差(Evidence Practice Gap)を縮小するプロジェクト“Close The Gap-Stroke”を立ち上げました。J-ASPECT Studyに参加している700以上(2019年11月時点)の医療機関に、本プロジェクトへの参加を呼びかけ、我が国の脳卒中医療の質の向上を目指す取り組みを開始しています。“Close The Gap-Stroke”が目指す脳卒中医療の変革を、飯原弘二先生に解説いただきました。
脳卒中医療の課題を見える化する
脳卒中(脳血管障害)とは、脳の血管が急に詰まったり、破れたりする病気です。前者を脳梗塞、後者を破れる血管の場所によって脳出血やくも膜下出血と呼びます。
脳卒中は要介護となる主な原因疾患のひとつで、2013年の調査によれば、介護が必要になった主な原因のうち、脳卒中が全体の5分の1以上(21.7%)を占めています(出典参照)。要介護をもたらす原因として多くの割合を占める脳卒中の医療体制を確立させることは、社会的にも重要な課題と考えられます。
脳卒中を発症した場合、速やかに治療を行わなければ、命に危険が及ぶ可能性があります。脳卒中の患者さんを救命し、後遺症少なく回復させるためには、的確な救急活動によって迅速に適切な医療機関に搬送し、エビデンスにもとづいた望ましい治療を受けるという、一連の流れが構築されていることが重要になります。そのためには、救急搬送から急性期医療機関までの脳卒中診療の実態をまず“見える化”することが大切です。
そこで、私たちJ-ASPECT Study研究班では、脳卒中医療の体制整備と質の向上を目指して、脳卒中患者さんの救急搬送と入院診療の実態を見える化し、検証し、参加施設にその結果をフィードバックすることで、施設や地域での脳卒中医療の改善に役立てていただく活動を行ってきました。
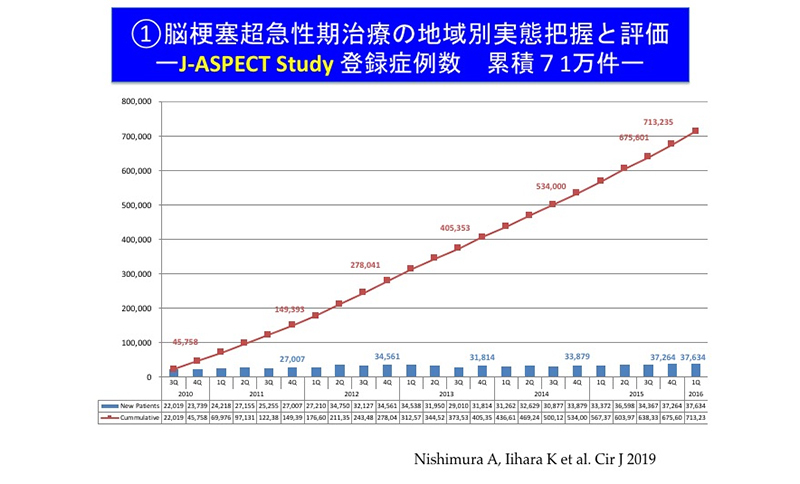
J-ASPECT Studyは、2010年に、厚生労働科学研究事業として始まりました。2020年現在まで、厚生労働省、日本医療研究開発機構、文部科学省、総務省などからの研究助成(研究代表者:飯原弘二先生)のもと、国立循環器病研究センターと九州大学に事務局をおいて、若い研究者たちと共に研究を継続しています(公的研究助成参照)。脳卒中医療の“見える化”を、医療現場の負担を抑えながら、DPCデータ(診断と提供された治療、処置の組み合わせによって、さまざまな状態の患者さんを分類するツール)を活用して、毎年、脳卒中と脳神経外科医療を受けた患者さんのデータを参加施設から収集しています。2011~2018年度の8年間に、J-ASPECT Study研究班の退院患者調査にDPCデータを提出した施設は728施設(研究参加施設一覧参照)、2010年~2016年に収集した脳梗塞の累積症例数は脳卒中でも累計91.4万(脳梗塞約71万)症例となっています(図1)。
脳卒中医療体制の変革は、世界的にその重要性が認識され、近年ますます注目を集めています。この変革の動きの中でも、“脳卒中センターの整備”と“脳卒中医療の質の向上”の2つが重要視されています(図2)。日本でも2019年に日本脳卒中学会による一次脳卒中センターの認定が始まりました。
一方、“脳卒中医療の質の向上”については、これまでまだ全国的な系統立った取り組みは十分されていませんでした。このため、脳卒中医療の“均てん化*”については、世界的にまだ課題が残されていることが知られています。
*医療の均てん化:いつ、どの地域の医療施設を受診してもまったく同じ医療が受けられること。

これまで日本全体として見た場合に、脳卒中の重症度や治療の成績がどのように推移しているのか、明らかではありませんでした。しかし、最近の私たち研究班の成果として、急性期脳梗塞の患者さんの重症度と入院死亡率が年々減少していること、血栓を溶かす薬(rt-PA静注療法)を使用した治療や血管の中から血栓を回収する血管内治療が年々増加していることが、全国レベルで初めて明らかとなりました(文献2)。ただし、望ましい脳卒中医療の全国的な普及については、依然として課題が残されています。
脳卒中の医療の質の向上を目指す“Close The Gap-Stroke”とは
脳卒中の医療の質は、一般的に治療ガイドラインに沿った望ましい治療を、施設がどの程度遵守しているかによって、評価することができるとされています。この脳卒中の医療の質を全国レベルで改善しようとする取り組みが、今回お話しする“Close The Gap-Stroke”です。

通常、脳卒中医療は、脳卒中治療ガイドラインにもとづいて実施されます。また、新しい治療法の効果がエビデンスとして広く認められると、ガイドラインが改訂され、推奨される治療法が変わります。しかし、新しく示されたエビデンスにもとづく治療法が、すぐに医師の行動や患者さんの治療に直結するわけではなく、エビデンスの証明された医療と実際の現場で行われている医療には、ある程度のずれが生じているという現状があります(Evidence-Practice Gap)。“Close The Gap-Stroke”は、このEvidence-Practice Gapを“見える化”して、J-ASPECT Study参加施設が自発的にそのギャップを解消することを目指した取り組みなのです。
ガイドラインにもとづいた脳卒中医療の遵守率を測る評価指標“Quality Indicator”
医療の質を評価する指標には、“ストラクチャー(構造)指標”、“プロセス(過程)指標”、“アウトカム(結果)指標”の3種類があります。“ストラクチャー(構造)指標”とは、施設や設備の構造に加えて、人的な資源、たとえば、関連学会の専門医が常勤しているかなどを指します。“プロセス(過程)指標”とは、診療ガイドラインで推奨されている、患者さんに提供されるべき、ベストプラクティスを指標として定めたものです。“アウトカム(結果)指標”とは、患者さんの病気が治ったのか(入院死亡率など)などの医療の結果や、再入院率などの避けるべき結果をどの程度防ぐことができているかを指します。
従来の医療の質の評価は、我が国の病院機能評価のように、ストラクチャーの評価が中心でした。私たちの研究班では、脳卒中医療の“ストラクチャー(構造)指標”として、25項目を選び、その合計点を包括的な脳卒中医療の構造指標“CSCスコア”と定義しました(表1*)。これまでに、私たちは施設のCSCスコアが高いことが、脳卒中患者さんの入院死亡率の低減に関係することを報告しています(文献12)。
【Side Memo:包括的脳卒中センター(CSC)スコア】
米国ブレインアタック連合が提唱した包括的脳卒中センターの推奨項目の中から、J-ASPECT研究班で25項目を選んだものが、“CSCスコア”です。施設が各項目を充足していれば1点を与え、スコアを計算し、最大25点となります。CSCスコアは、全脳卒中、虚血性脳卒中、脳内出血、くも膜下出血の院内死亡率に影響することが報告されました(文献12)。このスコアリングシステムのコンテンツ、構成、予測妥当性はすでに報告されています(文献7)。

*表1:Components of a CSC(Alberts MJ, Latchaw RE, Selman WR, Shephard T, Hadley MN, Brass LM, et al. Recommendations for comprehensive stroke centers: a consensus statement from the Brain Attack Coalition. Stroke 2005; 36: 1597-1616)において合致する要素を合計して算出
(J-ASPECT研究公式サイトCSCスコア)

2020年時点で最新の私たちの取り組みであるClose The Gap-Strokeにおいて、特に重視しているのが、プロセス(過程)指標です。まず私たちは、日本医療研究開発機構(AMED)の研究事業として、日本の脳卒中医療のプロセス指標について、脳卒中のQI(Quality Indicator:評価指標)*を、欧米の“一次脳卒中センター”と“包括的脳卒中センター”を念頭において作成しました(文献3)。
一次脳卒中センターとは、急性期脳梗塞に対するrt-PA静注療法を常時的確に行える施設を指します。日本でも2019年に、日本脳卒中学会により約900施設が認定されています。包括的脳卒中センターとは、急性期脳梗塞に対するrt-PA静注療法以外に、血管内治療や一定水準を満たす外科治療などを常時的確に実施できると日本脳卒中学会が認定した施設を指します。
“Close The Gap-Stroke”研究に参加していただいた病院に、これらの評価指標をどの程度、遵守できているかを、研究班で年ごとに算出して、その結果を報告することにしています。参加施設は、自施設の指標の遵守の程度を、全国の他施設の結果と比べることで、どの部分を改善したらよいのかが一目で分かる仕組みになっています(ベンチマーク、図4)。
*QI:エビデンスに基づいた医療をどれだけ実践しているかを測定するための指標

“Close The Gap-Stroke”Quality Indicator(QI)における29項目の内容
【脳卒中のQuality Indicator】
- 一次脳卒中センターに関する脳卒中QI
- 包括的脳卒中センターに関する脳卒中QI
“Close The Gap-Stroke”では、脳卒中医療におけるプロセス指標として、“発症3.5時間以内に来院した脳梗塞患者に対し、来院後25分以内にCT/MRIが施行されている”“脳梗塞またはTIA*の患者に対し、発症48時間以内に抗血小板療法が施行されている”など、計29項目**のQIを用いて、参加された医療機関の脳卒中医療の評価指標の遵守率を測定します。これにより、推奨されたエビデンスに基づいた医療を参加医療施設がどの程度実施(プラクティス)しているかを見える化することができます。
*TIA:一過性脳虚血発作
**29項目: 一次脳卒中センターに関する脳卒中QI17項目、包括的脳卒中センターにおける脳卒中QI12項目、計29項目


【Side memo:脳卒中医療のデータを集める方法としてのDPCの活用】
各施設の脳卒中医療に関するデータを集める方法のひとつとして、DPCデータの活用が挙げられます。DPCデータからは、患者さんに行った診療行為の時期、内容、程度を時系列で把握することができます。
脳卒中医療の評価指標を継続的に収集する“Close The Gap-Stroke”プログラムの開発とパイロット研究
脳卒中医療の現場は”時間との戦い”と言われます。脳卒中医療の質の改善を継続的に行うには、多忙な臨床現場の負担を最小限にする必要があると考えました。DPCデータを用いた私たちの研究が2010年から継続できているのも、医師の負担を最小限にしているからだと思っています。残念ながら、先ほどお示しした評価指標の多くは、DPCデータだけでは算出することは困難でした。たとえば、DPCデータには、診療行為の実施時間や3か月後の患者さんの状態に関するデータは含まれていません。
そこで研究班では、せっかく提供していただいたDPCデータを最大限に活用して、参加施設の負担を最小限にしようと考えました。提供いただいたDPCデータを最大限活用し、不足しているデータのみ入力をお願いすることで、持続可能性の高い評価指標の収集が可能となるかもしれません。2018年に1回目のパイロットスタディー*を行い、2020年1月現在は解析結果を公表する段階にきており、現在2回目の調査を実施しています。
*パイロットスタディー:初期段階に行われる小規模な予備研究

一連の研究により、脳卒中で倒れた患者さんが救急搬送されてから退院するまでの各ステップにおいて、ガイドラインにもとづいた医療をどれほど実施しているのかを収集・分析・数値化し、各施設の“医療の質”を評価することが可能と考えています。そして、そのデータを各施設にフィードバックすることにより、各医療機関の脳卒中医療の課題を発見し、それに対する改善策を構築していくことを期待しています。
さらに、今後はガイドラインにもとづいた医療の遵守率の低い地域や診療のステップに対して介入を行い、脳卒中医療の提供体制の構築を目指していきたいと考えています。
J-ASPECT Study,“Close The Gap-Stroke”の協力施設一覧
脳卒中医療提供体制の向上を目指すJ-ASPECT Studyにおける研究の協力病院の一覧および地図情報は、以下のページに掲載されています。
https://j-aspect.jp/sisetsumap.php
飯原弘二先生からのメッセージ——日本の脳卒中医療の現状と課題を“見える化”し、世界に発信する
日本でこれまで系統的にされてなかった脳卒中医療のプロセスを正しく評価し、課題をみつけ、自発的に脳卒中医療を現状よりも改善する取り組みは、大変なことかもしれません。そのなかで、多くのJ-ASPECT Study参加医療機関が、この新しい取り組みに参加していただきましたことに、研究代表者として深く感謝しています。
法律で制定されたように、脳卒中の克服は、日本の医療における大きな課題の1つです。これまでに説明した“脳卒中医療の変革”に向けた全国的な取り組みに、多くの医療機関にご参加いただきました。私たちは関連学会と力を合わせて、これからの日本の脳卒中医療を改善するお手伝いをさせていただきたいと考えています。
これからも日本全体で患者さんにとってよりよい脳卒中医療を提供していくため、多くの医療機関と、現場で活躍する医師の協力のもと、本研究を推進していき、世界中に向けてエビデンスを発信していきたいと考えています。
最後に、2020年1月現在の私たちの最新の取り組みをご紹介したいと思います。
これまで、医療の結果の評価は、医療者の評価をもとにしていました。しかし最近では、患者さんの生活の質(Quality of life:QOL)や健康の改善の度合いをもとにした評価(Patient Reported Outcome)が注目されています。私たちは、QOL尺度や患者満足度のような脳卒中患者さんの健康の改善の度合いを、スマートフォンなどを用いて、患者さんご自身に報告していただくソフトウェアの開発を、日本医療研究開発機構と厚生労働省の研究事業の一環として進めています。
脳卒中という病気をご経験された多くの患者さんに、ぜひ本研究にご参加いただき、ご自身の生活が、発症後どのようになったか、健康の度合いをぜひ私たちにお伝えください。きっと今後の脳卒中医療の質の評価と改善に、大きな貢献をされることと信じています。どうぞよろしくお願い申し上げます。
【J-ASPECT Studyから発表された論文】
1.Effect of case volume and comprehensive stroke center capabilities of patient outcomes after clipping and coiling for subarachnoid hemorrhage. J Neurosurg 2020 (in press)
2.National trends in outcomes of ischemic stroke and prognostic influence of stroke center capability in Japan, 2010-2016.Int J Stroke. 2019 Oct 25:1747493019884526. doi: 10.1177/1747493019884526.
3.Development of Quality Indicators of Stroke Centers and Feasibility of Their Measurement Using a Nationwide Insurance Claims Database in Japan- J-ASPECT Study -. Circ J. 2019 Oct 25;83(11):2292-2302. doi: 10.1253/circj.CJ-19-0089. Epub 2019 Sep 26. PubMed PMID: 31554766.
4.The Influence of Age on the Outcomes of Traumatic Brain Injury: Findings from a Japanese Nationwide Survey (J-ASPECT Study-Traumatic Brain Injury). World Neurosurg. 2019Oct;130:e26-e46. doi: 10.1016/j.wneu.2019.05.140. Epub 2019 May 24. PubMed PMID: 31132488.
5.Comparing intracerebral hemorrhages associated with direct oral anticoagulants or warfarin. Neurology. 2018 Mar 27;90(13):e1143-e1149. doi: 10.1212/WNL. 0000000000005207. Epub 2018 Feb 28. PubMed PMID: 29490916; PubMed Central PMCID: PMC5880631.
6.Effect of treatment modality on in-hospital outcome in patients with subarachnoid hemorrhage: a nationwide study in Japan (J-ASPECT Study). J Neurosurg. 2018 May;128(5):1318-1326. doi:10.3171/2016.12.JNS161039. Epub 2017 May 26. PubMed PMID: 28548595.
7.Development and validation of a score for evaluating comprehensive stroke care capabilities: J-ASPECT Study. BMC Neurol. 2017 Feb 28;17(1):46. doi: 10.1186/s12883-017-0815-4. PubMed PMID: 28241749; PubMed Central PMCID: PMC5330137.
8.Status and Future Perspectives of Utilizing Big Data in Neurosurgical and Stroke Research. Neurol Med Chir (Tokyo). 2016 Nov 15;56(11):655-663. Epub 2016 Sep 27. Review. PubMed PMID: 27680330; PubMed Central PMCID: PMC5221776.
9.Current Trends and Healthcare Resource Usage in the Hospital Treatment of Primary Malignant BrainTumor in Japan: A National Survey Using the Diagnostic Procedure CombinationDatabase (J-ASPECT Study-Brain Tumor). Neurol Med Chir (Tokyo). 2016 Nov15;56(11):664-673. Epub 2016 Sep 27. PubMed PMID: 27680329; PubMed Central PMCID: PMC5221777.
10.Prehospital antiplatelet use and functional status on admission of patients with non-haemorrhagic moyamoya disease: a nationwide retrospective cohort study (J-ASPECT study). BMJ Open. 2016 Mar 15;6(3):e009942. doi: 10.1136/bmjopen-2015-009942. PubMed PMID: 27008684; PubMed Central PMCID: PMC4800148.
11.Kamitani S, Nishimura K, Nakamura F, Kada A, Nakagawara J, Toyoda K, Ogasawara K, Ono J, Shiokawa Y, Aruga T, Miyachi S, Nagata I, Matsuda S, Miyamoto Y, Iwata M, Suzuki A, Ishikawa KB, Kataoka H, Morita K, Kobayashi Y, Iihara K. Consciousness level and off-hour admission affect discharge outcome of acute stroke patients: a J-ASPECT study. J Am Heart Assoc. 2014 Oct 21;3(5):e001059. doi: 10.1161/JAHA.114.001059. PubMed PMID: 25336463; PubMed Central PMCID: PMC4323811.
12.Iihara K, Nishimura K, Kada A, Nakagawara J, Ogasawara K, Ono J, Shiokawa Y, Aruga T, Miyachi S, Nagata I, Toyoda K, Matsuda S, Miyamoto Y, Suzuki A, Ishikawa KB, Kataoka H, Nakamura F, Kamitani S. Effects of comprehensive stroke care capabilities on in-hospital mortality of patients with ischemic and hemorrhagic stroke: J-ASPECT study. PLoS One. 2014 May 14;9(5):e96819. doi: 10.1371/journal.pone.0096819. eCollection 2014. PubMed PMID: 24828409; PubMed Central PMCID: PMC4020787.
13.Nishimura K, Nakamura F, Takegami M, Fukuhara S, Nakagawara J, Ogasawara K, Ono J, Shiokawa Y, Miyachi S, Nagata I, Toyoda K, Matsuda S, Kataoka H, Miyamoto Y, Kitaoka K, Kada A, Iihara K; J-ASPECT Study Group. Cross-sectional survey of workload and burnout among Japanese physicians working in stroke care: the nationwide survey of acute stroke care capacity for proper designation of comprehensive stroke center in Japan (J-ASPECT) study. Circ Cardiovasc Qual Outcomes. 2014 May;7(3):414-22. doi: 10.1161/CIRCOUTCOMES.113.000159. Epub 2014 May 13. PubMed PMID: 24823957.
14.Iihara K, Nishimura K, Kada A, Nakagawara J, Toyoda K, Ogasawara K, Ono J, Shiokawa Y, Aruga T, Miyachi S, Nagata I, Matsuda S, Ishikawa KB, Suzuki A, Mori H, Nakamura F; J-ASPECT Study Collaborators. The impact of comprehensive stroke care capacity on the hospital volume of stroke interventions: a nationwide study in Japan: J-ASPECT study. J Stroke Cerebrovasc Dis. 2014 May-Jun;23(5):1001-18. doi: 10.1016/ j.jstrokecerebrovasdis. 2013.08.016. Epub 2013 Oct 6. PubMed PMID: 24103675.
【J-ASPECT Studyに関連した公的研究費、硏究代表者 飯原弘二】
1.厚生労働科学研究費補助金 循環器疾患・糖尿病等生活習慣病対策総合研究事業 「包括的脳卒中センターの整備に向けた脳卒中の救急医療に関する研究」(J-ASPECT Study)(平成22~24年度)
2.総務省消防防災科学技術研究推進制度 「救急搬送の予後向上に向けた医療機関との情報の連結に関する研究」(平成23~25年度)
3.科学研究費助成事業 基盤研究B「DPC情報を用いた脳卒中大規模データベースによるベンチマーキングに関する研究」(平成25~28年度)
4.厚生労働科学研究費補助金 循環器疾患・糖尿病等生活習慣病対策総合研究事業 「脳卒中急性期医療の地域格差の可視化と縮小に関する研究」(平成25~27年度)
5.日本医療研究開発機構研究費 循環器疾患・糖尿病等生活習慣病対策実用化研究事業「脳卒中を含む循環器病対策の評価指標の開発に関する研究」(平成27~28年度)
6.日本医療研究開発機構研究費 循環器疾患・糖尿病等生活習慣病対策実用化研究事業 (平成28~29年度)「脳卒中を含む急性循環器疾患の救急医療の適確化をめざした臨床指標の確立に関する研究」
7.厚生労働科学研究費補助金 循環器疾患・糖尿病等生活習慣病対策総合研究事業 「脳卒中の医療体制の整備のための研究」(平成28~30年度)
8.日本医療研究開発機構研究費 循環器疾患・糖尿病等生活習慣病対策実用化研究事業「脳卒中を含む循環器病対策の評価指標に基づく急性期医療体制の構築に関する研究」(平成29~令和元年度)
9.科学研究費助成事業 基盤研究B「脳卒中のLearning Healthcare Systemに関する研究」(平成30~令和3年度)
10.厚生労働科学研究費補助金 政策科学総合研究事業(臨床研究等ICT基盤構築・人工知能実装研究事業)「Precision medicineの確立に資する統合医療データベースの利活用に関する研究」 (令和元~2年度)
11.日本医療研究開発機構研究費 循環器疾患・糖尿病等生活習慣病対策実用化研究事業「脳卒中のQOLと医療経済評価法の開発に関する研究」(令和元~2年度)
国立循環器病研究センター病院 病院長
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
関連記事


脳血管障害の手術を選択する際のポイントについて

急性期脳梗塞の血行再建治療とは? 後遺症を軽減するために
「脳卒中」に関連する病院の紹介記事
特定の医療機関について紹介する情報が掲載されています。
関連の医療相談が12件あります
昨日から続くめまいと頭痛
昨日の朝から、急にめまいがして、立っているとバランスがうまく取れないことがあります。左側に傾いて倒れてしまいそうになります。また、後頭部に鈍痛があります。前兆がどうかわかりませんが、一昨日の夜、耳鳴りがしていました。 すぐ病院に行った方が良いですか?行くとしたら、何科がよいでしょう?
虫歯が原因で脳梗塞や心筋梗塞
虫歯が原因で脳梗塞や心筋梗塞になることはありますか?教えてください。
脳梗塞による右半身麻痺による内臓機能低下の可能性について
12/31に脳梗塞を発症し右半身麻痺(上下肢とも)になり、右半身に浮腫が出ています。 家族が言うには、麻痺に伴って内臓機能が低下しているため浮腫が起きていて、脳卒中も2回目(10年以上前に脳卒中で左半身半麻痺)なので、この状態からは数ヶ月以内に亡くなる方が殆どだと言われました。 リハビリで2時間ほど車椅子にのったりしているので、このままいけば回復していくと思っていたのですが、浮腫が出たりすると、現状かなり命の危険が高いのでしょうか。
回転性の目眩
夜、寝ている時は回転性の目眩、椅子に座ってる姿勢の時は、右側に回転し滑り落ちるような目眩がたまに起きます。 車の運転の時にもこういった目眩が起きる可能性はありますか? 気になるので早めに受診したいです。 この場合は何科になりますか?
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「脳卒中」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。