息切れや動悸などの症状を伴う「心臓弁膜症」。年のせいだと見過ごされがちですが、日本国内の65歳以上の潜在患者数は推計400万人、75歳以上では約10人に1人が患っているといわれています。2026年3月26日、エドワーズライフサイエンス合同会社は「心臓弁膜症の診療における患者さんと医師のコミュニケーション」をテーマにメディアラウンドテーブルを開催。心臓弁膜症診療における医師・患者間の対話の重要性、双方が抱える困難さ、よりよいコミュニケーションのためのヒントについて講演とディスカッションが行われました。その内容をダイジェストでお伝えします。
<ゲストスピーカー>
- 出雲 昌樹先生(聖マリアンナ医科大学 循環器内科 教授/聖マリアンナ医科大学病院 循環器内科 診療部長)
- 寺田 恵子さん(一般社団法人 心臓弁膜症ネットワーク 理事)
心臓弁膜症は心不全の一歩手前の状態
はじめに出雲 昌樹先生より「心不全予防のための心臓弁膜症治療――治療検討におけるコミュニケーションの重要性」というテーマでお話がありました。
出雲先生:
超高齢社会を迎える日本では、心不全による死亡者数が年々増加傾向にあります。心不全は何らかの異常で心機能が低下して全身に血液を十分に送り出せない病態を指し、その背景には必ず原因となる病気があります。その原因として最も多いのが虚血性心疾患、次いで多いのが「心臓弁膜症」で、心不全の約5人に1人には心臓弁膜症があるとされています。
なお、心不全はステージA・B・C・Dの4段階に分けられ、心臓弁膜症がある方はステージBの「前心不全」とされます。症状はなくても心臓弁膜症があるだけで、すでに心不全の入り口に立っていることになるのです。心不全の症状が出現してステージCになると、その後はよくなったり悪くなったりを繰り返しながら、身体機能が徐々に低下していく経過をたどります。そのため、心臓弁膜症を指摘されている場合は、ステージCへの移行を防ぐために適切な治療を受けることが重要です。

見過ごされやすい心臓弁膜症――「息切れ」感じたら医師に伝えて
出雲先生:
心臓弁膜症は、左心房、左心室、右心房、右心室という心臓の4つの部屋の扉の役割を果たす僧帽弁、大動脈弁、三尖弁、肺動脈弁のいずれかに異常をきたす病気です。弁が正常に機能していれば血液の流れは一方向に維持されますが、心臓弁膜症では弁が狭くなって血液が流れにくくなったり、弁がうまく閉じず血液が逆流したりします。高齢になるにつれて有病率は上がる傾向にあり、65歳以上の方の潜在患者数は推計で約400万人、75歳以上では約10人に1人が心臓弁膜症であるといわれています。
心臓弁膜症の代表的な症状は、息切れ、動悸、胸の痛み、失神などですが、その中でも特に多い息切れの症状は「年のせい」と見過ごされがちです。病気によるものと認識されづらいため、息切れを感じていても受診しなかったり、ほかの病気で通院している場合でも医師には話さなかったりする方が多いのが実状です。限られた診察時間のなかで医師のほうから聞き出すのも難しく、心臓弁膜症の発見のきっかけをつかみにくいといえます。また、症状を自覚していないケースが多いことも、診断につながりづらい要因です。

出雲先生ご講演資料
医師とのコミュニケーションで自分に合った治療を見つける
出雲先生:
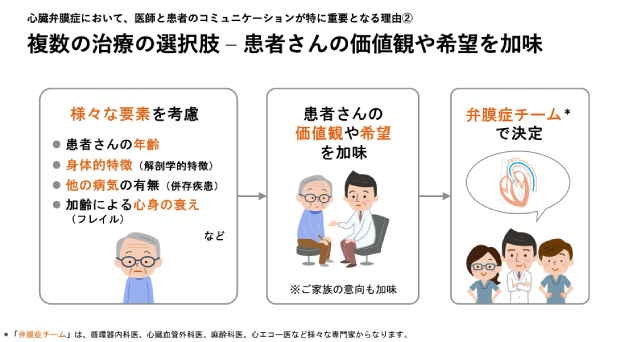
心臓弁膜症は軽症〜中等症であれば薬で症状を和らげる治療を行いますが、重症化した場合は悪くなった弁を修復したり、交換したりする治療が必要です。治療には、開胸手術による治療のほか、足の付け根などから細い管を入れて行うカテーテル治療もあります。複数の選択肢がある中でどのような治療を行うかを決めるには、患者さんの状況(年齢、身体的特徴、他の病気の有無、加齢による心身の衰えなど)に加えて、患者さん自身がどのような治療を求めているのか、どのような人生を望んでいるのか――などの価値観や希望が非常に大切です。高齢の患者さんであればご家族の意向も重要です。それらを踏まえて循環器内科医、心臓血管外科医、麻酔科医、心エコー医などからなる「弁膜症チーム」で治療法を検討していきます。
また、心臓弁膜症は治療が遅れると治療後の予後が悪くなるというデータもあるため、治療のタイミングを逃さないことも大切です。しかるべきタイミングで、その方にふさわしい治療を納得して受けていただくために、患者さんと医師が日頃からコミュニケーションを取り、信頼関係を築くことが大切だと考えています。
出雲先生ご講演資料
症状があっても半数弱しか受診していない現状
次に、エドワーズライフサイエンス合同会社で実施した「治療のコミュニケーションに関する医師・患者の意識調査」の結果が共有されました。
調査対象は65歳以上の生活者1,620人(健康な方:648人、息切れ・動悸・胸の痛み経験者:972人)と循環器内科医70人です。期間は2025年11月15日〜12月15日で、全国インターネット調査で実施しました。
まず、生活者全体に対して「病気になった際にリスクが高いと思う臓器」を選択式で質問したところ「心臓」と回答した方が最も多く、また心臓弁膜症の認知度は96%と非常に高い結果が出ました。一方で、心臓弁膜症が「加齢による症状と間違いやすく自覚しづらい病気」であることを理解している方は30~40%台にとどまっています。
次に、症状を経験した方に息切れや動悸、胸の痛みを自覚したときに受診したか聞いたところ、受診したと答えた方はいずれの症状についても50%以下でした。受診しなかった理由としては、「一時的なものだと思った」「年のせいだと思った」という回答が多く、症状を病気によるものと認識できていないため受診に至っていないことが分かります。
医師・患者双方がコミュニケーションに難しさを抱える
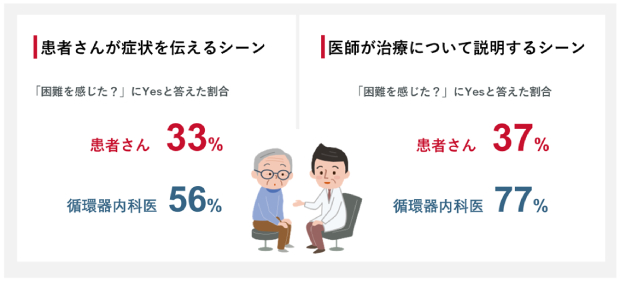
続いて、受診経験のある生活者(患者さん)と医師にコミュニケーションについて尋ねました。患者さんから医師に症状を伝える場面では、患者さんの33%、医師の56%が何らかの困難を感じたと答えています。患者さんからは「症状をうまく説明できなかった」という回答が最も多く、医師からは「医学的な情報や症状の経過を正確に聞き取ることが難しかった」といった声が聞かれました。
さらに、医師から患者さんに治療について説明する場面で困難を感じたと回答したのは、患者さんで37%、医師で77%という結果が出ています。患者さんからは「自身の病状の重さを把握できなかった」という声が多く、医師からは「高齢者の患者さんでは詳細な聞き取りや記憶が難しく、どの程度理解できたかを確認しづらかった」といった声がありました。
今回の調査では、心臓弁膜症の症状について理解が十分に進んでいないこと、患者さんと医師の双方がコミュニケーションに難しさを抱えていることが分かりました。心臓弁膜症の診療をより円滑に進められる環境づくりのため、両者のコミュニケーションを支援するさらなる取り組みが重要であることが示唆されました。
エドワーズライフサイエンス合同会社 調査結果
よりよいコミュニケーションに向けて――医師・患者双方の視点から
この調査結果を受けて、医師・患者間における相互コミュニケーションの重要性をテーマに、出雲 昌樹先生と寺田 恵子さんによるディスカッションが行われました。寺田さんは10代の頃に発症した膠原病(こうげんびょう)で定期的に受診をしているなかで心臓に違和感を覚え、主治医に相談し検査をしたところ2019年に心臓弁膜症の1つである大動脈弁閉鎖不全症と診断されました。現在は降圧薬を服用しながら経過観察を続けています。

出雲先生:
コミュニケーションに困難さを抱えている患者さん・医師が多い理由の1つには、医学教育の過程において、コミュニケーションに関する「教育」の不足があると考えています。医学教育ではどうしても学問が重視されがちですが、これからはコミュニケーションについても学べる機会を増やしていくことが大切ではないかと思います。また、調査結果にもありましたが、やはり高齢の患者さんではよりコミュニケーションに難しさを感じることが多々あります。治療に対して本当に理解と納得をしてくれているのだろうかなど、日々私も悩み工夫しながら診療にあたっています。
寺田さん:
私は膠原病の通院で医師と思うようにやり取りできない期間が長かった経験から、医師との関係性を築くにはある程度の時間を要するのかなと感じています。また過去に循環器内科で「最近調子どうですか?」と聞かれたときに、ちょうど忙しくて疲れが溜まっていたので「最近睡眠不足で……」と答えたところ「心臓のことを教えてください」と言われてしまったことがあり、今ある不調をどこまで話すか迷った経験があります。
出雲先生:
患者さん1人あたりの診療時間が限られている現状で、そうしたコミュニケーションをとってしまう医師は残念ながら少なくないと思います。しかし、患者さんのお話には病気に関わるさまざまなヒントが隠されていると思うので、私は待ち時間に今日話したい内容を紙に書いていただき、その紙を見ながらお話を聞くようにしています。また、医師には話しにくくても看護師に話せることもあると思いますので、看護師の力も借りながら患者さんの訴えを聞き漏らさないような工夫をしています。
寺田さん:
メモに書き出すのはいいですね。患者には自分の体の状態を把握して医師に必要な情報を伝える責任があると改めて感じています。医師からあらかじめ注意すべき体調変化のポイントを聞いておけば、伝えるべき情報をピックアップして迷わずにお話しできそうです。
出雲先生:
そうですね。あとは特に高齢者だと自分の変化に気付けない患者さんもいるので、私はご家族にも外来に来てもらうようにお願いしています。症状を見落とさないために、ご家族の気付きは重要なヒントになりますね。
また、患者さんやご家族に診断結果や治療についてお話しするときには、言葉だけでなく、イラストや模型を使いながら分かりやすい説明に努めています。病院によっては、待ち時間に治療に関する説明動画を見ていただくような取り組みも進んでいるようです。限られた診察時間のなかでしっかりご理解、ご納得いただくにはこうした工夫が大切ですね。
寺田さん:
私も心臓弁膜症の診断を受けたとき、医師が心臓の状態をイラストに描いて説明してくださったので、自分の心臓がどのような状態になっているのかがとても分かりやすかったです。そのイラストは今も大切に持っています。つい先日の診察では診断時と現在のエコー画像を見比べながら説明をしてくださり「あのイラストのこの部分がよくなってきているんだな」というイメージが湧きやすく、自分自身の状態がよく把握できましたね。
心臓弁膜症や心不全では、病気そのものへの理解に加え、「気付く」「伝える」「受け止める」という相互コミュニケーションが早期発見や一人ひとりの希望に沿った治療につながる重要な要素となります。医療従事者、患者、家族などが連携し、対話を重ねていくことの大切さを改めて見つめ直す機会としたいものです。
取材依頼は、お問い合わせフォームからお願いします。
特集の連載一覧
- 多職種の「融和」で肺高血圧診療の未来を拓く――第11回学術集会、5月30日から神戸で開催
- 日本小児神経学会学術集会が栃木で開催――小児神経疾患治療が迎える“転換点”
- 変わる医師会―かながわMIRAIストリートの子ども向け医療イベント、5月30・31日に横浜で
- 県民の「いのち」を守る羅針盤――神奈川県医師会の使命と挑戦
- 原発性副甲状腺機能亢進症の病態・画像診断・最新のガイドラインを踏まえた治療戦略を3氏が報告―第26回隈病院甲状腺研究会リポート
- 納得のいく治療を医師とともに――心臓弁膜症診療における相互コミュニケーションの重要性
- 臨床研究リテラシー、留学における意思決定のアドバイスについて講演――リウマチ学会第11回連携ウェビナー
- 「つながる知」が支える、患者さんの明日――日本がんサポーティブケア学会 学術集会開催に向けて
- がん対策の次なる飛躍へ――がんサポーティブケア学会と連携ウェビナーを初開催
- 日本産科婦人科学会が5月、札幌で開催――“第5のがん治療”光免疫療法の紹介も
- 睡眠医療のトピックと世界・日本の睡眠課題を知る――日本人の睡眠時間は4年連続世界最下位に
- 第113回日本泌尿器科学会総会の見どころを浮村理大会長が紹介―4月23(木)〜26(日)に京都国際会館で開催
- 第70回日本リウマチ学会総会・学術集会、4月22日から福岡で開催――渥美達也会長が見どころなど紹介
- いつまでも自分で動ける生涯を――日本整形外科学会100年プロジェクト記者発表会
- 「神様のカルテ」夏川草介先生らが出演の市民公開講座も実施――日本呼吸器学会4月に開催
- COPD死亡率減少プロジェクト「木洩れ陽2032」――第2回日本呼吸器学会連携ウェビナー開催
- 夢の再生医療を現実へ、学会と共に社会実装を議論する患者代表を募集
- 迫る地方での「胸部外科医ゼロ」時代 医師の働き方改革と医療の質の両立へ日本胸部外科学会が議論
- “シェーグレン症候群”から“シェーグレン病”へ――第9回連携ウェビナー開催
- 武井正美先生に聞くシェーグレンの会との歩み――故・菅井進先生からバトンを引き継いで
- その月経不順や不妊、甲状腺ホルモンの不足が原因かも
- 新たな治療薬の登場が待たれるシェーグレン症候群――課題に取り組む患者会の展望
- 関節炎の画像診断、リウマチ基礎研究について講演――リウマチ学会第8回連携ウェビナー
- 本当に更年期障害? だるさや気分の落ち込み、甲状腺が原因の場合も
- 治療回数を従来より減らす放射線治療 「MRリニアック」による誰も取り残さないがん医療とは 東北大学病院市民講座より
- 「第2回国際NMOSDサミット」開催レポート――患者と医療者が共に語るNMOSDの未来
- より高い治療ゴールを目指す関節リウマチの診療・研究――第7回連携ウェビナー開催
- 「アゴと口の病気を知ろう」市民公開講座も――第70回日本口腔外科学会が福岡で開催
- 40歳代から始まる「ロコモ」――仕事中の転倒・骨折を防ぐために個人と企業ができること
- 肺がん予後改善につなげるための遺伝子診断―呼吸器学会と連携ウェビナーを初開催
- 患者さん一人ひとりのつらさに向き合って―シェーグレン症候群ガイドライン改訂によせて
- リウマチ学の国際会議が9月、福岡で開催―田中良哉会長が見どころなど解説
- 日本で発見・解明された「IgG4関連疾患」―リウマチ学会第5回連携ウェビナー
- 活動を通じて日本を、世界を元気に―癌治療学会 第1回連携ウェビナー開催
- 「『フロントライン』はずっと神奈川にあった」―映画後援の医師会理事2氏、当時の思いを語る<後編>
- 当たり前の医療を支え、現場の医師を守る医師会―活動にかける思いを理事2氏が語る<前編>
- がん患者の研究への参画、就労など議論―臨床腫瘍学会PAP【後編】
- リキッドバイオプシー、保険適応外薬によるがん治療を解説―臨床腫瘍学会PAP 【前編】
- 研究こそが明日のがん医療を創る―日本癌学会と連携ウェビナーを初開催
- リウマチ医療の未来予想図―第3回連携ウェビナー開催
- 女性医師増加、若手教育にも力点―泌尿器科学会の現状説明するウェブ講演開催
- 創薬環境の変化で重要性増す「創薬エコシステム」とは―製薬協・森専務理事に聞く
- リウマチ学会が医学部向け教育プログラムなど開発―最終的な利益は国民に
- リウマチ・膠原病内科指導医が伝えたいこと―第2回連携ウェビナー開催
- 「十分な議論重ね制度設計を」―高額療養費制度見直しで臨床腫瘍学会 南理事長がコメント
- 「手術インセンティブ」の支給は外科医不足解消の打開策となり得るか
- これからの胸部外科の医療現場を救う、特定看護師・診療看護師の可能性
- 新型コロナ、冬の流行へ備えを―日本呼吸器学会など3学会が65歳以上のワクチン定期接種を呼びかけ
- より効く、より副作用が少ないがんの治療を探す―研究・治験の最前線
- 学会の取り組みで10年のドラッグ・ラグをゼロに――連携ウェビナーを初開催
- 診断まで36年―高熱と痛みを繰り返す希少疾患「家族性地中海熱」 患者が抱える課題は
- COP29開催で考える 気候変動で“沸騰する地球”が健康に及ぼす悪影響
- 早めに受診すべき「お尻の症状」―痔と大腸がんの見分け方と予防のための生活習慣
- 他産業との共創により課題解決に挑む―認知症に早めに気付き、備えられる社会へ
- 欧州製薬団体連合会、5患者団体に助成金など贈る―第7回PASE AWARD授与式
- 子宮頸がんなど防ぐHPVワクチン 「知らなかった」で後悔してほしくない
- “徒弟制”の外科で指導がパワハラにならないために気を付けるべきこととは
- 岩橋清勝・リオン社長に聞く 認知症予防に 補聴器が果たす役割と啓発の必要性
- 「ヘルスリテラシー」の重要性―納得する治療を受けるため 患者に必要なこととは
- 働き方改革対応と遠隔ICU導入で救急体制も維持―横須賀市民病院が地域医療を守る戦略
- 次世代の手術支援ロボットを目指して―初の国産ロボット「hinotori」導入の理由
- 女性支援、ステップアップのサポート……若手医師が医師会に望むことは
- 若手が医師会理事に聞く―医師会はどんな団体? 加入の意義、活動支えるモチベーションの源泉は
- 小児救急病院、小児科のみで3億円以上の赤字で病院経営を圧迫-子どもも医師も守るためにできることは
- “奇跡”が“軌跡”となったKISEKI trialの裏側――臨床腫瘍学会の患者・市民向け特別プログラム「PAP」リポート第2弾
- がん患者と医療者はどう分かり合えるのか――臨床腫瘍学会で患者・市民向け特別プログラム「PAP」開催
- 胸部外科リーダー育成のJATS-NEXT初開催―最年少当選、髙島・芦屋市長が特別講演
- 乳がん克服し46歳で出産、芸人だいたひかるさんが語る「選択」―ネクストリボン2024
- がんサバイバーら4人が当事者の思いなど語る―ネクストリボン2024
- 舌がん「完治」の堀ちえみさんが仕事復帰までの道のり語る―ネクストリボン2024
- がんになっても安心して働ける社会を―「ネクストリボン2024」3年ぶりリアル開催
- ライフサイエンス育成と社会実装―今枝副大臣に聞く文科省の役割と注目の政策
- 重症花粉症にも高い効果期待―抗体医薬の特徴と投与までの道筋
- 製薬企業のオムニチャネルマーケティング活用例―ファイザー株式会社 希少疾病部門、南波氏の報告
- “希少疾患化”する病気の診断・治療の時代へ―オムニチャネルマーケティングの可能性
- 新型コロナワクチンを開発 モデルナの創薬を支えるデジタルの力、鈴木氏が講演で解説
- 「発達障害類似症状」「昼夜逆転」「成績低下」の原因にも―子どもの日中の眠気で問題察知を
- 「痛い日だけが片頭痛じゃない」―予防薬登場で変わった片頭痛治療
- 実は身近な「医師会」―国民と医師支える思いと活動、理事2氏が語る
- 動脈硬化が引き起こす危険な病気の前兆と“健康”な時からできること
- 全国に計1000万人、希少疾患の子どもと家族を支える健やか親子支援協会の取り組み
- 内科専攻医のJ-OSLER登録1.4カ月分の勤務時間に相当―働き方改革に向けた検討の必要性
- スマホ利用で若者にも増える手の国民病―関節鏡手術で変わる治療と臨床・教育への思い
- 海外で体調を崩したらどうする? 夏休みの旅行前に知っておきたい「8つのポイント」
- 口から鮮血…喀血の恐怖から救うカテーテル治療―実施率8%の背景と診療の新常識
- ゲノム編集を知ろう―日本医学会連合がウェブサイト開設、夏休みの自由研究にも活用を
- 日本癌学会 次世代の若手研究者を応援―秋の学術総会で学生向けがん研究体験セミナーも
- COPD死亡率減少に向け日本呼吸器学会が「提言」―健康日本21(第三次)基本方針受け公表
- 当事者の声でがん医療をよりよく―臨床腫瘍学会で12回目の特別プログラム「PAP」同時開催
- 「やるほど赤字の手術」厳しい外科系診療の実態、外保連が報告―光熱費高騰で病院経営難も
- セルフケアで改善できる月経前の不調―4つの神器と漢方で脱「隠れ我慢」
- ネクストリボン2023「自分らしいがんとの共生」目指して―外見ケアの講演や麻倉未稀さん対談も
- ITヘルスケア学会講演から考える 製薬企業デジタル化の進め方
- 子どものヘルスリテラシー向上を目指し学校などに本寄贈 マジカルドクタープロジェクト
- 外国人への適切な医療提供と保険制度維持へ 打った手と残った課題―自見はなこ氏が講演
- 神戸から世界へ:甲状腺診療の進歩に貢献―隈病院創立90周年記念講演会レポート
- 胸部外科関連4学会と厚労省がともに考える「医師の働き方改革」
- 「コロナの発熱対策」 アセトアミノフェンは小児へ―小児科学会、在庫ひっ迫で配慮依頼
- 月経前に心身を苦しめるPMSは婦人科で治療を―LEP製剤連続投与法は月経回数減でQOL向上も
- 医療は危機にどう向き合うのか―東日本大震災から新型コロナウイルス感染症まで
- 病気の子どものサンタになろう―「グレートサンタラン」東京・大阪で3年ぶり実地開催
- “感染”していないのに高体温―新生活様式定着の影響で起こる発熱、その要因と対策は
- 「薬剤耐性」は世界の発展の脅威に―市民が知るべきこと、すべきこと
- 「きょういく」と「きょうよう」で孤立防止―離れて暮らす両親は上手に周囲に頼ることも
- 「孤独」と「孤立」の違いは? 若者が感じること、高齢者が陥るもの―コロナで深刻化した問題も
- 胸部外科関連4学会が「働き方改革」で厚労省に要望書 背景にあるマンパワー不足の実態
- コロナで一般病床減、診療体制維持に東大阪医療センターが導入 「入退院支援システム」
- 地域につなぐ「命のバトン」 造血幹細胞移植推進拠点病院の取り組み―北海道から全国へ
- 多様化・顕在化する女性医療のニーズ―時世を見据えたあすか製薬の挑戦
- 「ナノ粒子化」で初の糖尿病網膜症治療点眼薬開発の可能性―日大など研究
- 小児がんの子どもに希望を―ドラッグラグ解消目指しプロジェクト開始、クラファンも
- 医療情報の利活用―米村滋人・東大教授が解き明かす法的問題と解決策
- 肺がん検診「受診控え」なくそう―肺癌学会がウェブセミナー開催
- HPVワクチンのこれまでとこれから 浜田敬子氏・松本杏奈氏を迎え徹底討論
- 「日頃から階段利用」で心房細動リスクが3割低下―国循「吹田研究」で明らかに
- ウーマンヘルスケアとの新しい向き合い方とは? 女性の人生・キャリアを守るために今できること
- 専門家に聞く!女子インフルエンサーが本音で知りたいHPVワクチンのいろんなこと
- 妊娠しても出産に至らない「不育症」 抗リン脂質抗体症候群が原因なら治療可能
- 「NIIGATA STUDY」が示すHPVワクチンの有効性~関根正幸・新潟大准教授が解説~
- HPVワクチン積極的推奨、今春再開へ―9価ワクチン導入、男性への接種 課題
- “宝の山” 医療情報利活用を目指すための課題と展望
- HPVワクチン積極的勧奨開始を前に効果や安全性の最新情報報告―日本癌治療学会
- ネクストリボン2022「コロナ下のがん」主題に―専門家の講演、東ちづるさん対談も
- コンビニにできて病院にできないこと―トレーサビリティーが実現する医療安全と効率化
- コロナ禍から次の時代へ―中外製薬の挑戦
- 日本の「基幹産業」になりうる製薬業―世界の中で生き残るには
- 新型コロナ対応抗体カクテル薬“スピード承認”の背景
- 「マンダラチャート」でアトピー治療の目標設定―オンラインワークショップで実践体験
- “マザーキラー”子宮頸がんを予防するHPVワクチン 稲葉可奈子先生に聞く「積極的勧奨の再開」の意義
- 病気と闘う子どもにクリスマスプレゼントを―グレートサンタラン2021バーチャル開催
- 増える心不全、死を避けるチャンスは4回も―正しく知って予防を
- 「機械的血栓回収療法」で進歩する脳梗塞治療―10月29日は「世界脳卒中デー」
- 高齢者や男性に多い腎細胞がん―根治を目指す治療方法とは
- 腎細胞がんの免疫チェックポイント阻害薬治療 中断後も効果は続く? ―臨床試験「JCOG1905」の内容や意義
- 解明される糖尿病と遺伝子の関係―個々の体質などに応じた「精密医療」の可能性
- 糖尿病に対する「第4の治療」、肥満外科手術療法とは
- 糖尿病治療 最前線―貯“筋”につながるレジスタンス運動の大切さ
- 胃がん治療 最前線―患者さんの声・権利を守る取り組み、治療選択はどう変わる?
- 子どもも大人も悩むアトピー性皮膚炎―啓発アンバサダーに片岡愛之助さん就任
- 附属6病院の臨床データからイノベーションを―順天堂「GAUDI」とは
- 女性の8割が「隠れ我慢」? ―1万人調査で見えたその理由と背景
- 漢方製剤の新たな可能性とは―高齢者や女性、心不全などの課題に活路
- 1400年超かけて日本独自の発展を遂げた「漢方」―その歴史とツムラの足跡
- 2人に1人が「がん」になる時代―自分の体や病気の状況を知り自ら考えることの大切さ
- 本当は怖い心房細動 通院・服薬中断後の不調、早めの受診を―8月10日は「ハートの日」
- 認知症の40%は予防が可能?―医学誌が示した12の「修正可能」な危険因子
- “物忘れ”と認知症はどう違うのか―病気に気付くポイントとは?
- 放置すれば肝がんに進行も―7/28世界肝炎デーに考える“国内最大級”の感染症
- 治験の対象とならないがん患者のための「患者申出療養制度」とは―北海道大学 木下一郎教授へのインタビュー第2回
- 遺伝子情報に合わせたがん治療「がんゲノム医療」とは―北海道大学 木下一郎教授へのインタビュー第1回
- 希少がんの研究開発を推進するMASTER KEY projectの取り組み―北海道大学 木下一郎教授へのインタビュー第3回
- 肺がん診療の現況―非喫煙者の肺がん増加や新型コロナの影響など
- 6/14は「世界献血者デー」―献血の条件など日本赤十字社によるQ&A
- がんに関するユーザー調査結果―がん治療選択の傾向と課題
- アンケート結果から見るセカンドオピニオンの現状と課題
- 治療の不安を除く手段の1つ “セカンドオピニオン”とは?
- セカンドオピニオンってどうやって受けるの? ―受診の仕方と病院の選び方
- 寝たきりや認知症の原因にも―「心房細動」は健康寿命の知られざるリスク要因
- 医薬品流通可視化と最適化目指し実証実験―医療トレーサビリティ推進協などが実施
- 宮田裕章先生に聞く―デジタル化と医療情報の利活用が叶える「未来」
- 2020年にもっとも読まれた記事ランキング―多く検索された症状、病気は?
- 個人情報利用と保護の両立で開ける持続可能な医療の未来
- 新型コロナ対策で「情報戦略」を提言――日本ユーザビリティ医療情報化推進協議会

