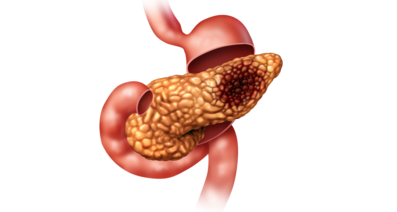
膵がんとは
膵がんは特徴的な症状に乏しく、発症しやすい危険因子(肺がんにおける喫煙のようなもの)に決定的なものがないため、検診も行いにくく、早期発見が難しい疾患です。
加えて膵がんは進行が早く、症状が出た時にはかなり進行していることが多いため、予後は極めて不良(長く生存できる可能性が低い)です。性別による罹患数の差はあまりありません。
膵がんの重要な危険因子としては次のようなものがあります。
家族歴については、両親・兄弟姉妹の中に二人膵がんがいる場合、膵臓がんになるリスクは6〜7倍という報告があります。これらの危険因子を複数持つ場合は、定期的に人間ドックなどで検査を受けることが勧められています。
膵がんの症状
主な症状は次の通りですが、症状が出てくる頃には既にがんが進行してしまっていることが多いのが現状です。
膵がんの検査
膵がんの診断で最も重要なのは、膵がんを疑って診察と検査を受けることです。吐き気や胃の痛みなどの症状しかない時に、胃の検査しか行わずに見逃されてしまう場合もあります。原因がはっきりしない消化器の症状、急激な体重減少、糖尿病の発症など、一見膵臓に関係なさそうな症状でも膵がんを疑って検査を受けることが大切です。
膵がんの検査には血液検査と画像検査があり、膵がんになると以下のような異常が認められます。
血液検査
下記の項目で数値が上昇します。
画像検査
下記の検査で膵臓内に腫瘍が認められたり、膵管(膵液が流れる管)の拡張がみえたりします。
- 腹部超音波
- 造影CT
- MRCP/ERCP
膵がんの治療方法
手術でがんを切除できる場合(切除可能例)
膵がんの治療を考えるとき、まず第一に手術で病変を完全に切除できるかどうか判断します。他の臓器への転移がなく、かつ膵臓周囲の主要な血管への広がり(進行)がない場合は、一般的に切除可能と判断します。他に手術ができないような合併症(重い心臓病や肺の病気など)がなければ手術を勧めます。
しかし、切除可能な患者さんは膵がん全体の2-3割にすぎません。
手術で完全に切除できた場合、その後可能な限り、再発予防のため抗がん剤治療(術後補助化学療法)を行います。この術後補助化学療法では、通常「S-1」あるいは「ゲムシタビン」という抗がん剤を用います。
転移はないが手術でがんを切除することができない場合(切除不能局所進行例)
他の臓器への転移はないが、膵臓にある腫瘍が周囲に広がっているために切除不能な場合を「切除不能局所進行例」といいます。全体の膵がん患者さんの2-3割を占めます。
この場合の治療は抗がん剤による「化学療法」または化学療法に放射線治療を加えた「化学放射線療法」が行われます。
どちらも標準の治療として行われますが、「化学放射線療法」は患者さんへの負担がより大きく、また放射線治療の設備がある病院でしか行えません。加えて、放射線療法と化学療法の組み合わせる具体的な治療法が十分に確立されておらず、化学療法だけ行った場合よりも有効かどうかも明らかにはなっていません。したがって、現在のところ化学療法が切除不能局所進行例の主要な治療法となっています。
がんが他の臓器へ転移してしまっている場合(遠隔転移例)
膵臓だけでなく、他の臓器や離れたリンパ節にがんが転移してしまっている状態です。転移する臓器として、肝臓、腹膜、肺などが挙げられます。全体の膵がん患者さんの約5割を占めます。
この場合は抗がん剤による治療(化学療法)が主なものとなります。「化学療法」と一口に言っても、内容はこの1年で大きく変わってきています。現在、遠隔転移例の化学療法でまず第一に行うことを検討する治療として、次の2種類があります。
フォルフィリノックス(FOLFIRINOX)療法
フォルフィリノックス療法は4つの薬剤(フルオロウラシル、レボホリナート、イリノテカン、オキサリプラチン)を組み合わせた治療法であり、日本では2013年12月に適応が承認された新しい治療法です。最も強力で高い治療効果が期待できる治療法ですが、一方、副作用も大きいため、全身の状態が良く、非高齢者に適しています。例えば転移はあるが症状もほとんどなく、若くて元気な患者さんに勧められる治療です。つまり、フォルフィリノックス療法は慎重な判断のもとに実施することが必要です。
ゲムシタビン+ナブパクリタキセル併用療法
2014年の12月に新たに保険適用となった治療法です。やや高齢でも使用でき、フォルフィリノックスより簡便な治療であり、多くの患者さんに使えます。海外データでは、フォルフィリノックスよりも少し効果が落ちる成績が報告されていますが、日本人を対象とした臨床試験では、フォルフィリノックスと同等以上の効果が報告されています。
この2つの治療が難しい場合は、ゲムシタビン単独療法、ゲムシタビン+エルロチニブ併用療法、S1単独療法という薬の種類を変えた3つの治療法の中から、患者さんの状況に合わせて選択します。
記事1:肝臓がん(肝がん)とはどんな病気?わかりやすく説明します
記事2:膵臓がん(膵がん)とはどんな病気?わかりやすく説明します
記事3:腫瘍マーカーとは―腫瘍(がん)細胞が作り出す物質
記事4:転移性肝がんとは―症状、検査、治療方法
杏林大学医学部腫瘍内科学教室 教授
まずはメディカルノートよりお客様にご連絡します。現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- 受診予約の代行は含まれません。
- 希望される医師の受診及び記事どおりの治療を保証するものではありません。
杏林大学医学部腫瘍内科学教室 教授
古瀬 純司 先生日本内科学会 認定医・内科指導医日本膵臓学会 評議員・認定指導医日本臨床腫瘍学会 協議員・暫定指導医日本消化器病学会 消化器病専門医・消化器病指導医日本癌治療学会 会員日本癌学会 会員日本胆道学会 会員JCOG(日本臨床腫瘍研究グループ) 肝胆膵グループ代表
千葉大学で門脈亢進症など肝疾患の臨床と研究に従事する。その後、国立がんセンター東病院にて15年半、肝胆膵がんの診療と研究に携わる。1990年代は超音波診断、IVR等の仕事を主体としていたが、1990年代後半から化学療法や化学放射線療法を積極的に取り組む。2008年3月より杏林大学医学部に移動し、腫瘍内科学教室を立ち上げ、現在に至る。新規治療開発や臨床試験の研究グループなどネットワークの組織作りなど、がん治療の進歩に貢献すべく取り組んでいる。
古瀬 純司 先生の所属医療機関
医師の方へ
様々な学会と連携し、日々の診療・研究に役立つ医師向けウェビナーを定期配信しています。
情報アップデートの場としてぜひご視聴ください。
「膵臓がん」に関連する病院の紹介記事
特定の医療機関について紹介する情報が掲載されています。
関連の医療相談が23件あります
手術後の合併症
私の父親なのですが、今月の頭に すい臓がんの手術をしました。 術後、合併症が出なければと早く退院できますよ。と言われていた矢先に液もれを、おこし合併症が出たのでと自宅に電話が来たそうです。 ご飯を食べると、液がもれるようで、現在、点滴と水、お茶しか口に出来ずに、検査づくしの毎日を過ごしている様子。 少し食べたりしている時もあるようですが、液が出たりでなかったりで、いつ治るのかと父も不安のようです。 病室にも入れませんので、本人の様子はメールでしかわからず、母もずーっとモヤモヤ状態。 術後、2週間ぐらい経ちましたが、いつになったらご飯が食べられるようになって、退院の目処がたつのでしょうか? よろしくお願い致します。
膵臓癌の再発による肝不全に伴う腹水への対応について
妻は、昨年の5月初旬にステージ1の膵臓癌が見つかり、6月に標準的外科療法として手術をしました。その後、9月末に退院し、自宅療養をしていましたが、昨年12月に腹水が溜まりはじめ、三月初旬にCT検査をし、膵臓癌が昨年12月頃に再発したことが分かりました。一度は、三月初旬に腹水を三リットル抜いて、それから蛋白質等だけ体内に戻しました。今も腹水が溜まり続けていますが、どのタイミングで再度、腹水を抜いたら良いでしょうか。または、腹水は抜かない方がいいのでしょうか。宜しくご教授下さい。
膵臓癌手術後の癌再発について
初めて相談します。私の妻は、昨年6月に膵臓癌の切除手術をしました。ステージ1でしたが、すぐには回復せず、血栓がてきたりし、血のめぐりが悪く、色々処置し9月末に退院しました。その後、12月頃から腹水が溜まり、肝不全と門脈が詰まっていたようで今月入院しCT検査の結果、膵臓癌が再発していました。担当医は、3ヶ月から1ヶ月の余命ではと言っていました。本当にそのよう余命なのでしょうか?また、セカンドオピニオンを考えた方がよろしいでしょうか?ご教授ください。宜しくお願い致します。
すい臓がんの肝臓への転移
今年の3月にすい臓がんと診断された父親についての2回目の相談になります。 抗がん剤治療を4ヶ月ほど続けていましたが、先週のCTにより肝臓への転移が見つかりました。主治医は治療方針がかわります。とおっしゃいました。今までは抗がん剤でガンを小さくしてから手術に持っていきたいとおっしゃっていたのですがそれが転移となるとできないと。その場合はどのような治療になるのでしょうか?単に延命のための治療になるということでしょうか?すい臓がん事態は2か月前と大きさに代わりはないのに転移するものなのでしょうか?肝臓への転移によって今後どのような症状があらわれるのでしょうか?4日前に胆汁を出すために入れたお腹のチューブが詰まったため緊急で入院し、その時のCT検査で転移がわかりました。今はまだ仮で鼻からのチューブで外に胆汁をだしているためそれが落ち着いたら詳しく治療方針を説明すると言われましたが、不安でご相談させて頂きました。
※医療相談は、月額432円(消費税込)で提供しております。有料会員登録で月に何度でも相談可能です。
「膵臓がん」を登録すると、新着の情報をお知らせします
「受診について相談する」とは?
まずはメディカルノートよりお客様にご連絡します。
現時点での診断・治療状況についてヒアリングし、ご希望の医師/病院の受診が可能かご回答いたします。
- お客様がご相談される疾患について、クリニック/診療所など他の医療機関をすでに受診されていることを前提とします。
- 受診の際には原則、紹介状をご用意ください。